熊去氧胆酸治疗对妊娠期肝内胆汁淤积症患者妊娠结局的影响及不良妊娠结局危险因素分析
2024-05-20熊烨熊光华钟汉
熊烨 熊光华 钟汉
【摘要】 目的:分析熊去氧膽酸治疗对妊娠期肝内胆汁淤积症(ICP)患者妊娠结局的影响及不良妊娠结局的影响因素。方法:选取瑞金市人民医院妇产科2019年4月—2022年4月收治的ICP患者66例为研究对象,通过病历号数字表抽签法将患者分为观察组(n=33)和对照组(n=33)。对照组采用常规方案治疗,观察组在对照组的基础上联合熊去氧胆酸治疗。对比两组治疗前后肝功能[谷丙转氨酶(ALT)、总胆汁酸(TBA)和谷草转氨酶(AST)];对比两组临床症状改善情况、临床治疗效果和不良妊娠结局等相关指标;对比不良妊娠结局和正常妊娠结局患者的临床资料,并通过logistic回归分析影响ICP患者妊娠结局的危险因素。结果:两组治疗后的ALT、TBA、AST、瘙痒评分均明显降低,且相较于对照组,观察组ALT、TBA、AST和瘙痒评分均明显更低(P<0.05);相较于对照组,观察组黄疸消退时间明显更早(P<0.05);对照组临床总有效率为78.79%(26/33),低于观察组的96.97%(32/33)(P<0.05);相较于对照组,观察组孕周明显更长,出生后5 min新生儿Apgar评分、产后出血量、剖宫产率、围生儿死亡率、胎儿窘迫率和羊水粪染率均明显更低(P<0.05)。不良妊娠结局患者ICP发病时间≤34周、总胆汁酸>40 μmol/L、丁二磺酸腺苷蛋氨酸治疗占比均高于正常妊娠结局患者(P<0.05);ICP发病时间≤34周、
入院时总胆汁酸水平>40 μmol/L、丁二磺酸腺苷蛋氨酸治疗均是ICP患者不良妊娠结局的危险因素(P<0.05)。结论:熊去氧胆酸治疗ICP的临床效果较好,能够明显改善肝功能和临床症状,同时降低不良妊娠结局的发生;ICP发病时间、总胆汁酸水平、丁二磺酸腺苷蛋氨酸治疗是ICP患者妊娠结局的危险因素。
【关键词】 熊去氧胆酸 妊娠期 肝内胆汁淤积症 影响因素
Effects of Ursodeoxycholic Acid Therapy on Pregnancy Outcomes in Patients with Intrahepatic Cholestasis of Pregnancy and Risk Factors for Adverse Pregnancy Outcomes/XIONG Ye, XIONG Guanghua, ZHONG Han. //Medical Innovation of China, 2024, 21(11): -157
[Abstract] Objective: To analyze the impact of Ursodeoxycholic Acid treatment on the pregnancy outcome of intrahepatic cholestasis of pregnancy (ICP) and influencing factors of adverse pregnancy outcomes. Method: A total of 66 ICP patients admitted to Ruijin People's Hospital from April 2019 to April 2022 were selected as the research subjects. The patients were divided into the observation group (n=33) and the control group (n=33) using the medical record number table drawing method. The control group was treated with conventional regimens, while the observation group was treated with Ursodeoxycholic Acid on the basis of the control group. The liver function [alanine transaminase (ALT), total bile acid (TBA), and aspartate transaminase (AST)] of the two groups were compared before and after treatment; the improvement of clinical symptoms, clinical treatment effectiveness, and adverse pregnancy outcomes between the two groups of patients were compared; clinical data of patients with adverse pregnancy outcomes and normal pregnancy outcomes were compared, and the risk factors affecting pregnancy outcomes in ICP patients through logistic regression were analyzed. Result: After treatment, the ALT, TBA, AST, and itching scores of both groups of patients were significantly reduced, and compared with the control group, the ALT, TBA, AST and pruritus scores in the observation group were significantly lower (P<0.05); compared with the control group, the jaundice subsided time in the observation group was significantly earlier (P<0.05); the total effective rate of the control group was 78.79% (26/33), which was lower than 96.97% (32/33) of the observation group (P<0.05); compared with the control group, the gestational age of the observation group was significantly longer, and the neonatal Apgar score at 5 min after birth, postpartum hemorrhage, cesarean section rate, perinatal mortality rate, fetal distress rate and meconium-stained amniotic fluid rate were significantly lower (P<0.05). Patients with adverse pregnancy outcomes with ICP onset time ≤34 weeks and total bile acid >40 μmol/L, and the proportion of patients treated with ademetionine 1, 4-butanedisulfonate were higher than those of patients with normal pregnancy outcomes (P<0.05); ICP onset time ≤34 weeks, total bile acid level at admission >40 μmol/L and ademetionine 1, 4-butanedisulfonate treatment were risk factors for adverse pregnancy outcomes in ICP patients (P<0.05). Conclusion: Ursodeoxycholic Acid has a high clinical efficacy in treating ICP, significantly improving liver function and clinical symptoms, while reducing the occurrence of adverse pregnancy outcomes. The onset time and total bile acid levels, ademetionine 1, 4-butanedisulfonate treatment of ICP patients are risk factors for pregnancy outcomes.
[Key words] Ursodeoxycholic Acid Pregnancy period Intrahepatic cholestasis Influence factor
First-author's address: Department of Obstetrics and Gynecology, Ruijin People's Hospital, Ruijin 342500, China
doi:10.3969/j.issn.1674-4985.2024.11.034
妊娠期肝内胆汁淤积症(intrahepatic cholestasis of pregnancy,ICP)患者易伴黄疸、皮肤瘙痒、肝功能及胆汁酸异常上调[1]。ICP会增加不良围产结局风险,威胁产妇及胎儿的生命安全,所以采取有效的治疗具有较高的临床意义[2-3]。熊去氧胆酸是目前临床上对于ICP的主要治疗药物,能够明显改善患者临床症状[4]。但目前关于其对妊娠结局的影响仍存在一定的争议,分析影响妊娠结局的因素较少。基于此,旨在探讨熊去氧胆酸治疗ICP對妊娠结局的影响,探讨影响妊娠结局的危险因素。
1 资料与方法
1.1 一般资料
选取瑞金市人民医院妇产科2019年4月—2022年4月收治的ICP患者66例为研究对象,纳入标准:(1)符合ICP的诊断标准[5];(2)无慢性肝炎病史;(3)无心肝肾等重要器官衰竭;(4)于本院初次接受相关治疗。排除标准:(1)对试验药物存在过敏;(2)无法完成随访;(3)合并恶性肿瘤;(4)存在其他需要提前终止妊娠的疾病。通过病历号数字表抽签法将患者分为观察组(n=33)和对照组(n=33)。均取得患者知情同意及本院医学伦理委员会批准。
1.2 方法
对照组采用常规方案治疗,注射丁二磺酸腺苷蛋氨酸(生产厂家:北京双鹭药业股份有限公司,批准文号:国药准字H20203260;规格:0.5 g/支)
1 000 mg,静脉滴注地塞米松磷酸钠注射液(生产厂家:天津金耀药业有限公司,批准文号:国药准字H12020516,规格:1 mL∶2 mg)10 mg,1次/d。观察组在对照组的基础上联合熊去氧胆酸胶囊(生产厂家:Losan Pharma GmbH,批准文号:H20100502,规格:250 mg/粒)口服,250 mg/次,2次/d,均治疗3周。
1.3 观察指标及评价标准
(1)肝功能:治疗前及治疗后抽取清晨餐前血5 mL,高速离心获得上清液待检。通过博科医疗器械有限公司的BIOBASE全自动生化分析仪测量谷丙转氨酶(ALT)、总胆汁酸(TBA)和谷草转氨酶(AST)水平。(2)临床症状改善情况:观察治疗前及治疗后皮肤瘙痒评分和黄疸消退时间,其中皮肤瘙痒通过Ribala评分标准型5级评分法评分,0~4分,无瘙痒(0分)、偶尔瘙痒(1分)、轻度瘙痒频率较低(2分)、断断续续瘙痒(3分)及持续的瘙痒(4分)。(3)临床疗效:显效,相较于治疗前,治疗后的肝功能指标恢复,临床症状完全消失;有效,治疗后的肝功能指标降低50%以上,临床症状明显改善;无效,上述临床症状及实验室指标无任何改变。总有效率=(显效例数+有效例数)/总例数×100%。(4)妊娠结局:记录两组分娩孕周、胎儿窘迫、羊水粪染、剖宫产、产后出血、出生后5 min新生儿Apgar评分、围生儿死亡情况。新生儿Apgar评分标准,皮肤为淡粉红色为2分,四肢呈紫色为1分,全身紫色为0分;心率每分钟>100次为2分,心率每分钟<100次为1分,没有闻及心音为0分;呼吸节奏正常为2分,呼吸节奏不正常为1分,没有闻及呼吸为0分;肌张力正常为2分,肌张力低下为1分,肌张力松弛则记0分;弹足底啼哭声响为2分,小声哭泣为1分,没有反应为0分。(5)危险因素分析:收集不同妊娠结局患者的一般资料(年龄、产次、发病时间、入院时总胆汁酸水平、治疗药物),其中Apgar评分<4分、出现胎儿窘迫、羊水粪染、剖宫产、产后出血和围生儿死亡的均列入不良妊娠结局组。
1.4 统计学处理
所得数据采用SPSS 20.0进行统计分析。年龄计量资料以(x±s)的形式表示,组间采用独立样本t检验;计数资料以率(%)表示,组间比较采用字2检验;影响因素采用logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 两组基线资料比较
观察组年龄24~37岁,平均(29.32±3.75)岁,孕周30~37+4周,平均(36.69±1.25)周,产次1~3次,平均(1.63±0.36)次。对照组年龄24~37岁,平均(29.46±3.68)岁,孕周29+4~37+2周,平均(36.69±1.25)周,产次1~3次,平均(1.59±0.38)次。两组基线资料比较差异均无统计学意义(P>0.05),具有可比性。
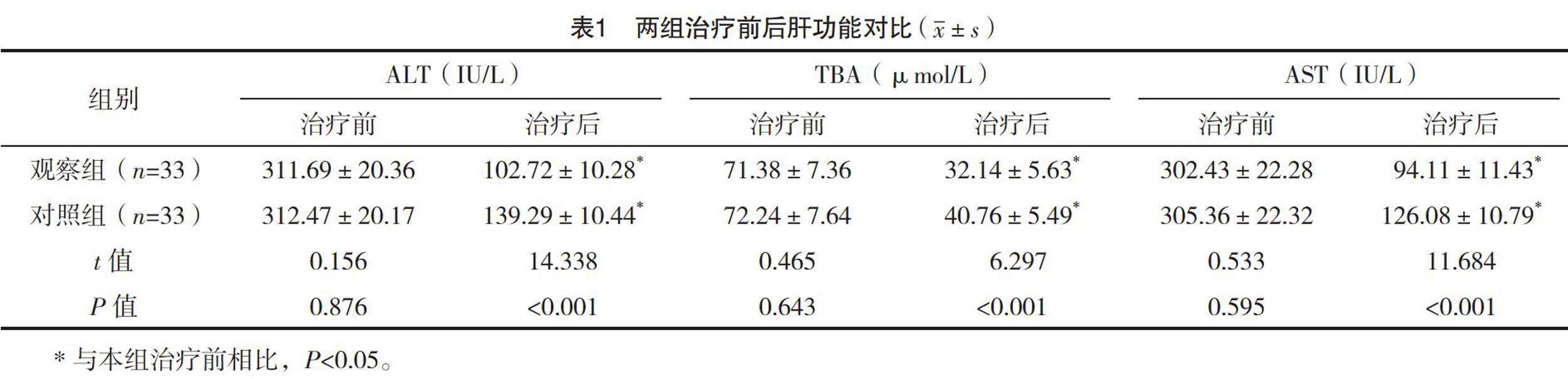
2.2 两组治疗前后肝功能对比
治疗前两组ALT、TBA和AST水平差异均无统计学意义(P>0.05),两组治疗后ALT、TBA和AST水平均下降(P<0.05),观察组ALT、TBA和AST水平均低于对照组(P<0.05),见表1。
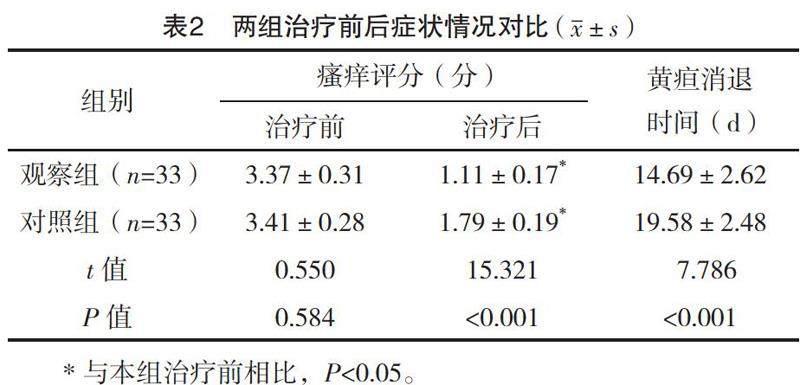
2.3 两组治疗前后症状情况对比
治疗前两组瘙痒评分差异无统计学意义(P>0.05),两组治疗后瘙痒评分均下降,且研究组瘙痒评分低于对照组(P<0.05),研究组黄疸消退时间早于对照组(P<0.05),见表2。
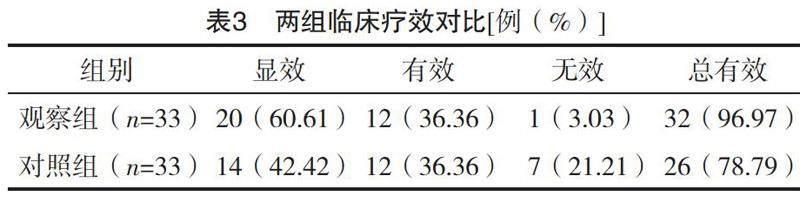
2.4 两组临床疗效对比
对照组临床总有效率为78.79%(26/33),低于观察组的96.97%(32/33),差异有统计学意义(字2=5.120,P=0.023),见表3。
2.5 两组不良妊娠结局对比
相较于对照组,观察组孕周明显更长,出生后5 min新生儿Apgar评分、产后出血量、剖宫产率、围生儿死亡率、胎儿窘迫率和羊水粪染率均明显更低(P<0.05),见表4。
2.6 不同妊娠结局患者的单因素分析对比
发生不良妊娠结局31例,不同妊娠结局患者的年龄和产次对比差异均无统计学意义(P>0.05);不良妊娠结局患者ICP发病时间≤34周、入院时总胆汁酸>40 μmol/L、丁二磺酸腺苷蛋氨酸治疗占比均高于正常妊娠结局患者(P<0.05)。见表5。
2.7 ICP患者不良妊娠结局的多因素分析
以是否发生不良妊娠结局为应变量(是=1,否=0),发病时间(≤34周=1,>34周=0)、入院时总胆汁酸(>40 μmol/L=1,≤40 μmol/L=0)、治疗药物(丁二磺酸腺苷蛋氨酸=1,丁二磺酸腺苷蛋氨酸联合熊去氧胆酸胶囊=0)为自变量,经logistic回归分析发现,ICP发病时间≤34周、入院时总胆汁酸水平>40 μmol/L、丁二磺酸腺苷蛋氨酸治疗是ICP患者不良妊娠结局的独立危险因素(P<0.05),见表6。
3 讨论
ICP是妊娠中晚期常见的并发症,临床上主要表现为皮肤瘙痒及胆汁酸升高[6]。熊去氧胆酸是目前较为常见治疗药物,可改善患者的临床症状,但目前关于其对妊娠结局的影响及ICP患者妊娠结局影响因素的研究也较少[7]。本研究为此展开讨论,旨在为临床上ICP的治療及降低不良妊娠结局提供理论参考。
妊娠期体内的雌激素明显升高,这会影响机体肝脏的胆红素代谢酶,促进毛细血管通透性增加,使胆汁内水分向血管外渗透,而机体的胆酸排泄被影响后会对感觉神经末梢进行刺激,进一步出现瘙痒的状况[8-9]。熊去氧胆酸能够发挥护肝利胆的功能,可明显增强胆汁酸的亲和性,对肠道吸收疏水性胆酸的重吸收进行抑制,进而达到改善患者肝功能的效果[10-11]。本研究结果显示,观察组ALT、TBA、AST水平、瘙痒评分均低于对照组,而黄疸消退时间早于对照组(P<0.05),这与既往文献[12]研究结果一致。可见,熊去氧胆酸可明显改善ICP患者的肝功能和临床症状。这可能是因为,熊去氧胆酸能够抑制毒性胆酸造成的枯否细胞活化,从而改善肝细胞引起的氧化损伤;并且其能够增强胆酸硫酸化,抑制血内胆酸水平,而腺苷蛋氨酸甲基化后能够抑制儿茶酚雌激素,从而降低雌激素,进而改善ICP的临床症状[13-14]。本研究结果显示,观察组临床疗效显著。提示,熊去氧胆酸对ICP患者的治疗效果较高。ICP可影响胎儿的生长和发育,高水平的胆汁酸会引起胎儿类固醇物质代谢异常,促进脱氢表雄酮表达,生成雌二醇进而引发早产。并且ICP还会引起胎盘绒毛间质水肿,导致绒毛间腔狭窄,使母体和胎儿的血液交换障碍,影响新生儿结局[15-16]。本研究结果显示,相较于对照组患者,观察组患者孕周明显更长,出生后5 min新生儿Apgar评分、产后出血量、剖宫产率、围生儿死亡率、胎儿窘迫率和羊水粪染率均明显更低(P<0.05)。这也进一步证实了熊去氧胆酸对ICP的治疗效果,改善患者的临床症状,并降低不良妊娠结局。但经过治疗后仍然有4例患者出现不良妊娠结局,进一步对比本次研究中不同妊娠结局患者的资料发现,ICP发病时间、入院时总胆汁酸水平、丁二磺酸腺苷蛋氨酸治疗是ICP患者不良妊娠结局的独立危险因素(P<0.05)。究其原因是因为:(1)ICP发生的时间越早,其疾病影响的时间也相应更久,对于胎儿和孕妇的影响也明显更长;(2)高胆汁酸具有较高的毒性,对于胎儿和孕妇的毒性均较为明显,同时也可对肝脏凝血因子的合成进行抑制[17-19]。
综上所述,熊去氧胆酸治疗ICP的临床效果较好,能够明显改善肝功能和临床症状,同时降低不良妊娠结局的发生;ICP发病时间、入院时总胆汁酸水平、丁二磺酸腺苷蛋氨酸治疗是ICP患者不良妊娠结局的危险因素。
参考文献
[1]曾小丹,李常虹,黄赞怡,等.外周血NLR、PLR与妊娠期肝内胆汁淤积症的相关性研究[J].临床和实验医学杂志,2022,21(4):426-429.
[2]朱丽花,毛萍萍,林亚娟.熊去氧胆酸联合多烯磷脂酰胆碱治疗妊娠期肝内胆汁淤积症的疗效及对血清胆碱酯酶、APOA1和炎症因子的影响[J].临床和实验医学杂志,2022,21(19):2040-2044.
[3]胡丽红,赵园园,程亚丽,等.脂肪因子趋化素、抵抗素在妊娠期肝内胆汁淤积症患者胎盘组织中的表达研究[J].中国性科学,2022,31(3):121-124.
[4]何薇薇,李萍,阳丽,等.妊娠期肝内胆汁淤积症患者α-羟丁酸脱氢酶、α-谷胱甘肽转移酶、胎盘生长因子水平与新生儿肺损伤关系的研究[J].中国性科学,2022,31(3):59-61.
[5]曾帅,刘倚君,刘兴会.英国皇家妇产科医师学会《妊娠期肝内胆汁淤积症(2022)》指南要点解读[J].实用妇产科杂志,2022,38(12):909-913.
[6]王实,仇春波,叶黎霞.妊娠期肝内胆汁淤积症患者血清成纤维细胞生长因子19和Klotho mRNA水平及临床意义[J].中国妇幼保健,2022,37(12):2262-2265.
[7]黄慧娟,谢青文.妊娠期肝内胆汁淤积症患者血清总胆汁酸和Th17/Treg平衡关系对围生儿结局的影响[J].中国妇幼保健,2022,37(20):3757-3760.
[8]孙晋萍,樊庆泊,翟建军.妊娠期肝内胆汁淤积症患者的围产儿结局分析[J].中国医药,2021,16(11):1705-1707.
[9]刘维娜,陈诚.思美泰联合熊去氧胆酸治疗妊娠期肝内胆汁淤积症的效果及对分娩结局的影响[J].中国妇幼保健,2022,37(14):2540-2543.
[10]白少华,贾亚男,王宪娟,等.自拟清热利湿止痒汤结合熊去氧胆酸及益生菌治疗妊娠期肝内胆汁淤积症临床观察及肝功能的影响[J].中国中西医结合消化杂志,2021,29(12):885-890.
[11]林希,吴晓鸥,郑智,等.茵黄利胆活血颗粒联合熊去氧胆酸治疗轻度妊娠肝内胆汁淤积症肝胆湿热型的临床观察[J].中国中西医结合杂志,2021,41(8):912-916.
[12]俞海珍,唐照青,陈小凤,等.S-腺苷蛋氨酸联合熊去氧胆酸治疗妊娠期肝内胆汁淤积症的临床研究[J].中国医药导刊,2022,24(3):229-233.
[13]曾凡英,何国琳,钟新丽.丁二磺酸腺苷蛋氨酸联合熊去氧胆酸治疗妊娠期肝内胆汁淤积症效果[J].中国计划生育学杂志,2023,31(2):456-459,465.
[14]姚岳红,何雪莲.熊去氧胆酸、丁二磺酸腺苷蛋氨酸联合多烯磷脂酰胆碱治疗妊娠期肝内胆汁淤积症效果[J].中国计划生育学杂志,2021,29(5):964-967.
[15]龚雪,顾君娣,王焕.妊娠期肝内胆汁淤积症孕妇总胆汁酸水平与妊娠结局的相关性分析[J].中国妇幼保健,2022,37(18):3354-3357.
[16]吕冰冰.熊去氧胆酸对妊娠期肝内胆汁淤积症患者临床疗效妊娠结局核转录因子-κB白细胞介素-17及Toll样受体4的影响[J].中国妇幼保健,2022,37(1):45-47.
[17]张静,孟璐,刘辰,等.妊娠期肝内胆汁淤积症发生的危险因素及对妊娠结局的影响[J].临床与病理杂志,2022,42(8):1868-1874.
[18]金嫔嫔,仇春波,叶黎霞,等妊娠期肝内胆汁淤积症发生的危险因素和对妊娠结局的影响[J].中国妇幼保健,2021,36(15):3581-3583.
[19]夏士珊,卢寨娥.妊娠期肝内胆汁淤积症发生的危险因素及对母婴结局的影响[J].中国妇幼保健,2021,36(11):2600-2603.
(收稿日期:2023-10-07) (本文编辑:何玉勤)
