改良K-L入路与腹直肌外侧入路手术在骨盆髋臼骨折患者中的应用效果比较
2024-05-11陈武林阮成群李光明
陈武林,阮成群,李光明
(河南省洛阳正骨医院/河南省骨科医院 髋关节外三科,河南 洛阳 417002)
骨盆髋臼骨折是由高能暴力所致的严重创伤,占所有骨折的3%~8%,通常伴随神经、血管及器官损害,致死、致残率较高[1]。骨盆髋臼骨折主张切开复位内固定治疗,力求关节面的解剖复位,恢复头臼匹配,为早期康复训练创造条件[2]。但骨盆髋臼解剖结构复杂,且毗邻重要神经血管,手术治疗难度大,风险高,因而被认为是骨科极具挑战的手术之一。有研究指出,选择合适的手术入路是实现骨盆髋臼骨折解剖复位的关键,并且能够减少创伤,提高手术安全性[3]。改良Kocher-Langenbeck(K-L)入路具有良好术野,且操作空间充足,极大程度降低手术难度,有助于减少创伤。腹直肌外侧入路切口短、创伤小,并且能满足各类型的骨折,适应范围广泛。上述两种入路均是治疗骨盆髋臼骨折比较常用的方式,但两种入路的应用优势至今尚存争议。基于此,本研究对近年来收治的骨盆髋臼骨折患者资料进行回顾性分析,比较改良K-L入路与腹直肌外侧入路手术的应用效果,希望为骨盆髋臼骨折手术治疗的入路选择提供参考。
1 资料与方法
1.1 一般资料
本研究方案经河南省洛阳正骨医院医学伦理委员会批准。回顾性收集河南省洛阳正骨医院2019年1月至2022年10月收治的80例骨盆髋臼骨折患者资料,将应用改良K-L入路手术的患者资料纳入改良K-L组(40例),将应用腹直肌外侧入路手术的患者资料纳入腹直肌外侧组(40例)。(1)纳入标准:①符合第9版《外科学》[4]中相关诊断标准,经X线、CT等影像学检查确诊;②年龄>18岁;③新鲜骨折;④臼顶移位>2 mm;⑤具有完整的围手术期资料。(2)排除标准:①开放性盆髋臼骨折;②合并其他部位骨折;③骨质疏松性骨折;④骨折前髋关节功能障碍;⑤软骨肉瘤,或恶性肿瘤骨转移;⑥术后骨坏死行髋关节置换;⑦随访期间全因死亡、失访。改良K-L组男25例,女15例;年龄32~53岁,平均(42.35±4.83)岁;致伤原因为交通事故18例,高处坠落13例,压砸9例;骨折类型为前壁骨折16例,前柱骨折11例,横行骨折13例。腹直肌外侧组男26例,女14例;年龄33~52岁,平均(43.15±4.76)岁;致伤原因为交通事故20例,高处坠落12例,压砸8例;骨折类型为前壁骨折12例,前柱骨折18例,横行骨折10例。两组一般资料均衡可比(P>0.05)。
1.2 治疗方法
两组均接受切开复位内固定手术,改良K-L组经改良K-L入路,腹直肌外侧组应用腹直肌外侧入路。(1)改良K-L入路:采用全身麻醉,患者取侧卧位,于髋臼后壁和髂嵴交界处做切口;逐层切开皮肤及皮下组织,向外侧走行经过大转子后,斜形向后转向臀肌皱褶;从阔筋膜张肌与臀大肌间隙进入,将臀大肌翻向后方,显露坐骨神经、深层外旋短肌群;探查骨折部位、坐骨神经走行、外旋短肌损伤情况,以“三窗口”(梨状肌、下孖肌、上孖肌、闭孔内肌为界)显露骨折断端;清理关节腔内软骨碎片和骨碎片,行解剖复位并使用克氏针临时固定;冲将钢板置于后柱与后壁,并用螺钉完成最终固定;缝合坐骨结节部位软组织,覆盖钢板,修复关节囊和髋臼唇,放置负压引流管,逐层缝合切口。(2)腹直肌外侧入路:采用全身麻醉,患者取仰卧位,于麦氏点至髂腹股沟中点的连线做切口,切开皮肤与肌肉组织,于腹膜表面分离,将腹膜拉向内侧;将腹壁下血管行结扎处理,向外侧切开血管、髂腰肌等组织,按压腹腔器官,并将腹直肌向内侧进行牵拉,显露骨盆内侧腹膜后的血管、神经及骨盆环结构;向外侧拉开髂腰肌、髂外血管等,向内侧牵拉闭孔神经血管,结扎“死亡冠”,显露耻骨联合至骶髂关节整个半骨盆环的内侧面;复位骨盆骨折,使用塑形好的钢板和螺钉固定;检查腹膜完整性,腹膜外放置负压引流管,逐层缝合切口,术毕。
1.3 观察指标
1.3.1临床指标
比较两组手术时间、术中出血量、骨折愈合时间。
1.3.2骨折复位质量
比较两组术后3 d时骨折复位质量,骨折复位质量采用Matta影像学评分[5]评估:术后骨折块分离最大距离≤4 mm为优,5~10 mm为良,10~20 mm为可,>20 mm为差。优良率为优、良例数占总例数的百分数。
1.3.3髋关节功能
比较两组术前、术后3个月、术后6个月髋关节功能,髋关节功能采用Harris评分评估[6]:包含4个项目,分别为疼痛(44分)、功能(47分)、畸形(4分)和关节活动度(5分),总分为100分,分数越高表示髋关节功能越好。
1.3.4术后并发症
比较两组术后6个月内并发症发生率。
1.4 统计学方法

2 结果
2.1 临床指标
腹直肌外侧组手术时间短于改良K-L组,术中出血量少于改良K-L组,差异有统计学意义(P<0.05);两组骨折愈合时间时间比较,差异无统计学意义(P>0.05)。见表1。
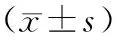
表1 两组临床指标比较
2.2 骨折复位质量
腹直肌外侧组骨折复位优良率高于改良K-L组,差异有统计学意义(P<0.05)。见表2。

表2 两组骨折复位质量比较(n,%)
2.3 髋关节功能
两组术前、术后3个月、术后6个月Harris评分比较,差异无统计学意义(P>0.05);术后6个月,两组Harris评分均低于术前及术后3个月,且组间、时间效应有统计学意义(P<0.05)。见表3。

表3 两组髋关节功能比较分)
2.4 术后并发症
两组术后并发症发生率比较,差异无统计学意义(P>0.05)。见表4。
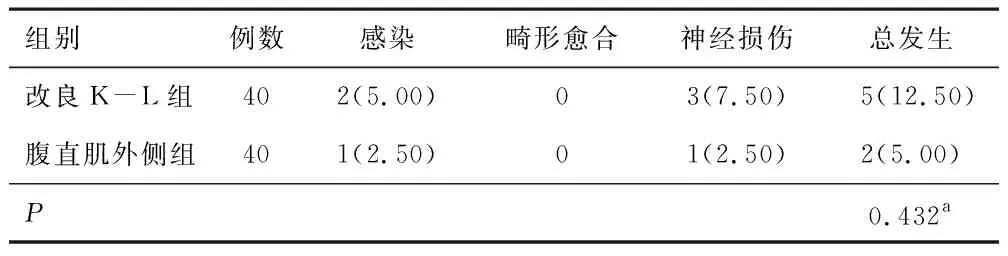
表4 两组术后并发症比较[n(%)]
3 讨论
切开复位内固定手术是治疗骨盆髋臼骨折的主要方法,可对骨折部位进行复位和固定,重建髋关节的解剖结构,从而促进髋关节功能恢复[7]。手术入路是切开复位内固定的重要环节,通过合适入路减少创伤,降低手术难度,结合良好的内固定是治疗骨盆髋臼骨折的理想方案。因此,选择合适的手术入路势必能为骨盆髋臼骨折患者预后带来更多获益。
本研究结果显示,腹直肌外侧入路手术时间短于改良K-L入路,术中出血量少于改良K-L入路。分析原因在于,腹直肌外侧入路手术路径解剖层次清晰,通过腹直肌旁、腹膜后组织间隙进入,显露快且充分,因此手术时间较短[8]。而改良K-L入路需显露坐骨神经、深层外旋短肌群,操作相对腹直肌外侧入路较为复杂,因此手术时间较长。腹直肌外侧入路手术切口仅需8~12 cm即可满足术中对骶髂关节周围骨折、髋臼复位及固定的操作,而改良K-L入路经髂后上棘做切口后需向外侧走行经过大转子延伸至15 cm左右,腹直肌外侧入路相较于改良K-L入路手术切口更小,因此术中出血量较少[9]。同时,腹直肌外侧入路术中操作均为纵行显露,不会对纵向走形的血管神经造成过度牵拉,且可清晰结扎“死亡冠”,从而大大减少术中出血量[10]。本研究中腹直肌外侧入路组的骨折复位优良率高于也改良K-L入路组。相较于改良K-L入路,腹直肌外侧入路的手术范围广泛,通过切开腹直肌外侧部分可清晰地暴露髋臼前壁、髂突和髂嵴等区域,从而更全面地观察和修复髋臼骨折,因而患者的骨折复位质量更好[11]。而改良K-L入路只能暴露到髋臼后壁,对于髋臼前壁和侧壁的骨折修复不够方便,因此其相较于腹直肌外侧入路骨折复位质量较差。
另外,本研究结果显示,腹直肌外侧入路和改良K-L入路均可改善骨盆髋臼骨折患者的髋关节功能。分析原因在于,骨盆髋臼骨折因髋臼移位可对患者髋关节功能造成较大影响,腹直肌外侧入路通过不同操作窗口,可在直视下对髂骨内侧面、四方体等骨折进行复位、固定,从而恢复髋关节功能[12]。且腹直肌外侧入路完成骨折复位固定后只需缝合腹内外斜肌腱膜,因此术后恢复较快,髋关节功能改善明显。改良K-L入路可清晰暴露髋臼后壁,并通过“三窗口”充分显露骨折断端,便于进行解剖复位和固定,且对局部损伤较小,从而有利于促进髋关节功能恢复[13]。此外,有研究指出,改良K-L入路需切开肌肉和腱膜,可对软组织造成一定损伤,且容易出现神经血管损伤[14]。同时改良K-L入路相较于腹直肌外侧入路的手术时间更长,增加了术后感染的风险。但本研究对比两组术后并发症发生情况发现并无明显差异,这可能与本研究选取的样本量较小有关,后续扩大样本量进行进一步研究或可获得不同结果。
4 结论
改良K-L入路和腹直肌外侧入路手术应用于骨盆髋臼骨折患者各有优劣,两种手术方式均可较好改善患者的髋关节功能,且术后并发症发生率较低,但腹直肌外侧入路能相对缩短手术时间,减少术中出血量,骨折复位质量更好。临床在选择手术方式时应根据患者情况和手术需求进行综合评估,以获得更好的手术效果。
