外科急诊手术患者风险胃发生的相关因素研究
2024-05-07闫鑫胡慧聪李靖陆雅萍
闫鑫 胡慧聪 李靖 陆雅萍
围术期胃内容物反流误吸所致的吸入性肺炎是一种十分严重且死亡率极高的并发症,由其导致的死亡占麻醉相关死亡的9%[1]。然而目前的禁食指南主要针对按计划行择期手术且无重大疾病的患者,对于急诊患者并无明确标准[2-3]。急诊患者胃排空情况与择期患者存在差异,急诊患者更易发生围术期反流误吸及其相关并发症[4-5],本研究针对拟行急诊外科手术患者通过超声测量胃窦部截面积(cross-sectional area,CSA)计算出单位体重胃容量[胃内容物体积(gastric volume,GV)/体重(weight,W)]筛查风险胃,并探讨此类患者风险胃发生的相关危险因素,指导麻醉医师对急诊手术患者术前风险胃的识别,早期发现高危患者并及时采取干预措施,防止围术期反流误吸及其相关并发症的发生。
1 对象和方法
1.1 对象 前瞻性选择2022 年3 月至2023 年3 月嘉兴市第一医院外科急诊后拟行急诊手术的190 例患者,其中男105 例,女85 例;腹部手术104 例(其中急性阑尾炎52 例,急性胆囊炎19 例,宫外孕破裂11 例,嵌顿疝8 例,黄体破裂7 例,其他7 例),非腹部手术86 例(其中外伤清创缝合38 例,骨折外固定14 例,胸部手术9 例,其他25 例)。纳入标准:(1)拟行外科急诊手术的患者;(2)美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级Ⅰ~Ⅲ级;(3)年龄18~75岁;(4)无胃肠基础疾病;(5)24 h 内未服用对胃肠功能有影响的药物;(6)可配合完成45°仰卧位体位。排除标准:(1)病情紧急需抢救者;(2)胃肠道疾病或手术史;(3)其他重要脏器功能障碍未纠正者;(4)超声图像采集前已有呕吐患者;(5)无法配合采取半卧位患者;(6)不能正常言语交流或配合者;(7)24 h 内服用止吐药物或其他影响胃肠道动力的药物;(8)孕妇;(9)颅脑损伤昏迷患者;(10)发病前已禁食超过12 h者。本研究经嘉兴市第一医院医学伦理委员会审查通过(批准文号:2022-KY-463),所有患者或家属均签署知情同意书。本研究已在中国临床试验注册中心完成注册(ChiCTR2200064895)。
1.2 方法 为避免长时间的等待手术或术前准备时应用胃肠减压或止痛药物影响结果,所有患者在外科急诊室明确诊断后拟入院行手术治疗即进行信息及胃窦部图像采集。
患者取45°半卧位于就诊台,由1 位具有6 个月以上胃部超声检查操作经验的麻醉医师在胃收缩间歇期即胃静止期对患者胃窦图像进行采集[5-6]。
1.3 图像采集 采用B 型超声诊断仪及探头LOGIQ超声波系统(美国GE Healthcare 公司),曲阵探头5~8 MHz。将腹部超声探头放置于45°半卧位患者上腹部剑突下区域,探头的标记点指向头侧,在矢状面从右到左进行图像选取,最终获取的胃窦图像与肝左叶、肠系膜上动脉和腹主动脉的在同一平面。获取患者胃窦图像后采取双径法(两直径TDM 法)分别测量前后径(anteroposterior diameter,AP)与头尾径(coccygeal diameter,CC)[7-8],见图1。依据以下公式计算患者CSA[9],CSA(cm2)=(AP×CC×π)/4;依据Bouvet 等[10]在2011 年的一项研究中考虑身高、年龄及体重等因素创建了半卧位GV 的计算公式,GV(mL)=-215 +57×log半卧位CSA(mm2)-0.78×年龄(岁)-0.16×身高(cm)-0.25×体重(kg)-0.80×ASA 分级+16 mL。

图1 胃窦超声图像
1.4 风险胃定义 依据Perlas等[11]分级标准,认为GV/W>1.5 mL/kg 为风险胃。
1.5 观察指标 (1)主要观察指标:GV/W。(2)次要观察指标:患者年龄、性别、BMI、禁食时间(fasting time,FT)与风险胃发生的关系;发病-进食间隔时长(interval time between onset and eating,IT)与风险胃发生的关系;有无糖尿病和腹部手术史、发病部位、末次进食量(≥400 mL、<400 mL)[12]、末次进食性质(固体、半流质、流质)、末次进食肉类、发病后有无进食等因素与风险胃发生的关系。FT 定义为从患者末次进食到就诊的时间。IT 定义为从本次就诊主要症状发生到末次进食的间隔时间(末次进食在发病前或发病时,间隔时间数值为“≤0 h”;末次进食在发病后,间隔时间数值为“>0 h”)。
1.6 统计学处理 采用SPSS 26.0 统计软件。正态分布的计量资料以表示,非正态分布的计量资料以M(P25,P75)表示;计数资料以例(%)表示,组间比较采用χ2检验;GV/W 与FT 的相关性分析采用Pearson 相关。P<0.05 为差异有统计学意义。
2 结果
2.1 风险胃检出情况 190 例拟行外科急诊手术患者中检出风险胃51 例,非风险胃患者139 例,风险胃患者占26.8%。
2.2 风险胃与非风险胃患者临床特征的比较 患者性别、年龄、BMI、发病部位、有无腹部手术史、末次进食性质、末次进食肉类及FT 等临床特征与风险胃发生无关,差异均无统计学意义(均P>0.05);而风险胃患者中有糖尿病、IT>0 h、末次进食量≥400 mL 的占比均高于非风险胃患者,差异均有统计学意义(均P<0.05),见表1。

表1 风险胃与非风险胃患者临床特征的比较[例(%)]
2.3 风险胃患者FT 分布及特点 进一步分析51 例风险胃患者FT 分布,其中FT<6 h 患者39 例(76.5%),但FT≥6 h 患者仍还有12 例(23.5%),见图2。这12 例风险胃患者末次进食量均≥400 mL(100.0%),患有糖尿病11 例(91.7%),腹部疾病11 例(91.7%)。
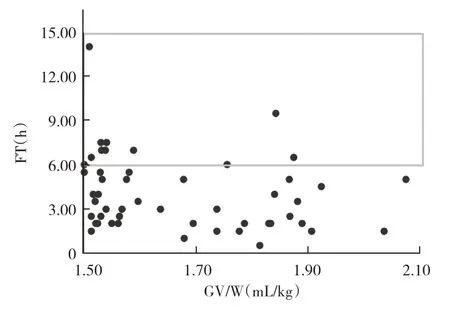
图2 51 例风险胃患者FT 分布
2.4 风险胃患者不同IT 分布情况 以发病时间为零点,IT 长短与风险胃发生率见图3,可见进食后2 h 内发病者风险胃发生最多(14 例,占27.5%);进食后2~4 h 发病风险胃发生6 例(11.8%);进食后4~6 h 发病风险胃发生仍较多(9 例,占17.6%);如果患者发病后进食,即便是间隔48 h 来就诊,仍然有7.8%的患者存在风险胃。

图3 51 例风险胃患者不同IT 分布情况
2.5 GV/W 与FT 的相关性分析 Pearson 相关分析发现,外科急诊患者GV/W 与FT 之间无相关性(r=-0.124,P>0.05),见图4。

图4 外科急诊患者GV/W 与FT 相关性分析
3 讨论
胃内容物反流误吸造成的吸入性肺炎是一种十分严重的并发症,围术期使用镇静及全麻药能够使食管下段括约肌松弛,失去原有的防止胃内容物反流进入食管的功能,从而导致胃内容物反流误吸,急诊手术患者比择期手术患者更易发生[5,13-15]。目前禁食指南并不适用于急诊手术患者,急诊手术患者由于应激、疼痛等原因,可产生不同程度的胃轻瘫,有研究表明急诊手术患者反流误吸的风险是择期手术患者的4.5 倍[16-17]。超声检查是目前常用的一种无创、非侵入性的操作,近年来因其便携且可实时探测的优势,越来越多应用于围术期,在临床检查及抢救中发挥重要作用[18-20]。在临床工作中,胃部超声可以帮助临床麻醉医师在床旁个体化反流误吸风险,并适当地指导麻醉管理。
本研究对外科急诊患者明确诊断后拟行外科急诊手术者进行临床资料与超声图像采集,发现患者风险胃发生率26.8%(51 例),远高于文献报道中急诊手术患者饱胃率17%[21],分析原因有3 点:(1)在患者病情许可的情况下,手术医师尽量将手术时间推迟到指南规定的FT;(2)术前采用催吐、留置胃管胃肠减压后进入手术室;(3)患者从急诊室到到手术室的术前准备时间大部分需要至少20 min,从而使得患者进入手术室后的饱胃率下降,但一定程度上限制了一些急诊手术的时间,严重者威胁到患者生命。
本研究对190 例患者的性别、年龄、BMI、FT、IT、发病部位、有无糖尿病及腹部手术史、末次进食量是否≥400 mL、末次进食性质、末次进食肉类、发病后有无进食等因素分析风险胃发生的情况,结果显示非风险胃患者性别、年龄、BMI、发病部位、有无腹部手术史、末次进食性质、末次进食肉类及FT 等因素风险胃发生比较差异均无统计学意义(均P>0.05);而风险胃患者中有糖尿病、IT>0 h(发病后进食)及末次进食量≥400 mL 占比均高于非风险胃患者,差异均有统计学意义(均P<0.05)。糖尿病可能是由于升高的血糖影响胃“制动”激素,如胰高血糖素样肽-1、瘦素和胰淀粉样多肽通过胃抑制性迷走神经运动回路(gastric inhibitory vagal motor circuit,GIVMC)降低胃排空速度,同时急性低血糖也可能导致胃排空加速[22-23]。51 例风险胃患者不同IT 分布情况显示,进食后2 h 内发病者风险胃发生最多(14/51,27.5%),进食后2~4 h 发病者风险胃发生6 例(6/51,11.8%),进食后4~6 h 发病者风险胃发生仍较多(9/51,17.6%)。这一结果与Hammond 等[24]研究结果一致,认为胃内容物的消化以进食后2 h 为主,若在此时间内患者发病,可由于应激状态下交感兴奋释放去甲肾上腺素影响胃排空。如果患者发病后进食,即便是间隔48 h 来就诊,仍然有7.8%(4/51)的患者存在风险胃,这可能由于发病后患者应激反应增强引起交感神经系统兴奋,导致胃排空减慢[25]。
本研究进一步对51 例风险胃患者FT 分布进行分析后,发现FT<6 h 患者风险胃发生39 例(76.5%),但FT≥6 h 仍还有12 例患者(23.5%),且12 例风险胃患者末次进食量均≥400 mL(100.0%),患有糖尿病11 例(91.7%),腹部疾病者11 例(91.7%)。Mori 等[26]研究也发现腹部疾病患者胃排空速度相比非腹部疾病患者减缓,并认为原因可能由于腹部其他脏器炎症或外伤时刺激中枢神经反射进而影响胃排空。从而可见急诊手术患者即使FT 已超过指南规定的6 h,仍然应以饱胃来处理,尤其是对末次进食量≥400 mL、有糖尿病、腹部疾病者更不能盲目以FT 来判断饱胃与空腹,以免围术期引起反流、误吸等严重并发症。
本研究还对外科急诊患者GV/W 与FT 作了相关性分析,结果显示此类风险胃的发生与FT 无相关性(r=-0.124,P=0.076),且即使FT≥6 h 时仍有20.0%(12/60)的患者为风险胃,占风险胃患者23.5%(12/51),由此可见外科急诊患者的胃容量并不一定会随FT 延长而减小。
本研究选择在外科急诊室进行患者临床资料及超声图像采集,为了减少等待手术时间对研究结果的干扰,如从急诊室到进入手术室时间长短不一、病情允许下等待禁食6 h 后进入手术室等其他一些延长手术时间的不可控因素,便于早期筛查出风险胃患者,及时采取干预措施并制定合适的麻醉方案,避免围术期反流误吸及相关严重并发症的发生。但本研究也存在一定不足之处,本研究为一项单中心队列研究,病例可能存在一定偏倚,且样本量较小,以后需要多中心、更大样本量的病例资料,进一步完善研究。
临床麻醉工作中,拟行外科急诊手术患者如情况允许选择在满足禁食指南所要求的时间后即以“空胃”患者来处理进行手术,围术期饱胃引起反流、误吸风险将大大增加。对拟行急诊手术患者即使已禁食6 h 以上仍然应按照饱胃患者来处理,尤其是腹部疾病、合并糖尿病、末次进食量≥400 mL、发病后有进食患者,应采用胃超声检查筛查出风险胃,提前做好应对措施,制定合理的麻醉方案,保障患者围术期安全。
