乳腺乳头状癌的临床病理及影像学特征分析
2024-05-07叶欣黄建
叶欣 黄建
乳腺乳头状肿瘤是一类含纤维血管轴心乳头结构的上皮源性肿瘤,是一组异质性病变。乳腺肿瘤分为导管内乳头状瘤(intraductal papilloma,IDP)、原位乳头状导管癌(papillary ductal carcinoma in situ,pDCIS)、包裹性乳头状癌(encapsulated papillary carcinoma,EPC)、实性乳头状癌(solid papillary carcinoma,SPC)和浸润性乳头状癌,其中后4 类属恶性肿瘤[1]。乳腺乳头状癌与非特殊类型浸润癌相比预后较好,多呈惰性生长,但其具有不同恶性潜能,有复发、转移风险[2]。乳腺乳头状癌临床上罕见,目前其诊断尤其是各亚型的鉴别是临床上的难点,在冷冻切片诊断中乳腺乳头状癌的确诊率明显低于良性乳头状肿瘤,且具有较高的延迟诊断率[3]。所以影像学检查在乳头状癌的鉴别诊断中的地位更加重要。本文通过分析不同亚型乳腺乳头状癌患者的临床病理、超声、乳腺X 线、增强MRI 检查等资料,以期为临床精准诊疗提供依据,现将结果报道如下。
1 对象和方法
1.1 对象 回顾性分析2015 年1 月至2022 年6 月在浙江大学医学院附属第二医院行手术切除治疗并经病理检查证实为乳腺乳头状癌的患者82 例,均为女性,年龄28~81(57.0±5.6)岁。纳入标准:手术病理检查诊断符合WHO 乳腺肿瘤分类第5 版中对乳腺乳头状癌的定义;患者年龄≥18 岁。排除标准:手术病理诊断为乳腺乳头状瘤;患有其他恶性肿瘤;有乳腺癌病史。其中pDCIS 组23 例,EPC 组10 例,SPC 组13 例,浸润性乳头状癌组24 例,乳头状癌伴其他成分(混合型组)12 例。本研究经浙江大学医学院附属第二医院医学伦理委员会审查通过[批准文号:(2023)伦审研第(0928)号]。
1.2 方法
1.2.1 患者临床病理资料收集 患者临床病理资料均取自术前穿刺及术后常规病理检查报告,两者不符合以后者为准。均行HE 染色及免疫组化检查。记录雌激素受体(estrogen receptor,ER)或孕激素受体(progesterone receptor,PR)、人类表皮生长因子受体-2(human epidermal growth factor receptor-2,HER-2)、Ki-67增殖指数检查结果以及淋巴结转移情况等。
1.2.2 超声检查 采用荷兰飞利浦公司IU22 型超声诊断仪,探头频率4~13 MHz。嘱患者取平卧位,双手上举充分暴露乳房和腋窝。由1 名具有10 年以上工作经验的超声科医师检查。记录病灶超声征象,包括形态、边缘、纵横比、肿块内钙化情况、血流情况。
1.2.3 乳腺X 线检查 使用美国GE 公司Senographe 2000D 型全数字化乳腺钼钯X 线机,常规行双侧乳腺头尾位和内外侧斜位摄影。
1.2.4 乳腺增强MRI 检查 使用德国西门子公司Trio Tim 3.0 T 超导型MRI 扫描仪,使用8 通道乳腺专用线圈。患者双侧乳房行定位扫描、T1WI、T2WI、增强扫描序列。对比剂采用钆喷酸葡胺注射液。记录患者乳腺病灶MRI 增强表现、时间强度曲线(time intensity curve,TIC),曲线形态分为Ⅰ型(持续上升型)、Ⅱ型(平台型)、Ⅲ型(洗脱型)。
1.3 统计学处理 采用SPSS 25.0 统计软件。计量资料以表示;计数资料以百分率表示,组间比较采用χ2检验或Fisher 确切概率法。P<0.05 为差异有统计学意义。
2 结果
2.1 各组患者临床表现及病理检查结果比较 各组患者临床表现、HER-2 表达比较,差异均有统计学意义(均P<0.05)。pDCIS 组及SPC 组乳头溢液或溢血发生率高于EPC 组、浸润性乳头状癌组、混合型组(χ2=25.333,P=0.013)。各组免疫组化指标比较差异均无统计学意义(均P>0.05)。HER-2 阳性表达均在pDCIS组。见表1。

表1 各组患者临床表现及病理检查结果比较[例(%)]
2.2 各组患者术前超声检查结果比较 各组患者病灶占位性质、形态、边缘、内部回声比较,差异均有统计学意义(均P<0.05),而纵横比、大小、与乳头距离、血流信号方面比较差异均无统计学意义(均P>0.05)。pDCIS 组中12 例(52.17%)患者超声表现为片状低回声区,而在其余4 组中57 例(96.61%)患者表现为肿块型占位。EPC 组均表现为边缘清晰肿块影,其中6 例(60.00%)患者表现为囊实性混合回声,见表2。典型的EPC 超声表现见图1。
图1 典型EPC 囊实性回声图像

表2 各组患者术前超声检查结果比较[例(%)]
2.3 各组患者乳腺X 线特征比较 对超声检查无法明确的48 例患者加行乳腺X 线检查。5 例(50.00%)SPC 及4 例(50.00%)pDCIS 患者在乳腺X 线检查中未被发现。EPC 组、浸润性乳头状癌组、混合型组乳腺X线下形态多为边缘清晰肿块,5 例(50.00%)pDCIS 及3例(37.50%)SPC 患者肿块型占位边缘均模糊。各组病灶乳腺X 线特征中钙化、肿块密度比较差异均无统计学意义(均P>0.05),见表3。
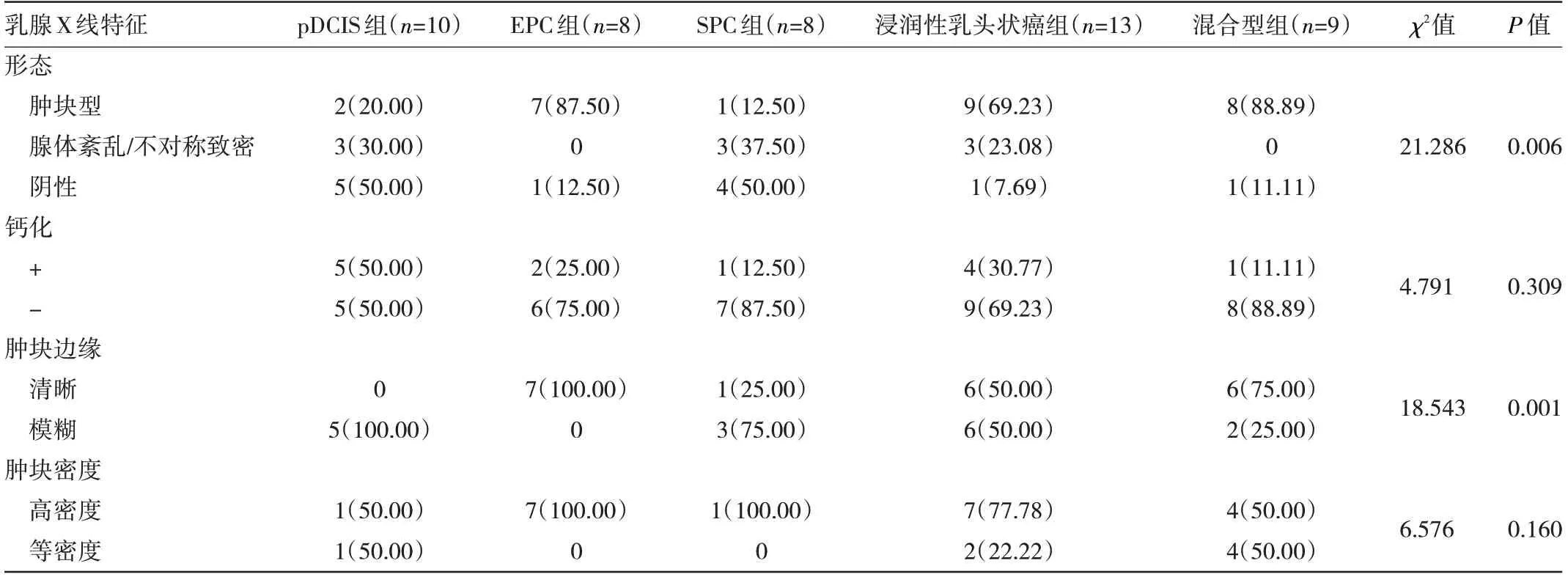
表3 各组患者乳腺X 线特征比较[例(%)]
2.4 各组患者增强MRI 特征 对超声及乳腺X 线检查结果无法明确的35 例患者加行增强MRI 检查,均检出异常。7 例(77.78%)SPC 增强MRI 图像表现为区域强化。各组除病灶形态外,边缘、动态增强及TIC 表现方面比较差异均无统计学意义(均P>0.05),见表4。
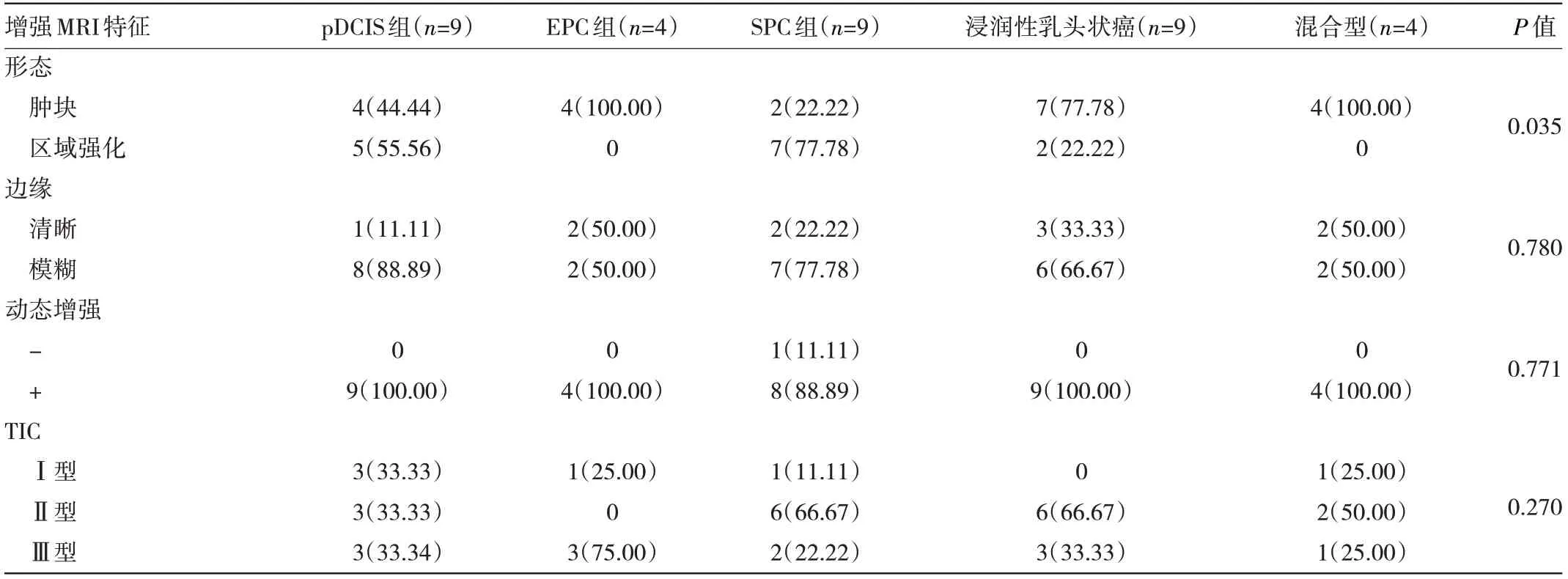
表4 各组患者增强MRI 特征比较[例(%)]
3 讨论
乳腺乳头状癌是一种罕见的恶性肿瘤,占女性乳腺癌的1%~2%[4]。近年来,关于乳腺乳头状癌临床病理学及影像学特征的研究越来越多。82 例乳腺乳头状癌患者的平均年龄达(57.0±5.6)岁,高于中国女性自然绝经年龄,这与既往报道一致。乳腺乳头状癌通常表现为异常肿块、血性溢液或影像学异常。本研究中,47 例(57.32%)查体可见异常肿块,15 例(18.29%)可见乳头溢液,其中pDCIS 组及EPC 组患者最为常见(分别是46.15%、30.43%),这进一步证实乳腺乳头状癌起源于导管并围绕纤维血管恶性增殖[5]。
从病理检查特征来看,乳腺乳头状癌多为激素受体阳性、Ki-67<10%、HER-2 阴性,仅3 例(3.66%)患者出现淋巴结转移,这与既往研究报道的5.10%类似[6],说明乳腺乳头状癌惰性生长、侵袭性低。若分期为Tis~T2N0-1M0,根治性外科手术后仅部分需要全身治疗[7],术后低复发转移风险,预后好,与AI-Shehri 等[8]的报道一致。
超声检查是亚洲女性乳腺癌最常用的检查方法[9]。本研究发现超声占位性质中,pDCIS 较其他亚型更多呈片状低回声区,符合pDCIS 乳头状增生的病理特征[10],并提示该亚型沿导管生长,术前诊断应关注其与导管结构的关系。肿块内部回声特征在组间有差异,6 例(60.00%)EPC 呈囊实性肿块,有研究认为EPC是原位癌至浸润性癌的过渡形态[11],超声图像中EPC多具有复杂囊性肿块伴囊壁内实性乳头状突起的特征[12-13],且肿块边缘模糊提示侵袭性更高[14],因此超声检出复杂的囊实性乳腺肿块应在诊断中考虑EPC,并注意与乳腺髓样癌、叶状肿瘤相鉴别[15]。乳腺X 线检查是乳腺癌筛查手段之一。本研究发现,pDCIS 和SPC 易被漏诊(均为50.00%),与既往研究结论符合[16]。EPC 因其膨胀性生长特性,多评为BI-RADS 3级,但未发现其在钙化及占位密度上与其他组的差异,故应重视老年女性乳腺X 线边界清晰的椭圆形病灶[17]。为更好地诊断乳腺乳头状癌及揭示其形态特征,需进行额外影像学检查,乳腺X 线非首选[18]。
本研究行MRI 检查患者的病灶均被检出,MRI 在乳腺乳头状癌诊断中更能反映其与导管的关系[19]。形态学上,MRI 能发现在乳腺X 线检查中漏诊的乳头状癌,如SPC、pDCIS。在增强动力学方面与,乳腺乳头状癌的表现与其他浸润性乳腺癌相似,各组未见差异[20]。MRI 在术前评估乳头状癌手术范围和鉴别侵袭性病灶方面有优势[21]。
综上所述,乳腺乳头状癌作为罕见的乳腺肿瘤,好发于老年女性,临床症状多是乳房肿块及乳头溢液。乳腺X 线检查对于SPC、pDCIS 检出率低,超声结合MRI 检查对乳腺乳头状癌检出和明确病灶与乳腺导管的关系更有效。各亚型影像学表现部分重叠,椭圆形囊实性肿块是EPC 特征性影像学表现。
