甲苯磺酸瑞马唑仑在老年患者无痛胃镜检查中的安全性和有效性*
2024-04-22喻是霖胡文张梅徐贺辰熊灏靖苏殿三胡柏龙1邹小华
喻是霖, 胡文, 张梅, 徐贺辰, 熊灏靖, 苏殿三, 胡柏龙1,, 邹小华*
(1.贵州医科大学附属医院 麻醉科, 贵州 贵阳 550004; 2.贵州医科大学 麻醉学院, 贵州 贵阳 550004; 3.上海交通大学医学院附属仁济医院 麻醉科, 上海 200120)
人口老龄化是全球面临的一个共同难题,老年人口的增加给我国医疗卫生事业带来了巨大的挑战[1]。随着年龄增加,消化道肿瘤成为威胁老年人健康的重要疾病之一。胃镜检查是早期发现、诊断消化道疾病的重要手段[2],但普通胃镜检查痛苦难忍,老年患者由于身体机能减弱、合并症较年轻人增加,对胃肠镜的耐受也随之降低[3]。随着现代医学的发展,舒适化的无痛胃镜检查已经成为一种趋势,而适度的镇静是胃镜舒适化的前提。目前临床常用的镇静剂包括苯二氮卓类药物咪达唑仑,静脉麻醉药丙泊酚和依托咪酯都存在一些缺点。咪达唑仑属于强效镇静剂,其代谢产物仍具有活性长期输注会增加呼吸抑制风险[4],依托咪酯可能抑制肾上腺皮质功能[5],丙泊酚虽广泛用于无痛内窥镜手术中的镇静[6]。然而可能会导致老年患者发生诸多不良事件如低氧血症、低血压、心动过缓或心动过速、心肌梗死等[7-8]。因此寻求对老年患者呼吸、循环系统影响小,不良反应少的镇静药物对于老年患者安全尤为重要。瑞马唑仑是一种新型的超短效γ-氨基丁酸[γ-aminobutyric acid subtype A,GABA(A)]受体激动剂[9],其清除与肝肾功能、体质量指数(body mass index,BMI)无关,通过血浆酯酶代谢,代谢产物无活性,药物间相互作用发生率较低,有拮抗剂等优点,在非老年患者研究中表现出无明显呼吸抑制等优势,推荐用于内镜诊疗、全身麻醉、ICU镇静等[10-11]。但甲苯磺酸瑞马唑仑在老年患者是否有同样的优势尚未可知,因此本研究以丙泊酚作为对照药物,采用随机、单盲的对照研究方法,与甲苯磺酸瑞马唑仑比较用于老年无痛胃镜诊疗时的效果,以期为老年患者胃镜诊疗的麻醉用药提供一定的参考。
1 对象与方法
1.1 研究对象
选取2021年7月—2022年6月行无痛胃镜检查的老年患者,要求符合年龄≥65岁、接受常规胃镜检查的患者、美国麻醉医师协会(American Society of Anesthesiologists,ASA)评分为Ⅰ级或Ⅱ级、BMI为18~30(kg/m2),排除拟行气管插管(包括喉罩)、预计存在困难气道及肺部疾病的患者、对本研究药物过敏及大量饮酒者、认知障碍患者及3个月内作为受试者参加过其他药物临床试验。共纳入老年患者154例,随机均分为丙泊酚组(P组)和甲苯磺酸瑞马唑仑组(R组)。本研究经医院伦理委员会批准通过(2021154K),研究对象及家属均签署知情同意书。
1.2 样本量计算
该研究以P组与R组的药物治疗导致的呼吸抑制发生率为主要研究指标,拟通过该研究比较得出应用甲苯磺酸瑞马唑仑镇静过程中呼吸抑制发生率与应用丙泊酚镇静过程中呼吸抑制发生率具有差异性(H0≠H1)。假设α=0.05,β=0.1,由本中心预实验数据分析算出,甲苯磺酸瑞马唑仑镇静过程中呼吸抑制发生率为38%,丙泊酚镇静过程中呼吸抑制发生率为69%,2组进行差异性检验,通过PASS15.0.5,差异性检验计算样本量,假设失访率为20%,计算得出n=154。
1.3 研究方法
1.3.1麻醉方法 患者充分的禁饮、禁食,入室后取左侧卧位,常规监测心率(heart rate,HR)、无创血压(non-invasive blood pressure,NBP)、脉搏血氧饱和度(peripheral oxygen saturation,SpO2)、呼吸频率(respiratory rate,RR),开放静脉通路,输注乳酸林格注射液300 mL;面罩吸氧6~10(L/min)。2组患者检查前5 min静脉缓慢推注舒芬太尼(国药准字H20054171,液体制剂50 μg,宜昌人福)0.15 μg/kg,给药时间30 s。R组患者静脉推注甲苯磺酸瑞马唑仑(国药准字H20190034,固体制剂36 mg,江苏恒瑞医药股份有限公司)0.2 mg/kg,给药时间1 min;P组患者静脉推注丙泊酚(进口药品注册证号H20171275,液体制剂500 mg,ASPEN公司)1.5 mg/kg,给药时间1 min。当患者意识消失、睫毛反射消失时,待观察者警觉性/镇静评估量表(modiffed observer alert/sedation assessment,MOAA/S)≤1分时行胃镜检查[12]。如果出现影响胃镜检查的体动,每次分别追加丙泊酚和甲苯磺酸瑞马唑仑初始剂量的1/3,每次追加给药至少间隔1 min;若补充剂量超过5次,则判定为镇静失败,麻醉医师根据经验给予镇静补救药物丙泊酚。
1.3.2苏醒时间记录及离院标准 检查完毕,2组患者于麻醉恢复室观察并记录苏醒时间,麻醉医师从1~3 min每隔30 s使用MOAA/S评分量表评估镇静水平,评估1次/min,直到连续3次MOAA/S评分为5分[13]。操作结束后第10 min,采用改良麻醉后出院评分系统评分(modified aldrete score,Aldrete评分)量表进行第1次离院标准判定,评估1次/5 min,直至受试者总评分≥9分(生命体征项必须为2分),在家属陪同下方可离开医院。
1.3.3术中不良事件的处理 (1)呼吸抑制[为RR<8次/min和/或SpO2<90%][14]的处理:增加吸入氧气流量;通过推动或抬起下颌或拉伸头部来打开患者的气道;如果SpO2没有改善,停止胃镜检查,挤压呼吸球囊辅助通气;如果情况仍然没有改善,进行面罩通气。如果上述措施不成功,应进行气管插管。(2)低血压[研究药物使用后至完全清醒过程中收缩压(systolic pressure,SBP)降低幅度超过镇静前20%或SBP下降至≤80 mmHg][15]的处理:立即给予液体治疗(快速静脉滴注乳酸林格液液200 mL);如果液体复苏效果不佳,则选择血管活性药物[麻黄碱6 mg或去甲肾上腺素40 μg、Ⅳ,视心率(heart rate,HR)而定];若术中HR<50次/分,静脉给予阿托品0.5 mg;若术后出现恶心呕吐,静脉给予止吐药帕洛诺司琼注射液0.25 mg。
1.4 观察指标
1.4.1一般资料收集 记录2组患者年龄、BMI(>18 kg/m2~24 kg/m2为正常 ,>24 kg/m2~30 kg/m2为超重)、性别、ASA分级及糖尿病、高血压或高血脂、心律失常、其他基础疾病患者情况。
1.4.2呼吸抑制的发生率 记录2组患者无痛胃镜检查期间RR<8次/min发生率和最小值,SpO2发生率和最小值<90%发生情况。
1.4.3安全性指标 (1)观察并记录2组患者检查期间的低血压发生率;(2)收集2组患者术中HR减慢(基线HR值波动-30%)、HR增快(基线HR值波动+30%)、注射疼痛及术后恶心和呕吐(postoperative nausea and vomiting,PONV)的发生情况;(3)收集2组患者围术期生命体征变化(记录给药前(T0)、给药后2 min(T1)、给药后4 min(T2)、给药后6 min(T3)、给药后8 min(T4)、离院时(T5),包括SBP、舒张压(diastolic pressure,DBP)、HR、SpO2及RR。
1.4.4有效性指标 观察并记录2组患者无痛胃镜检查期间的镇静成功率(完成整个胃镜检查过程;不需要抢救镇静药物;初始剂量后15 min内最多5次补救剂量)、诱导时间[从首次给药到达到足够镇静深度(首次MOAA/S评分≤1分)的时间]、苏醒时间[从停止使用镇静剂到完全清醒(连续3次MOAA/S评分为5分的第1次)的时间]、离院[连续3次MOAA/S评分为5分且Aldrete评分≥9分,生命体征项2分)]时间、胃镜操作时长、追加药物率;对苏醒后的患者及麻醉医师进行回访,调查患者和麻醉医师的满意度,10分制,规定不满意(1~4分)、满意(5~7分)及很满意(8~10分)。
1.5 统计学分析
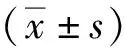
2 结果
2.1 一般资料
2组患者年龄、BMI、性别比率、ASA分级、基础性疾病临床资料比较,差异均无统计学意义(P>0.05),具有可比性。见表1。
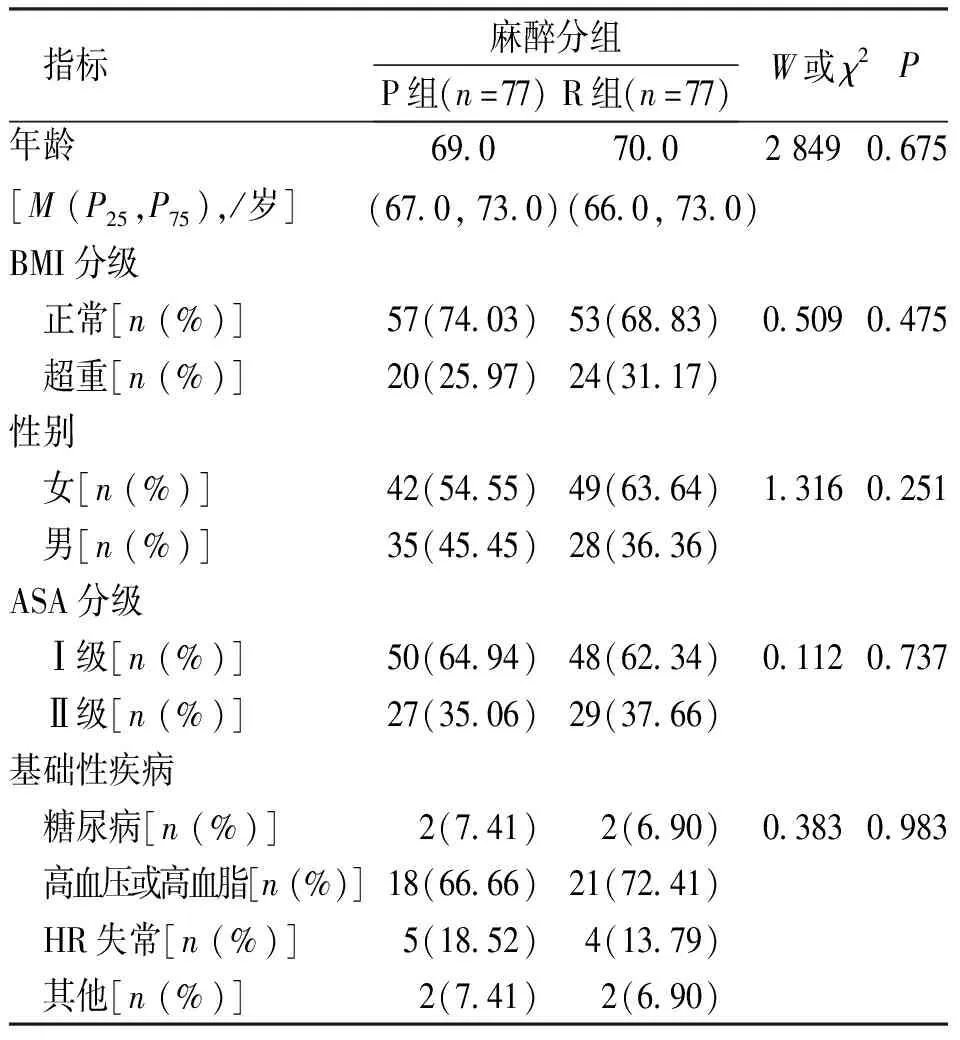
表1 P组和R组患者的一般情况Tab.1 General Information of Patients in P and R groups
2.2 呼吸抑制
呼吸抑制指标显示,2组患者RR<8次/分发生率、RR<8次/分最小值中位数、SpO2<90%最小值中位数存在显著差异(P< 0.05)。与P组相比,R组患者SpO2<90%发生率无差异(P>0.05)。见表2。
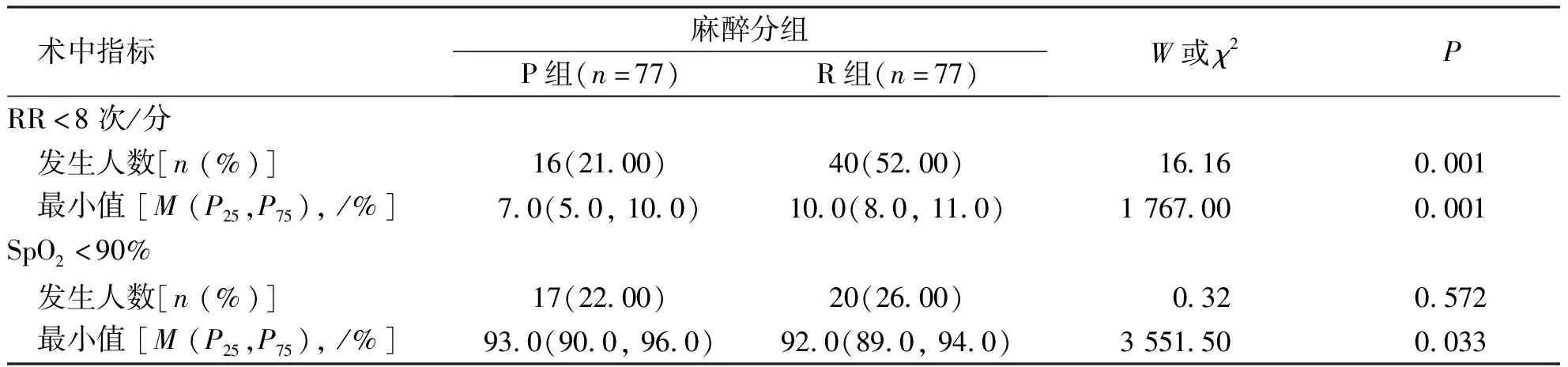
表2 P组和R组患者术中呼吸抑制的发生Tab.2 Incidence of respiratory depression during surgery in P and R groups
2.3 生命体征
生命体征分析结果显示(表3),2组患者于T0~T5时的SBP和DBP比较,差异无统计学意义(P>0.05);HR在T0、T1时,P组和R组患者比较,差异无统计学意义(P>0.05);在T2~T5时,P组患者HR低于R组,差异有统计学意义(P<0.05)。SpO2在不同时间点下,P组和R组患者无差异(P>0.05)。RR在T0、T4、T5时,P组和R组患者无差异(P>0.05);在T1、T2、T3时,P组患者RR较R组明显减慢,差异有统计学意义(P<0.05)。
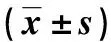
表3 P组和R组患者手术期间不同时间点的生命体征指标Tab.3 Vital signs at different time points during surgery in P and R groups
2.4 安全性指标
安全性指标结果显示(表4),P组和R组患者的术中低血压发生率、低血压最小值、术后恶心呕吐比较,差异无统计学意义(P>0.05);P组患者术中注射痛发生率明显高于R组,差异有高度统计学意义(P<0.001);P组和R组患者在术中HR异常发生率比较,差异有统计学意义(P<0.05),且P组较R组HR增快的发生率低。
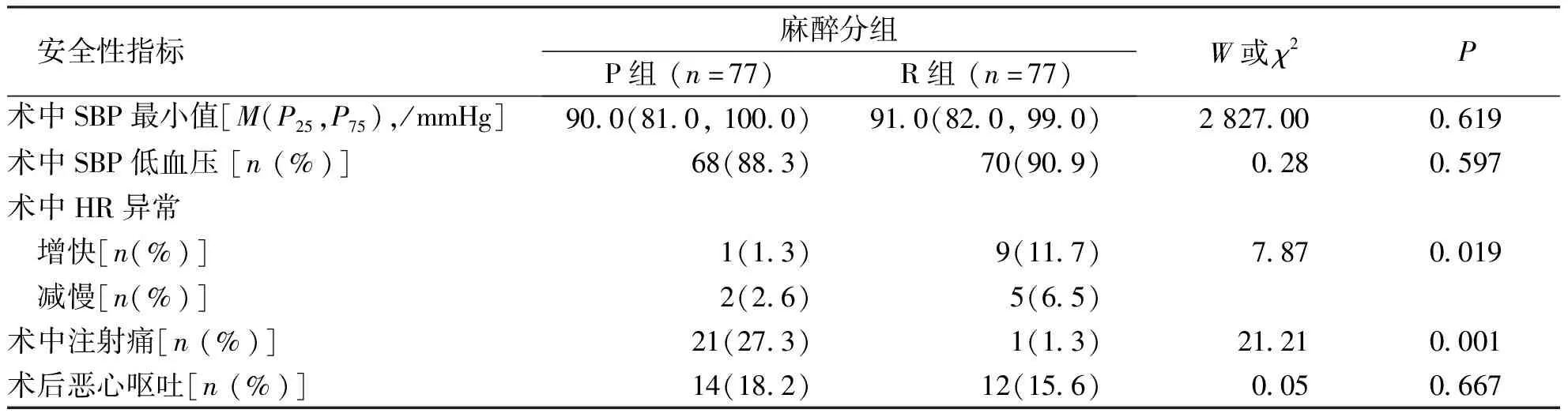
表4 P组和R组患者的安全性指标Tab.4 Safety indexes in P and R groups
2.5 有效性指标
有效性指标结果显示(表5),2组患者镇静成功率均为100%(77/77);2组患者的诱导时间、苏醒时间、离院时间、胃镜操作时间、术中追加药物例数、患者满意度评分、麻醉医师满意度评分比较,差异均无统计学意义(P>0.05)。
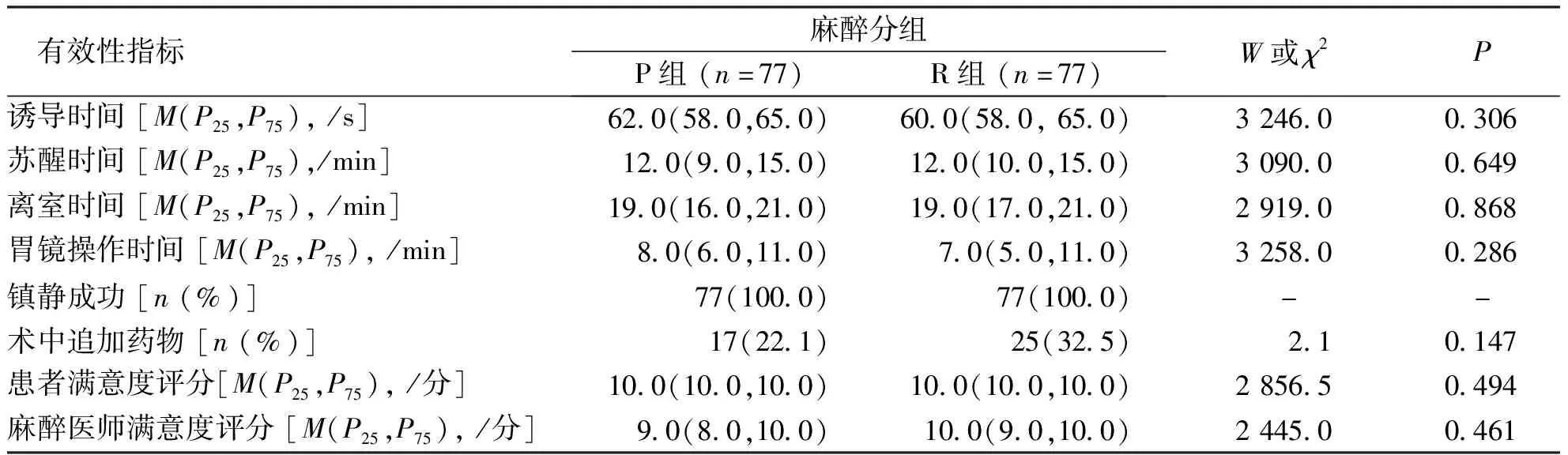
表5 P组和R组患者的有效性指标Tab.5 Efficacy indicators in P and R groups
3 讨论
无痛胃镜检查因可降低患者的焦虑、疼痛和不适,提高患者的满意度和接受度,在临床上得到了广泛的应用[16]。丙泊酚由于具有起效迅速、镇静效果良好等优势被广泛应用于无痛胃镜检查,但可能会导致呼吸、循环抑制等不良反应,并具有注射痛和成瘾性等风险[17]。因此迫切需要一种既具有有效镇静作用,又能较大程度避免丙泊酚副作用的药物应用于无痛胃镜的镇静。既往研究显示,甲苯磺酸瑞玛唑仑具有起效快,作用持续时间短,恢复情况可预测,代谢几乎不受肝或肾功能的影响,没有或仅有轻微的心肺抑制,可用逆转药物等优势[18]。这些优点为甲苯磺酸瑞马唑仑在老年人内窥镜手术中镇静应用提供了可能。
本研究结果表明,甲苯磺酸瑞马唑仑可有效应用于老年患者无痛胃镜检查镇静。非老年患者研究显示,甲苯磺酸瑞马唑仑在胃肠镜的镇静成功率为97.35%[19],本研究表明甲苯磺酸瑞马唑仑的镇静成功率为100%,这可能与以下原因有关:(1)本研究对象是65岁及65岁以上的老年人口,他们较年轻人而言对镇静剂的耐受较差、需求量低,镇静成功率会更高;(2)与之前的研究中使用固定剂量甲苯磺酸瑞马唑仑(初始剂量为5.0 mg,根据需要补充剂量为2.5 mg)相比[20],本研究采用了基于体质量的个体化用药(初始剂量为0.2 mg/kg,以后根据需要每次补充剂量为初始剂量的1/3),更符合个体化用药的需求。本研究结果表明,甲苯磺酸瑞马唑仑镇静诱导时间与丙泊酚相似,所以可认为该剂量对于老年胃镜患者是可行的。
本研究结果显示,2组患者药物应用后均有不同程度的呼吸抑制,但R组的呼吸抑制发生率低于P组,包括RR<8次/分最低频率较高,需要进行气道干预的比例降低。既往研究报道,丙泊酚引起的呼吸抑制与丙泊酚的剂量、注射速度以及镇静水平密切相关[21]。本研究选择丙泊酚的剂量(1.5 mg/kg)参考了既往研究[18],适合老年患者的程序性镇静;注射丙泊酚或甲苯磺酸瑞马唑仑的时间为1 min,以避免因药物注射过快、导致短时间内血药浓度过高对呼吸的影响。既往研究显示,甲苯磺酸瑞马唑仑在非老年患者胃镜检查时呼吸抑制的发生率为1.09%,较老年患者呼吸抑制的发生率低[19]。原因考虑如下:老年患者药物耐受能力降低、肺活量、氧储备量及功能残气量均减少有关。故该药物应用于老年患者时应关注对呼吸的影响,且在老年患者麻醉时需进行更充分有效的预充氧处理,且做好缺氧处理的预备措施是非常必要的。
丙泊酚的主要不良反应之一是剂量相关性循环功能抑制,镇静深度越深,循环系统波动越明显[21]。有研究表明,甲苯磺酸瑞马唑仑可能对交感神经活动有影响,故循环抑制较丙泊酚轻[22]。本研究结果显示,2组患者低血压发生率差异无统计学意义(P>0.05),可能是因为患者入室后进行补液治疗、减少了低血压的发生有关,但R组患者在SBP及HR下降幅度低于P组,提示瑞马唑仑对循环系统抑制作用较丙泊酚轻微,这与之前的研究结果相似[22]。在R组出现了9例患者HR增快(P组为1例),但均未进行药物处理,考虑与患者镇静深度较丙泊酚浅有关,但增加甲苯磺酸瑞玛唑仑用量是否能降低患者HR增快的发生率需要进一步研究。
丙泊酚其注射产生疼痛的总体风险约为60%[23],然而注射痛会影响患者胃镜检查过程中的舒适感及满意度。丙泊酚注射痛可能与皮肤、黏膜和血管受累有关,甲苯磺酸瑞马唑仑不是苯酚,因此对组织的刺激性较小,导致患者的满意度及体验感相对较好。与其他研究的结果相似[20],本研究中R组患者无注射疼痛,对于增加患者的舒适度和满意度有着积极的意义。
综上所述,甲苯磺酸瑞马唑仑用于老年患者无痛胃镜检查是安全且有效的。因目前研究为单中心、小样本研究,下一步将进行多中心、大样本,设置甲苯磺酸瑞马唑仑的不同剂量组,探讨其用于老年患者胃镜诊疗麻醉的最佳剂量;其次,通过特定的设备如脑电双频指数监测和比较所有患者的镇静深度,避免镇静深度的差异影响研究结果;最后,进行老年患者胃镜诊疗后认知功能障碍的随访,从而观察甲苯磺酸瑞马唑仑是否会影响老年患者的术后认知功能障碍、术后谵妄。
