腹腔镜子宫肌瘤切除术中0.25 mg/kg艾司氯胺酮静脉泵注对患者术后早期恢复质量的影响
2024-03-29马昕宇朱吉祥朱跃张建华钱斌
马昕宇,朱吉祥,朱跃,张建华,钱斌
1 徐州医科大学盐城临床学院,江苏盐城 224006;2 盐城市第一人民医院麻醉科;3 盐城市第三人民医院麻醉科
子宫肌瘤是最常见的女性生殖系统良性肿瘤。女性子宫肌瘤发病率高达70%[1]。女性因社会压力大等因素体内激素水平紊乱,常伴有焦虑、抑郁等。伴有焦虑、抑郁等情绪状态的子宫肌瘤患者在子宫肌瘤切除术后常出现剧烈疼痛、睡眠障碍及情感障碍等,严重影响患者的早期恢复[2]。艾司氯胺酮是氯胺酮的进阶产物,主要作用于NMDA 受体,具有良好的镇痛作用[3],同时艾司氯胺酮具有抗焦虑抑郁作用,在抗抑郁焦虑、消除负性情绪方面所取得的疗效优于一般抗抑郁药物。最近研究[4]表明,0.25 mg/kg 氯胺酮可通过抑制炎症介质的分泌,减轻术后疼痛程度,降低患者对阿片类药物的需求。单次小剂量注射艾司氯胺酮即可以对情绪产生长期影响[5]。0.25 mg/kg 麻醉剂量的艾司氯胺酮应用于腹腔镜子宫肌瘤切除患者是否同时具有良好的抗焦虑、抗抑郁作用,是否能提高患者术后恢复质量,目前相关研究较少。为此,我们观察了腹腔镜子宫肌瘤切除术中0.25 mg/kg艾司氯胺酮静脉泵注对患者术后早期恢复质量的影响,现将结果报告如下。
1 资料与方法
1.1 临床资料 选取2022年3—8月江苏省盐城市第一人民医院择期行腹腔镜子宫肌瘤切除术的子宫肌瘤患者80 例。纳入标准:①美国医师协会(ASA)分级为Ⅰ、Ⅱ、Ⅲ级,且无麻醉过敏史;②体质量指数(BMI)18.5~30.0 kg/m2;③年龄30~65 岁;④签署知情同意书。排除标准:①长期服用镇静催眠药、镇痛类药物及抗精神病药物史者;②对本研究所需使用的药物过敏;③严重器质性病变,严重肝肾功能疾病者;④未经治疗或控制不良的高血压;⑤青光眼、颅内压增高、甲亢患者。80 例患者应用随机数字表法分为对照组(对照组)和艾司氯胺酮组(观察组),每组40例。纳入过程中对照组因术后要求使用镇痛泵剔除3 例,观察组因要求使用镇痛泵剔除1 例,最终纳入76 例患者,其中对照组37 例,观察组39 例。对照组患者年龄(45.770 ± 6.402)岁,BMI(24.161 ±2.792)kg/m2。观察组年龄(47.030 ± 4.909)岁,BMI(24.597 ± 3.782)kg/m2。两组一般资料具有可比性。本研究经医学伦理委员会批准通过(2022-k-003),受试者均签署知情同意书。
1.2 腹腔镜子宫肌瘤切除术中艾司氯胺酮应用方法 两组患者术前均常规监测血压、心电图(ECG)、血氧饱和度(SpO2)、体温、脑电双频指数(BIS),建立外周动脉通路,局部麻醉下行桡动脉穿刺并连续监测动脉血压。术前麻醉诱导采用甲苯磺酸瑞马唑仑0.1 mg/kg、丙泊酚1 ~ 1.5 mg/kg、芬太尼3 μg/kg、顺式阿曲库铵0.15 mg/kg。气管内插管后机械通气,设置参数为空氧混合(50%)流量2.0 L/min,呼吸频率 10 ~ 16 次/分,潮气量 6 ~ 8 mL/kg,吸呼比1∶2,维持呼气末二氧化碳分压35 ~ 45 mmHg。术中瑞芬太尼以0.1 μg/(kg·min)泵注,七氟烷1.5% ~2%维持。术中根据患者生命体征参数、手术进程及刺激强度变化适当追加芬太尼,维持患者术中BIS值40~60,维持心率、血压波动范围不超过基础值的20%。观察组患者术中切皮前予0.25 mg/kg 的艾司氯胺酮后0.25 mg/(kg·min)静脉泵注至手术关腹,对照组患者术中切皮前予同负荷剂量的生理盐水后以同速率生理盐水静脉泵注至手术关腹时。关腹时,两组患者均给予氟比洛芬酯50 mg 和托烷司琼5 mg 静脉注射。术毕停止瑞芬太尼和七氟烷维持用药,将患者转送至复苏室(PACU),改良Aldrete 评分≥ 9 分即可出PACU 室。患者术后疼痛时予双氯芬酸钠栓50 mg 纳肛,一日用量不超过100 mg。
1.3 观察指标及方法 主要观察指标为术后24 h时 15项恢复质量量表(QoR-15评分)[6-7]、次要观察指标为拔除气管导管时间、Ramsay 镇静评分(Ramsay评分)、VAS 评分(出复苏室前、术后6 h、术后24 h)、术后恢复情况(首次肛门排气时间、下床时间)、术后免疫炎症指标水平及术后24 h 不良反应发生情况。中文版QoR-15 评分包含15 个项目,涵盖痛觉、舒适度、情绪、自理能力和心理支持几个维度;各维度评分范围0~10 分,量表满分150 分,得分越高表明患者术后恢复质量越好。Ramsay 镇静评分主要评价患者的镇静深度,评分标准为:患者焦躁不安计1分、与操作配合计2分、对光声刺激响应避开计3分、对轻微摇晃响应避开计4 分、对疼痛刺激响应避开计5 分、对疼痛刺激无反应计6 分。VAS 评分采用0~10分制,0分表示无痛,10分表示剧烈疼痛。分别于术前、术后即刻及术后24 h 时抽取两组患者肘静脉血5 mL,置于无内毒素的试管中,3 000 r/min 离心10 min,取上清。采用ELISA 法检测血清IL-6、IL-10,所有操作均严格按照试剂盒说明书进行。采用流式细胞术检测外周血单个核细胞CD3+、CD4+、CD8+。具体步骤:取EDTA 抗凝Peripheral blood 100 μL,加入CD3-FITC、CD4-PE、CD8-Percp 三色荧光抗体各10 μL,避光孵育30 min;红细胞裂解,PBS洗涤2 次,流式细胞仪下测算外周血CD3+、CD4+、CD8+。实验重复测算3 次,取平均值。观察并记录两组患者术后24 h内头晕头痛、恶心呕吐、皮肤瘙痒等不良反应发生情况。
1.4 统计学方法 采用SPSS27.0 统计软件。正态性分析采用K-S 检验,正态分布的计量资料以±s表示,两组多时间点整体比较采用重复测量方差分析,两组间比较采用独立样本t检验;计数资料以%表示,组间比较采用χ2检验、秩和检验或Fisher确切概率法。P< 0.05 为差异有统计学意义。
2 结果
2.1 两组患者术后24 h 的QoR-15 评分比较 两组患者术后24 h 的QoR-15 评分见表1。与对照组相比,观察组患者QoR-15 量表总分高,疼痛及情绪状态维度评分高(t分别为6.807、9.424、6.401,P均<0.05)。
表1 两组患者术后24 h的QoR-15评分(分,± s)

表1 两组患者术后24 h的QoR-15评分(分,± s)
组别观察组对照组QoR-15评分疼痛18.145 ± 1.064 16.756 ± 1.342身体舒适度42.685 ± 3.241 42.170 ± 3.194自理能力18.846 ± 1.368 18.784 ± 1.474心理支持16.279 ± 1.325 15.837 ± 1.364情绪状态35.304 ± 1.751 31.882 ± 2.814总分131.943 ± 4.327 124.664 ± 4.987
2.2 两组患者Ramsay 评分、VAS 评分、拔管时间、首次肛门排气时间及下床时间比较 两组患者Ramsay 评分、VAS 评分、拔管时间、首次肛门排气时间及下床时间见表2。与对照组相比,观察组患者不同时间VAS 评分少、首次肛门排气时间及下床时间短(P均<0.05)。
表2 两组患者Ramsay评分、VAS评分、拔管时间、首次肛门排气时间及下床时间(± s)
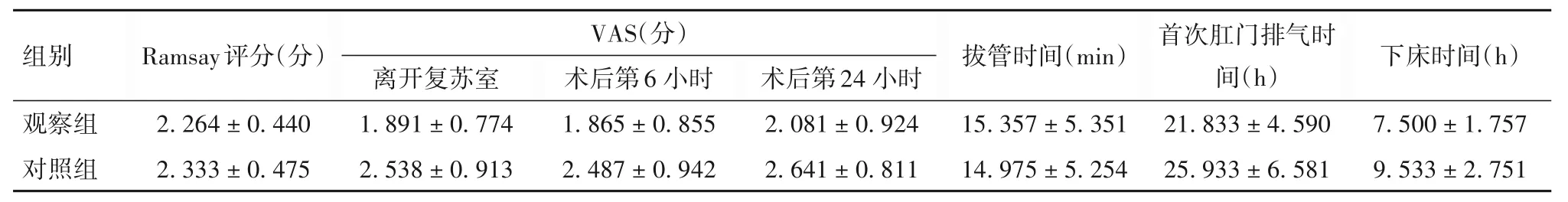
表2 两组患者Ramsay评分、VAS评分、拔管时间、首次肛门排气时间及下床时间(± s)
组别观察组对照组Ramsay评分(分)2.264 ± 0.440 2.333 ± 0.475 VAS(分)离开复苏室1.891 ± 0.774 2.538 ± 0.913术后第6 小时1.865 ± 0.855 2.487 ± 0.942术后第24 小时2.081 ± 0.924 2.641 ± 0.811拔管时间(min)15.357 ± 5.351 14.975 ± 5.254首次肛门排气时间(h)21.833 ± 4.590 25.933 ± 6.581下床时间(h)7.500 ± 1.757 9.533 ± 2.751
2.3 不同时间两组患者血清IL-6、IL-10、CD3+及CD4+/CD8+比较 不同时间两组患者血清IL-6、IL-10、CD3+及CD4+/CD8+比 较 见 表3、表4。
表3 不同时间两组患者血清IL-6、IL-10比较(± s)

表3 不同时间两组患者血清IL-6、IL-10比较(± s)
注:与对照组相比,*P<0.05。
组别观察组对照组IL-6(pg/mL)IL-10(pg/mL)术后24 h时18.276 ± 2.374*14.780 ± 3.109术前1.729 ± 0.890 1.619 ± 0.471术后即刻8.656 ± 1.549*11.516 ± 2.617术后24 h时56.362 ± 5.778*65.163 ± 6.367术前2.026 ± 0.37 1.957 ± 0.415术后即刻10.401 ± 2.459*6.062 ± 1.969
表4 不同时间两组患者血清CD3+及CD4+/CD8+比较(± s)

表4 不同时间两组患者血清CD3+及CD4+/CD8+比较(± s)
注:与对照组相比,*P<0.05。
组别CD3+(%)CD4+/CD8+观察组对照组术后24 h时1.454 ± 0.134*1.597 ± 0.092术前55.714 ± 1.856 56.029 ± 1.694术后即刻47.200 ± 5.567*50.600 ± 3.821术后24 h时43.086 ± 4.931*46.343 ± 3.115术前1.786 ± 0.055 1.780 ± 0.083术后即刻1.589 ± 0.132*1.709 ± 0.107
2.4 两组患者不良反应发生情况比较 观察组出现头痛头晕5 例、恶心呕吐3 例、皮肤瘙痒2 例,对照组分别为3、6、1 例,两组患者不良反应发生情况比较,P>0.05。
3 讨论
腹腔镜下子宫肌瘤切除术已成为妇科疾病临床治疗的主要手段。腹腔镜手术切口虽小,但由于内脏牵拉、术中气腹对于腹膜的牵拉等,高达80%的患者术后会出现剧烈疼痛[8]。术后疼痛以及术前术后的焦虑抑郁等应激状态影响患者术后恢复。因此为腹腔镜下子宫肌瘤剔除患者围麻醉期寻找更为有效的管理办法引起了国内外学者们的广泛关注。最近对低剂量氯胺酮细胞因子变化的分析研究[4]表明,0.25 mg/kg氯胺酮可通过抑制炎症介质的分泌,减轻术后疼痛程度,降低患者对阿片类药物的需求。在接受腹腔镜手术的75 例患者,与0.5 mg/kg氯胺酮组相比,应用0.25 mg/kg 氯胺酮组的临床恢复和围手术期镇痛效果较好,术中气腹反应无任何影响[9]。因此本研究最终选取输注0.25 mg/kg亚麻醉剂量艾司氯胺应用于腹腔镜子宫肌瘤剔除手术患者。
本研究结果显示观察组患者在QoR-15 量表中情绪维度的评分相比对照组患者显著升高,同时本研究观察到观察组患者术后血清IL-6水平较对照组显著降低,现在越来越多的动物和临床研究的证据表明,IL-6 水平升高在焦虑抑郁中同样起着重要作用[10]。这提示术中应用艾司氯胺酮,抑制炎症反应的同时也改善患者的情绪状态,提高了患者情绪价值。目前研究[5]表明,单次小剂量注射艾司氯胺酮即可以对情绪产生长期影响。亚麻醉剂量的氯胺酮可以通过阻断NMDA 受体、增强海马中脑源性神经营养因子(BDNF)的表达从而达到快速抗抑郁的效果[11];此外,GABA 和5-HT 释放的变化也有助于亚麻醉剂量氯胺酮的快速抗抑郁作用。在宫颈癌根治术中,亚麻醉剂量艾司氯胺酮复合舒芬太尼PICA对可以改善患者术后焦虑、抑郁等负性情绪[12]。小剂量应用艾司氯胺酮可以改善鼻窦手术患者术后焦虑及抑郁情绪[13]。
QoR-15评分相差大于6分可被认为临床上生活质量的重要改善或恶化[14]。本研究结果中,观察组患者术后24 h QoR-15 量表评分总分显著升高。观察组患者术后24 h QoR-15 平均评分比对照组高7分,比MCID 高,故而可以认为持续输注艾司氯胺酮对患者术后QoR-15 评分的提高。同时观察组患者术后首次肛门排气时间以及下床时间均高于对照组。这与艾司氯胺酮减少术中阿片类药物用量,从而减轻阿片类药物的胃肠道副作用,促进胃肠道蠕动,改善胃肠功能等有关。有研究[15]表明,基于QoR-40 问卷,诱导时给予0.125 mg/kg 艾司氯胺酮并没有改善腹腔镜胆囊切除术患者的恢复质量,这与本研究结果不一致。艾司氯胺酮给药的时间、剂量和输注类型是调节其效果的关键因素,其研究结果与本实验不一致可能是因为药物剂量不同以及本实验中持续泵注艾司氯胺酮,使其作用时间延长。
低剂量艾司氯胺酮(<1 mg/kg)抑制伤害性神经元的NMDA 受体,并激活向下疼痛抑制通路[16]。艾司氯胺酮的血浆半衰期约5 h 左右。本研究结果发现,观察组患者在术后各时间段疼痛感受减轻,术后12 h 时观察组患者的VAS 评分仍高于对照组,这可能和艾司氯胺酮的代谢物羟基去甲氯胺酮有关。羟基去甲氯胺酮具有生物活性,在体内的半衰期约为14 h,其可能同样具有镇痛作用[17]。
高剂量的艾司氯胺酮幻觉和噩梦等不良反应更严重。但本研究结果表明术中应用亚麻醉剂量艾司氯胺酮并不会影响患者的拔管时间及镇静评分,其不良反应率无明显升高。这可能与本研究样本量较小有一定关系,是否会出现其它精神类不良反应可以加大样本量继续进一步证实。
综上所述,腹腔镜子宫肌瘤切除术术中静脉泵注0.25 mg/kg 的亚麻醉剂量的艾司氯胺酮效果较好,可改善患者情绪状态,减轻患者术后疼痛,提高患者术后早期恢复质量。
