多学科合作吞咽模式干预对帕金森病吞咽障碍患者吞咽功能及误吸率的影响
2024-03-14毛淼淼段立晖
毛淼淼 段立晖
南京医科大学第一附属医院,江苏 南京 210029
帕金森病是中老年人临床中常见病与多发病[1-3]。帕金森病作为神经系统变性疾病,影响患者对机体骨骼、肌肉及组织的控制,主要症状可分为运动症状与非运动症状[4-5]。吞咽功能障碍是帕金森病常见症状,患者因食管上括约肌和下括约肌出现松弛,灵活性下降,导致食管蠕动出现障碍,进而产生吞咽困难[6-7]。同时吞咽功能障碍患者可能因吞咽困难出现营养不良、脱水、误吸、误咽、肺炎甚至窒息等问题,严重影响患者生命健康[8-10]。既往临床多采用常规护理干预,但常规模式存在一定局限性与单一性,干预效果未能达到预期[11]。研究指出,多学科合作的吞咽模式干预是目前新型的全方位小组合作模式,通过对医疗资源的科学整合与整体配置,可促进帕金森病患者吞咽功能恢复,降低误吸率,并提升其生活质量[12-15]。本文旨在探讨多学科合作的吞咽模式干预对帕金森病吞咽障碍患者吞咽功能及误吸率的影响。
1 资料与方法
1.1 一般资料纳入2019-12—2022-10 于南京医科大学第一附属医院接受多学科合作的吞咽模式干预的40例帕金森病吞咽障碍患者资料,作为研究组;另纳入南京医科大学第一附属医院同期接受常规护理的40例帕金森病吞咽障碍患者资料,作为对照组。纳入标准:(1)所有患者均符合《帕金森病基层诊疗指南(实践版·2019)》[16]中的诊断标准;(2)所有患者均接受洼田饮水试验[17]检查,确诊为存在吞咽障碍;(3)能经口进行饮水和饮食者;(4)依从性佳者。排除标准:(1)患者存在脑卒中、鼻咽癌、缺血性脑血管疾病脑梗死及老年痴呆等可能引起吞咽功能障碍的疾病;(2)精神存在问题,不能理解或完成简单的指令者;(3)合并恶性肿瘤、严重心脑血管疾病者;(4)临床资料缺失者。
1.2 干预方法
1.2.1 对照组采用常规护理干预模式:按照Gugging吞咽功能评估量表(Gugging swallowing screen,GUSS)评分,分析患者病情严重性并制定护理方案;保证患者拥有良好的休息与康复环境,同时医师制定符合患者自身的肢体康复训练计划,帮助患者肢体锻炼;对患者及其家属进行健康教育,了解帕金森病的原因和吞咽功能障碍可能产生的危害,并加强家属对患者护理知识的宣教,以及对突发事件的处理;加强对患者和家属的心理指导,防止出现抑郁、焦虑等消极情绪。
1.2.2 研究组采用多学科合作的吞咽模式干预:建立多科学合作的吞咽功能障碍小组,包括主治医师、责任护士、神经科、营养师、吞咽专科护士以及语言康复训练师等,首先对多科学合作的吞咽功能障碍小组进行项目培训,明确每一个成员的主要职责和策略实施的主要目的与流程;然后全面收集患者基本病情资料,对每个患者进行具体诊断,按照患者具体病情制定个性化干预方案,最后由主治医师进行监督实行:①对患者进行洼田饮水试验并评价其吞咽功能障碍程度;②营养师根据患者既往病史和身体指标状况,对非卧床患者和急性应激期患者进行能量要求分析,严格控制患者能量摄入,并合理分配脂肪量和膳食纤维量,另外根据Gugging 吞咽功能评估,精准控制食物的黏稠程度;③严格控制进食时间与速度,一口进食量控制在4 mL 左右;调整进食时卧床角度及头部倾斜和固定体位;④语言康复训练师可通过棉签蘸取清水,对患者的咽喉处各组织进行刺激,并指导患者随着刺激做出吞咽空气的动作;⑤责任护士保证患者拥有良好的休息环境,并向患者以及家属宣教疾病知识和进食体位知识,讲解发生误吸与肺炎的危害,掌握患者与家属的需求。
1.3 观察指标
1.3.1 洼田饮水试验:分别于干预前、干预6个后,进行洼田饮水试验,患者坐位下先饮水4 mL 左右观察有无不适情况,无不适后令患者一次性饮温水30 mL,观察记录饮水时间、次数及呛咳反应,将吞咽功能分为1~5 级,洼田饮水试验评级与患者吞咽功能呈负相关。
1.3.2 GUSS 评分:分别于干预前、干预6 个后,进行GUSS 评分,对患者进行直接吞咽测试(5 分)和间接吞咽测试(15 分),根据患者吞咽口水、声音改变、吞咽后吞咽时间以及是否出现咳嗽等情况进行评分,共20分,评定分数越低说明吞咽功能障碍越高[18]。
1.3.3 生活质量综合评定问卷(general quality of life inventory,GQOLI-74)各维度评分[19]:分别于干预前、干预6 个后,进行GQOLI-74 评分,该问卷包含躯体功、物质生活状态、社会功能及心理功能4个维度,其中物质生活状态有4 个因子共16~80 分,另外3 个维度均有5 个因子和20~100 分,该问卷得分越高说明患者生活质量越好。
1.3.4 误吸率:记录2 组患者患者干预3 个月后、干预6个月后发生误吸的例数与发生率。
1.3.5 肺炎发生率和胃管留置率:记录2 组患者患者干预6 个月后发生肺炎和胃管留置的例数与发生率。
1.4 统计学方法采用SPSS 26.0 统计学软件进行数据分析,符合正态分布的计量资料以均数±标准差(x±s)表示,组间用独立样本t检验,组内用配对t检验;计数资料以率(%)表示,采用χ2检验,等级资料采用秩和检验,以P<0.05为差异有统计学意义。
2 结果
2.1 2 组患者基线资料比较2 组患者基线资料对比差异无统计学意义(P>0.05)。见表1。
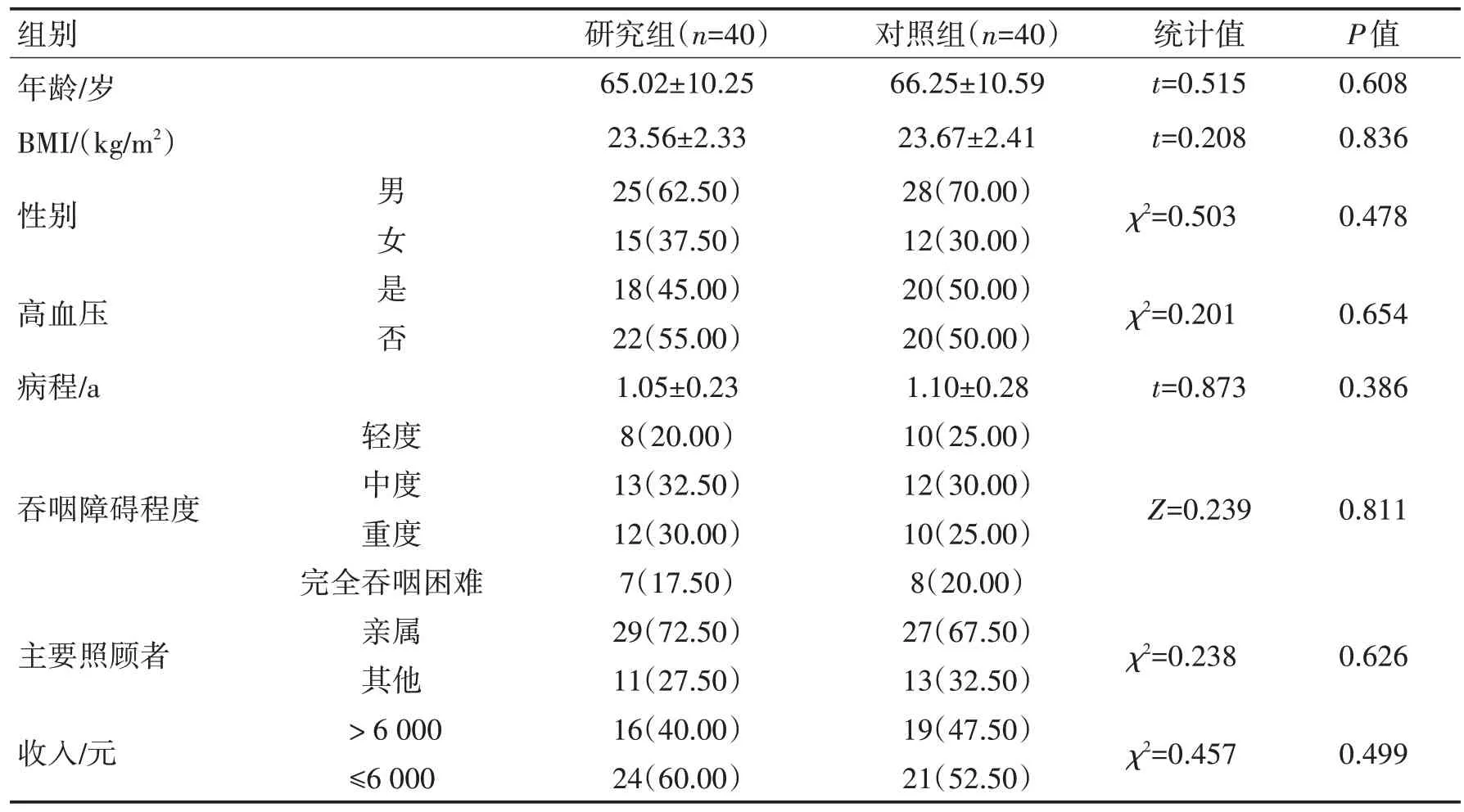
表1 2组患者基线资料比较Table 1 Comparison of baseline data between the two groups
2.2 2 组患者洼田饮水试验评级比较干预6 个月后,2 组患者洼田饮水试验评级均比干预前低,且研究组低于对照组(P<0.05)。见表2。

表2 2组患者洼田饮水试验评级比较 (x±s)Table 2 Comparison of Wada drinking water test ratings between two groups (x±s)
2.3 2 组患者GUSS 评分比较干预6 个月后,2 组患者GUSS 评分均高于干预前,且研究组高于对照组(P<0.05)。见表3。
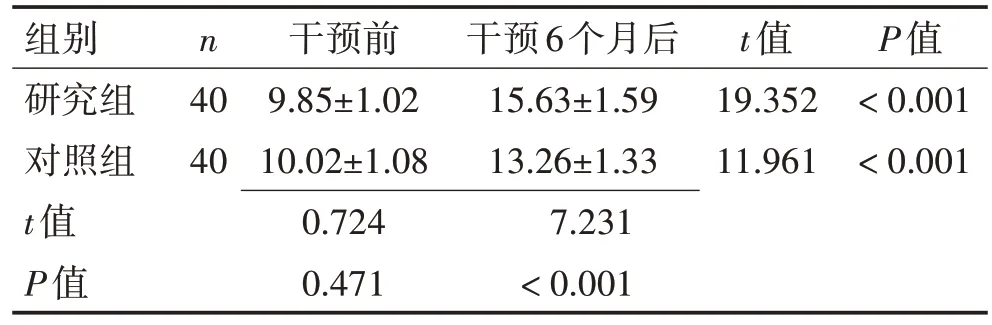
表3 2组患者GUSS评分比较 (分,x±s)Table 3 Comparison of GUSS scores between two groups(points,x±s)
2.4 2 组患者GQOLI-74 各维度评分比较2 组患者干预后GQOLI-74 各维度评分均高于干预前,且研究组除躯体功能维度外均高于对照组(P<0.05)。见表4。

表4 2组患者GQOLI-74各维度评分比较 (分,x±s)Table 4 Comparison of GQOLI-74 scores in different dimensions between two groups (points,x±s)
2.5 2 组患者干预3 个月后、干预6 个月后误吸率比较干预3 个月后,研究组误吸率为22.50%,对照组为40.00%,差异无统计学意义(P>0.05),干预6个月后,研究组误吸率为5.00%,对照组为20.50%,差异有统计学意义(P<0.05)。见表5。

表5 2组患者干预3个月后、干预6个月后误吸率比较[n(%)]Table 5 Comparison of aspiration rates between two groups after 3 months of intervention and 6 months of intervention [n(%)]
2.6 2 组患者干预6 个月后肺炎发生率及胃管留置率比较干预6 个月后,研究组肺炎发生率为5.00%,对照组为25.00%;研究组胃管留置率为5.00%,对照组为27.50%,差异有统计学意义(P<0.05)。见表6。

表6 2组患者干预6个月后肺炎发生率及胃管留置率比较[n(%)]Table 6 Comparison of the incidence of pneumonia and gastric tube retention rate between two groups after 6 months of intervention [n(%)]
3 讨论
帕金森病是常见的神经系统退行性疾病,影响患者对机体骨骼、肌肉及组织的控制,主要症状可分为运动症状与非运动症状。其中特征性运动症状主要有静止时手抖、运动迟缓、肌强直以及姿势平衡障碍等,非运动症状主要有嗅觉障碍、睡眠障碍以及神经功能障碍等[20-24]。研究指出,帕金森病在中国有较高的发病率,发病年龄段以65岁以上为主,且男性发病率高于女性,是中国医学界较为关注的医学话题[25]。吞咽障碍作为大多数帕金森病患者出现的并发症,因食管上括约肌和下括约肌出现松弛,灵活性下降,导致患者食管蠕动出现障碍,进而产生吞咽困难[26-27]。而产生吞咽功能障碍的患者,可能因吞咽困难出现营养不良、脱水、误吸、误咽、肺炎甚至是窒息等问题,对其心理和生理造成严重影响,不利于预后[28]。既往临床中,因我国医疗卫生结构正处于发展阶段而不够完善,受医疗资源与患者护理观念等问题,大多数帕金森病患者只能选择常规治疗模式来干预吞咽,但因常规治疗模式缺乏专业性且较为单一,导致患者的误吸率、肺炎发生率以及胃管留置率较高,影响患者吞咽功能恢复速度与恢复质量[29-30]。因此对于帕金森病吞咽功能障碍患者而言,探寻更专业、更有效、更高质量的干预方式具有重要意义。研究指出,多学科合作的吞咽模式干预可改善患者临床结局,同时可促进专科护理发展和提升医护综合能力,进而达到促进帕金森病患者吞咽功能恢复,降低患者误吸率,以及提升患者的生活质量等目的[31]。因此本文旨在探讨多学科合作的吞咽模式干预对帕金森病吞咽障碍患者吞咽功能及误吸率的影响。
既往研究显示,洼田饮水试验具有较高的灵敏度与特异度,是诊断帕金森病患者吞咽功能障碍的重要手段[32]。本研究显示,干预6 个月后,2 组患者洼田饮水试验评级均低于干预前,且研究组低于对照组(P<0.05),说明2 组患者的干预方法对吞咽功能的恢复均有效,但多学科合作的吞咽模式干预效果优于常规护理方式。GUSS 评分可反映患者的吞咽功能,量表评分越高,说明患者吞咽功能恢复越好[33]。本研究中2组患者干预6个月后GUSS评分均比干预前高,且研究组的GUSS评分比对照组高(P<0.05),提示研究组的吞咽功能恢复更好。究其原因:多学科合作的吞咽模式干预,对患者具有一定的针对性,通过神经科洼田饮水试验对患者病情作出评价,营养师依据患者吞咽功能障碍程度以及患者自身条件,对其饮食进行准确且精细的把控,并注重营养搭配,同时每个患者还有系统的康复训练指导,如对患者的咽喉处各组织进行刺激,并指导患者随着刺激做出吞咽空气的动作等[34-35]。这些不仅能科学的促进吞咽功能恢复速度,还使患者在吞咽功能恢复中更安全、更合理以及更有效。GQOLI-74 可从4 个维度对患者的生活质量进行评价,其评分越高说明患者生活质量越高[36]。本研究显示干预6 个月后研究组除躯体功能外其他3 个维度评分均高于对照组(P<0.05),提示研究组患者在吞咽功能恢复中生活质量更高。究其原因:多学科合作的吞咽模式主张患者拥有良好的休息环境,且准确和精细饮食都能较大程度上满足患者物质生活状态的追求[37];同时吞咽功能障碍的缓解,一定程度上降低了帕金森病患者误吸率和其他并发症的发生,也减少了患者住院次数和医疗费用,对患者的社会功能具有重要意义[38];多学科合作的吞咽模式向患者以及家属宣教疾病知识和进食体位知识,讲解患者可能发生误吸与肺炎的危害,掌握患者与家属的需求,让患者对自身价值和病情有较深认知,减少了患者抑郁、焦虑等消极情绪[39-41]。躯体功能差异不明显则可能是因为病例选择全是吞咽功能障碍患者,干预措施主要涉及吞咽功能康复等,与躯干功能无关。本研究中研究组的误吸率、肺炎发生率以及胃管留置率均低于对照组(P<0.05),也进一步证明多学科合作的吞咽模式干预患者的吞咽功能恢复具有更高的安全性。此外,本文中多学科合作的吞咽模式干预模式有一定创新之处:(1)开展高危人群吞咽障碍筛查,及早发现吞咽障碍并采取干预措施,最大限度保证及维持患者吞咽功能。(2)采用多学科团队合作方式,纳入主治医师、责任护士、神经科、营养师、吞咽专科护士以及语言康复训练师等共同参与患者营养、吞咽管理,确保患者饮食安全,促进吞咽功能的恢复。
多学科合作的吞咽模式干预可有效改善帕金森病患者吞咽功能障碍,降低误吸率、肺炎发生率以及胃管留置率,具有较高的安全性。
