替罗非班在颈动脉粥样硬化极重度狭窄伴血栓形成介入术中的应用
2024-03-14傅懋林王双虎郑晓鸣金润女吴美娜阮志芳
傅懋林 王双虎 郑晓鸣 赵 晴 金润女 吴美娜 阮志芳
联勤保障部队第910医院,福建 泉州 362000
颈动脉粥样硬化斑块与脑缺血性病变的发生密切相关,一方面,管腔狭窄引起缺血性低灌注导致脑卒中;另一方面,斑块脱落、溃疡破裂继发血栓形成可引起短暂性脑缺血发作,甚至脑卒中[1]。颈动脉粥样硬化容易导致颈动脉血栓形成,其机制包括斑块破裂以及管腔狭窄后局部血流动力学改变。颈动脉血栓虽然发病率低,但其危害极大,直接影响颈动脉狭窄手术治疗效果以及患者临床预后。探索安全有效的颈动脉粥样硬化狭窄伴血栓形成围手术期治疗方案,对减少此类患者手术并发症及临床转归具有至关重要的作用。本文探讨在颈动脉粥样硬化极重度狭窄伴血栓形成行支架置入术前采用替罗非班进行预处理的临床效果。
1 对象与方法
1.1 研究对象选取2012-06—2022-06 联勤保障部队第910 医院收治的颈动脉粥样硬化极重度狭窄伴原位血栓形成患者34 例,经头颈部计算机断层扫描血管造影(computed tomography angiography,CTA)检查或全脑数字减影血管造影(digital subtraction angiography,DSA)确诊,均于72 h 内行颈动脉支架置入术(carotid artery stmting,CAS)。纳入标准:(1)年龄40~80岁;(2)影像学检查(CTA 或DSA)证实颈动脉颅外段或颅内段动脉粥样硬化斑块形成伴管腔极重度狭窄,狭窄率85%~99%,狭窄处可见继发原位血栓形成;(3)签署手术知情同意书。排除标准:(1)责任动脉完全闭塞,无前向血流者;(2)狭窄病因为夹层、血管炎等非动脉粥样硬化病变者;(3)颅内出血者;(4)合并出血性疾病或易出血体质等;(5)存在抗栓禁忌证者;(6)全身多器官功能衰竭或存在介入手术禁忌证者;(7)患者或家属拒绝介入手术;(8)临床资料不齐全或不配合随访者。根据在球囊扩张术或支架成形术前是否给予盐酸替罗非班注射液预处理,将所有病例分为研究组15例及对照组19例,2组患者一般资料比较差异均无统计学意义(P>0.05),具有可比性。见表1。

表1 2组患者一般资料比较Table 1 Comparison of general data of the two groups
1.2 血管狭窄率的测量颈动脉狭窄率的测量采用北美症状性动脉内膜切除术研究协助组(North American Symptomatic Carotid Endarterectomy,NASCET)狭窄测量方法[3],狭窄程度=(狭窄远心端正常直径—狭窄段最窄直径)/狭窄远心端正常直径×100%。本研究中将极重度狭窄界定为狭窄率85%~99%。
1.3 治疗方法
1.3.1 手术前准备:①2 组患者术前均给予负荷量双联抗血小板聚集治疗,阿司匹林肠溶片300 mg+氯吡格雷薄衣片300 mg 顿服,长期服用抗血小板聚集药物者可在维持原方案的基础上加另一种药物负荷量治疗;②研究组患者在导引导管到位后,在狭窄近端经导引导管在动脉给予盐酸替罗非班注射液0.5 mg,维持3 min,并给予盐酸替罗非班注射液0.5 mg/h 静脉泵入维持24 h 后桥接为双联抗血小板聚集治疗,观察15~30 min 后进行支架成形术;③他汀稳定斑块治疗:阿托伐他汀钙薄衣片20 mg,qn;④保护胃黏膜:瑞巴派特片,0.1 g/次,3次/d。
1.3.2 介入治疗
1.3.2.1 颈总动脉或颈内动脉颅外段支架成形术方法:所有手术均在局麻下进行,选择股动脉穿刺置入8F 动脉鞘,8F 导引导管输送至狭窄近端颈总动脉固定,释放NAV6 保护伞(美国,雅培公司)至颈内动脉C1 段远端,予Viatrac 球囊(美国,雅培公司)在颈动脉狭窄处预扩张,若造影可见局部血栓形成者,球囊扩张后先将导引导管推送至狭窄处下方,边撤球囊压力边经导引导管进行回抽血栓,将Acculink 支架(美国,雅培公司)在狭窄处释放。支架成形术后颈动脉狭窄率仍达50%以上者,可给予球囊后扩张处理。颈总动脉近端病变根据近端导引导管锚定段情况酌情选用球囊扩张支架。
1.3.2.2 颈内动脉颅内段支架成形术方法:所有手术均在局麻下进行,导引导管输送至颈内动脉C1 段固定,根据血管路径情况必要时可选择中间导管增加支撑,Synchro微导丝(美国,Stryker公司)小心通过狭窄处,判定导丝远端在血管真腔后,予Maverick2 球囊(美国,波士顿科学公司)进行预扩张,置入Firebird2球囊扩张支架(上海,微创科技公司)。
1.3.3 围手术期治疗:①双联抗血小板聚集治疗持续3 个月后改为阿司匹林肠溶片0.1 g/d单药抗血小板聚集长期维持治疗,所有患者根据药物基因检测结果调整抗血小板聚集药物;②他汀稳定斑块治疗:阿托伐他汀钙薄衣片20 mg,qn;③保护胃黏膜:瑞巴派特片,0.1 g/次,3次/d;④危险因素干预:控制血压、血糖、禁烟忌酒、清淡饮食;⑤存在神经功能缺损症状者根据情况进行功能康复训练;⑥随访过程中出现新发卒中或相关并发症者,进行相应处置。
1.4 临床资料收集(1)记录2 组患者术前颈动脉狭窄部位、狭窄率及血栓部位;(2)原位血栓长度:研究组包括治疗前及使用替罗非班后15~30 min 的血栓长度记录;(3)记录责任血管新发缺血性脑卒中事件情况:包括脑梗死及短暂性脑缺血发作,以出现临床症状为判定标准,并排除出血、高灌注脑病等非缺血因素,分别记录以下时间段:①术中即刻;②术后24 h内;③随访期间;(4)术后1周复查头颅核磁共振成像(MRI)检查,观察是否出现责任血管供血区域的新发梗死灶;(5)记录2 组患者近期(术中及术后2周内)手术相关并发症发生率,包括栓子脱落堵塞保护伞、血栓逃逸堵塞远端血管、支架内血栓形成、血管再闭塞、高灌注脑病、症状性颅内出血等;(6)记录2 组患者远期(2 周以上)并发症发生率,包括支架内血栓形成、血管再闭塞、高灌注脑病、症状性颅内出血、消化道出血、死亡等;(7)记录所有患者3 个月后的 改 良Rankin 评 分 量 表(modified Rankin scale,mRS)评分。随访3个月。
1.5 统计学分析采用SPSS 20.0 软件进行数据分析,本次研究总样本数<40,2组患者间率或构成比的比较采用Fisher 精确检验,2 组患者间均值的比较采用独立样本t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 2 组患者治疗效果比较研究组患者经替罗非班预处理后观察15~30 min,复查DSA 情况:血栓消失6 例(40.00%),血栓缩小5 例(33.33%),无变化4例(26.67%)。2 组患者术后残余狭窄率对比差异无统计学意义(P>0.05)。见表2。
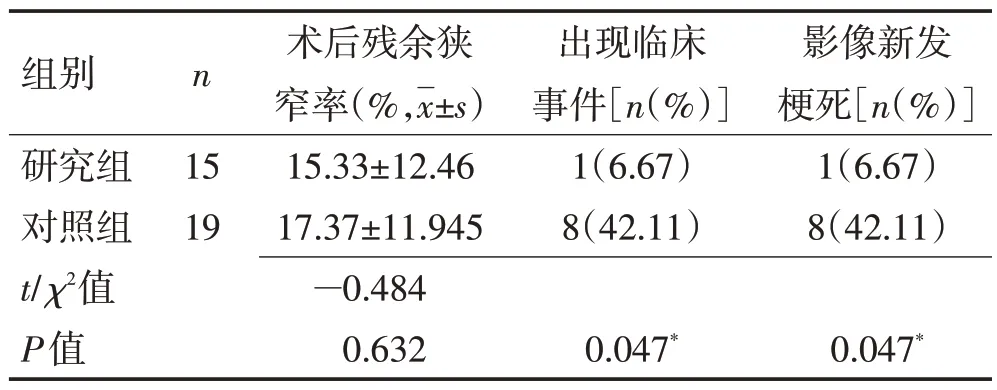
表2 2组患者责任血管缺血性脑卒中事件比较Table 2 Comparison of responsible vessel ischemic stroke events in two groups of patients
2.2 2 组患者责任血管缺血性脑卒中事件比较研究组1例患者新发急性脑梗死,表现为失语和责任血管对侧偏瘫,狭窄程度严重,血栓长度大,经替罗非班预处理后血栓消除不明显,发作时间为术后即刻。对照组共8 例患者出现临床事件,包括5 例急性脑梗死及3 例短暂性脑缺血发作。研究组出现临床事件率显著低于对照组,差异有统计学意义(P<0.05)。术后1周常规复查头颅MRI平扫检查,研究组发现责任血管供血区新发梗死灶1例,对照组发现责任血管供血区新发梗死灶8例,均为点状或斑片状梗死灶。研究组影像新发梗死比例显著低于对照组(P<0.05)。见表2。
2.3 2 组患者近期(术中及术后2周内)手术相关并发症发生率比较研究组1例出现术中保护伞堵塞,并出现偏瘫、失语等症状,收伞后症状未完全缓解。研究组所有患者未发生术中血栓逃逸堵塞远端血管、支架内血栓形成等并发症,对照组患者中2 例术中行球囊扩张后出现栓子前移堵塞保护伞,其中1例中行球囊扩张后出现栓子前移堵塞保护伞,其中1例堵伞后前向血流完全阻断,患者出现意识模糊、烦躁等症状,立即给予支架置入及回收保护伞后,血流恢复,患者症状缓解。对照组出现1例血栓逃逸栓塞大脑中动脉分支,经支架取栓补救治疗后血管再通,但出现失语及偏瘫表现。2 组患者近期手术并发症单项比较差异无统计学意义(P>0.05),但并发症总发生率比较研究组明显低于对照组,差异有统计学意义(P<0.05)。2 组患者均未出现血管再闭塞、高灌注脑病、症状性颅内出血、消化道出血等并发症及死亡事件。见表3。
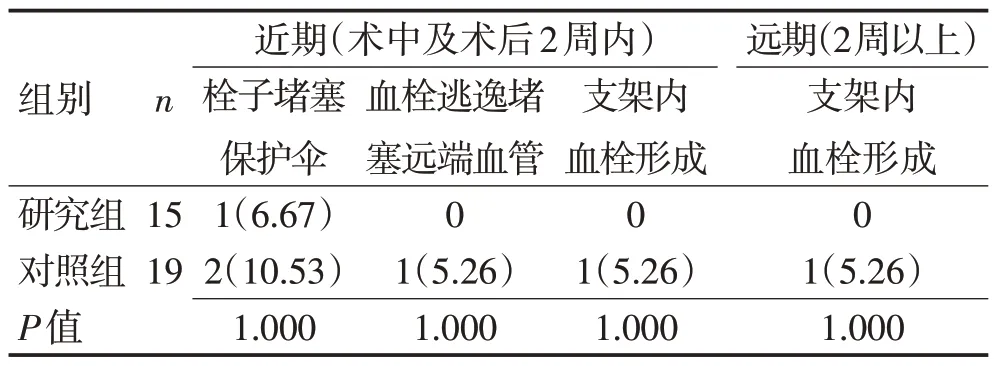
表3 2组患者手术相关并发症比较 [n(%)]Table 3 Comparison of operation-related complications between the two groups [n(%)]
2.4 2组患者远期(2周以上)并发症发生率比较2周以上至随访期间,研究组中未出现支架内血栓形成,对照组中1 例患者3 个月后返院复查CTA 时发现支架内血栓形成,无相应临床症状。2组患者均未出现血管再闭塞、高灌注脑病、症状性颅内出血、消化道出血及死亡病例,远期并发症发生率及病死率比较差异无统计学意义(P>0.05)。见表3。
2.5 2 组患者治疗3 个月临床预后对比研究组患者3个月后mRS评分(0.47±0.834)分,明显优于对照组(1.68±1.204)分,差异有统计学意义(t=-3.331,P=0.002)。
2.6 典型病例患者 男,66 岁,长期酗酒史,左侧肢体偏瘫、失语2 d 入院,头颅核磁共振检查提示右侧基底节区急性脑梗死,彩超提示右侧颈内动脉斑块形成伴重度狭窄,DSA 提示右侧颈内动脉起始部重度狭窄,远端继发原位血栓形成,保护伞下予盐酸替罗非班注射液0.5 mg 动脉注射,并给予盐酸替罗非班注射液0.5 mg/h,观察20 min 后,血栓明显缩小,经球囊扩张及支架置入术后血管成形良好。术中未出现栓子逃逸,术后复查影像无新发脑梗死。见图1。

图1 典型病例数字减影血管造影图像Figure 1 DSA images of typical cases
3 讨论
颈动脉血栓是由于各种原因导致血液发生凝固或血液中的某些有形成分相互黏集,在颈动脉中形成的一种固体质块[2]。颈动脉血栓尤其是附壁血栓极易脱落从而引起脑栓塞,颈动脉血栓是缺血性脑血管病的独立危险因素[3]。既往普遍认为随着颈动脉狭窄率的增加,远端血管的血流低灌注是导致缺血性卒中的主要发病机制,但随后研究认为颈动脉不稳定斑块和狭窄率同样是缺血性卒中的主要风险因素,应引起重视[4-10],因斑块内溃疡形成、出血、破裂等因素导致颈动脉原位血栓形成,除了局部血管管腔狭窄加重甚至闭塞导致远端低灌注外,因栓子脱落引起的远端动脉栓塞最终导致相应脑组织缺血性损害亦是重要发病机制。Chen等[11]对颅外动脉粥样硬化病变脑梗死的危险因素、梗死模式以及长期预后进行了一项较大样本的前瞻性研究,结果表明动脉-动脉栓塞是颈内动脉颅外段病变(病变狭窄程度为50%~99%或闭塞)所致脑梗死最常见的发病机制,血液动力学所致低灌注仅13.5%。有学者认为颈内动脉靠近颈总动脉分叉处的血流动力学改变在颈动脉血栓形成的过程中扮演一个重要的角色,推测局部涡流等血流动力学的改变可能增加血栓形成的概率[7]。颈动脉粥样硬化狭窄85%~99%患者由于局部血流缓慢、淤滞、涡流等血流动力学改变,对比低中度狭窄患者更容易导致局部原位血栓形成。此类病人因动脉管腔的极严重狭窄往往前向血流缓慢,血栓趋于稳定,不易向远端逃逸,但一旦开通近端狭窄,突然恢复的前向血流容易导致血栓脱落、栓塞。颈动脉完全闭塞的患者虽更易形成腔内血栓,但因其无前向血流,反而栓塞风险大幅度降低,故颈动脉粥样硬化极重度狭窄伴血栓形成患者更应引起重视。
颈动脉血栓患者的高复发风险和更差的结局使部分研究者更倾向于及时进行手术治疗,但研究发现颈动脉血栓患者早期即进行手术治疗往往会导致更高的围手术期并发症风险(12%∶6%)[12]。栓子脱落可发生在血管成形术的任何阶段,包括手术器械经过斑块以及球囊扩张、支架释放还有远端保护装置的收回等过程中[13]。血小板糖蛋白(glycoprotein,GP)Ⅱb/Ⅲa 受体是血小板聚集、血栓形成的最终共同通路,其拮抗剂可通过占据受体的结合位点,使之不能与黏附蛋白相结合,从而特异且快速地抑制血小板聚集[14]。目前国内应用最主要的GPⅡb/Ⅲa受体拮抗剂是替罗非班,已广泛应用于经皮冠状动脉介入治疗(percutaneous coronary interventions,PCI)[15-17]及颅内动脉瘤栓塞手术急性血栓形成患者[18-23],也被应用于急性脑梗死急性期救治中,症状性颅内动脉粥样硬化性狭窄介入治疗围手术期也可选择性应用GPI 减少操作所致的血栓栓塞并发症[24-25]。研究显示在术前口服双联抗血小板药物治疗和术中抗凝治疗的基础上,术中静滴替罗非班[0.15 μg/(kg·min),并持续36 h]可明显提高支架置入术治疗颅内动脉狭窄的临床疗效,改善术后中枢神经系统功能,脑出血发生率与未使用替罗非班患者无显著性差异[12]。目前关于颈动脉狭窄血管内治疗术中使用包括替罗非班在内的GPI的研究有限,且有效性和安全性方面结果也不一致[26-28]。Song等[29]在颈内动脉狭窄放置支架后因血栓形成引起颈动脉再闭塞,使用纤溶药物效果不理想后,在颈内动脉内注射替罗非班血栓很快溶解,血管再通,病人未发生颅内出血。
本研究在颈动脉粥样硬化极重度狭窄伴血栓形成患者行CAS 治疗时先进行替罗非班预处理,结果发现经替罗非班预处理后观察15~30 min,复查DSA显示血栓消失6例(40.0%),血栓缩小5例(33.33%),无变化4 例(26.67%),其中血栓消失多见于血栓较小者,无变化者多见于狭窄程度较重(如次全闭塞)以及血栓长度大者。研究组中1 例患者出现新发脑梗死(术中堵伞),表现为失语和责任血管对侧偏瘫,为狭窄程度严重(95%)、血栓长度大(20 mm),经替罗非班预处理后血栓消除不明显者,发作时间分布上分别术后即刻。提示若术前评估狭窄程度严重、前向血流缓慢、血栓长度较大者血栓清除较困难,仍存在较大血栓栓塞风险,可尝试延长替罗非班注射液用药时间(24~72 h)或其他方案强化抗栓治疗(双抗和/或抗凝2 周左右)等方式。2 组患者近期手术并发症单项比较无统计学差异,但并发症总发生率比较研究组明显低于对照组(P<0.05)。2组患者近期及远期并发症对比可见,进行替罗非班预处理后可有效降低血栓逃逸、支架内血栓形成等手术相关并发症,且并不额外增加出血、再灌注损伤、死亡等风险。随访3个月后对比mRS评分可见研究组显著优于对照组,提示替罗非班预处理有助于提高此类患者远期预后,安全有效。本研究因样本量较小,且未对替罗非班不同剂量及用药时间进行分组研究以探讨其对颈动脉粥样硬化极重度狭窄原位血栓的影响,有待今后进一步完善。
