以利妥昔单抗为主和以硼替佐米为主的治疗方案在淋巴浆细胞淋巴瘤中的疗效对比
2024-03-12王秀峰李婷字友梅王莉华刘宪凯杨满郭燕吴隼黄琰
王秀峰,李婷,字友梅,王莉华,刘宪凯,杨满,郭燕,吴隼,黄琰
(1.新乡医学院第一附属医院血液科,新乡市淋巴瘤分子诊疗重点实验室,河南 新乡 453100;2.新乡医学院第一附属医院 血液净化室,河南 新乡 453100)
淋巴浆细胞淋巴瘤/华氏巨球蛋白血症(lymphoplasmacytic lymphoma / Waldenström macroglobulinemia,LPL/WM)是一种少见的惰性成熟B细胞淋巴瘤,在非霍奇金淋巴瘤中所占比率<2%,LPL侵犯骨髓同时伴有血清单克隆性IgM丙种球蛋白时诊断为WM。LPL/WM是由小B淋巴细胞、浆细胞样淋巴细胞和浆细胞组成的淋巴瘤,常常侵犯骨髓,也可侵犯淋巴结和脾脏,且不符合其他可能伴浆细胞分化的小B细胞淋巴瘤诊断标准[1]。目前LPL/WM的治疗无统一意见,多根据本中心经验选择,但目前国内大体可以分为采用以利妥昔单抗为主或者以硼替佐米为主的治疗方案,但两组之间鲜有前瞻性随机对照研究结果以判断优劣性[2-3]。本研究回顾分析本中心治疗LPL/WM病例,分成利妥昔单抗组和硼替佐米组,统计两组之间有效率和疾病进展时间,并收集两组治疗期间不良反应的情况,报告如下。
1 资料与方法
1.1 一般资料
回顾2018年10月至2022年12月于新乡医学院第一附属医院血液内科行骨髓形态、活检确诊为淋巴浆细胞淋巴瘤的48例患者。病例纳入标准:(1)年龄>18岁 ;(2)存在淋巴浆细胞淋巴瘤的治疗指征,B症状,症状性高黏滞血症,周围神经病变,器官肿大,淀粉样变,冷凝集素病,冷球蛋白血症,疾病相关的血细胞减少(血红蛋白≤100 g·L-1、血小板<100×109L-1),髓外病变,特别是中枢神经系统病变(Bing-Neel综合征),巨大淋巴结,或有证据表明疾病转化时[4];(3)自愿接受治疗方案,签署知情同意书;(4)至少完成≥4个周期化疗方案,且临床数据基本完整可以有效进行临床评价。排除标准:(1)合并应用其他药物干扰疗效判断者;(2)妊娠、哺乳及有可能妊娠者或者合并其他恶性肿瘤、精神疾病等患者;(3)生活难以自理者。脱落标准:(1)因严重不良反应或依从性差等停药者;(2)资料不全或失访者。本研究经新乡医学院第一附属医院医学伦理委员会审批。
1.2 治疗方法
将48例患者根据治疗方法分为利妥昔单抗组和硼替佐米组。
利妥昔单抗组:选择化疗方案主要为DRC(10/23例),R-COP(8/23例),R-CHOP(5/23例)。具体应用方案如下。DRC方案:第1天静脉输注利妥昔单抗(上海复宏汉霖生物技术股份有限公司,国药准字S20201002)375 mg·m-2、地塞米松20 mg,第1~5天静脉输注环磷酰胺100 mg·m-2。R-COP方案:第1天静脉输注利妥昔单抗375 mg·m-2,第2天静脉输注环磷酰胺0.75 g·m-2、长春新碱2 mg,第2~6天静脉输注地塞米松20 mg。R-CHOP方案:第1天静脉输注利妥昔单抗375 mg·m-2,第2天静脉输注环磷酰胺0.75 g·m-2、多柔比星50 mg·m-2、长春新碱2 mg,第2~6天静脉输注地塞米松20 mg。
硼替佐米组:主要选择方案为BCD(15/25例)、BD(10/25例)。具体应用方案如下。BCD:第1、4、8、11天皮下注射硼替佐米(石药集团欧意药业有限公司,国药准字H20203261)1.3 mg·m-2,第1、8、15天静脉输注环磷酰胺0.3 g·m-2,第1~2、4~5、8~9、11~12天静脉输注地塞米松20 mg。BD:第1、4、8、11天皮下注射硼替佐米1.3 mg·m-2,第1~2、4~5、8~9、11~12天静脉输注地塞米松20 mg。
1.3 观察指标
参照LPL/WM的美国国家综合癌症网(National Comprehensive Cancer Network,NCCN)疗效评价标准,评估疗效[5]。疗效分为:完全缓解(complete remission,CR),非常好的部分缓解(very good partial response,VGPR),部分缓解(partial response,PR),微小缓解(minimal response,MR),疾病稳定(stable disease,SD),疾病进展(progressive disease,PD)[6]。客观缓解率(objective response rate,ORR)为CR、VGPR、PR之和;总有效率为ORR、MR之和。
比较两组治疗期间ORR和无疾病进展时间(progression free survival,PFS)的差异,并收集两组治疗过程中的不良反应。
1.4 统计学方法

2 结果
2.1 一般资料
利妥昔单抗组男12例,女11例;其中根据WM的国际预后指数(ISSWM)[7]将患者分为低危组,中危组,高危组;硼替佐米组男11例,女14例;其中根据ISSWM将患者分为低危组,中危组,高危组。比较两组患者的年龄、性别、血常规以及ISSWM分组差异无统计学意义(P>0.05)。见表1。
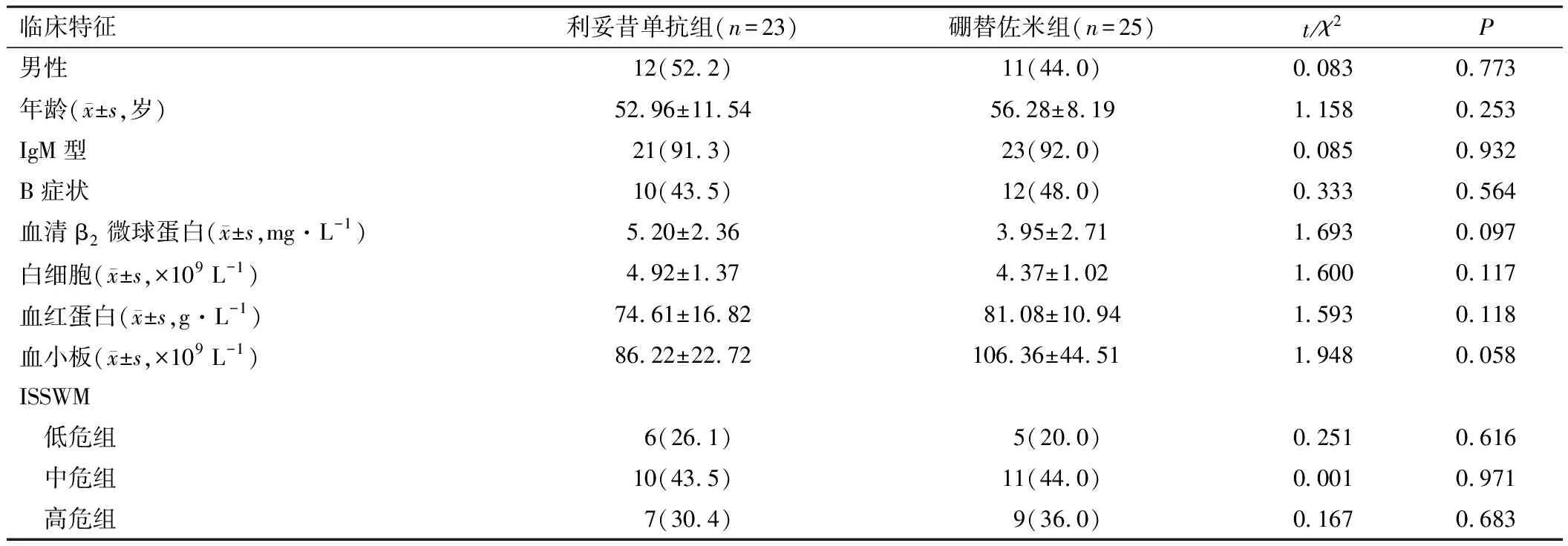
表1 接受利单抗组和硼替佐米组的淋巴浆细胞淋巴瘤患者临床特征比较
2.2 有效率
治疗周期内患者达到的最佳治疗效果。利妥昔单抗组中总有效率(疗效大于MR)为 87.0%(20/23),客观缓解率(疗效大于等于PR)为78.3%(18/23),2个周期后有效率为34.8%(8/23)。硼替佐米组中总有效率(疗效大于MR)为80.0%(20/25),客观缓解(疗效大于等于PR)为64.0%(16/25),2个周期后有效率为64.0%(16/25)。两组总有效率比较,差异无统计学意义(P>0.05)。见表2。
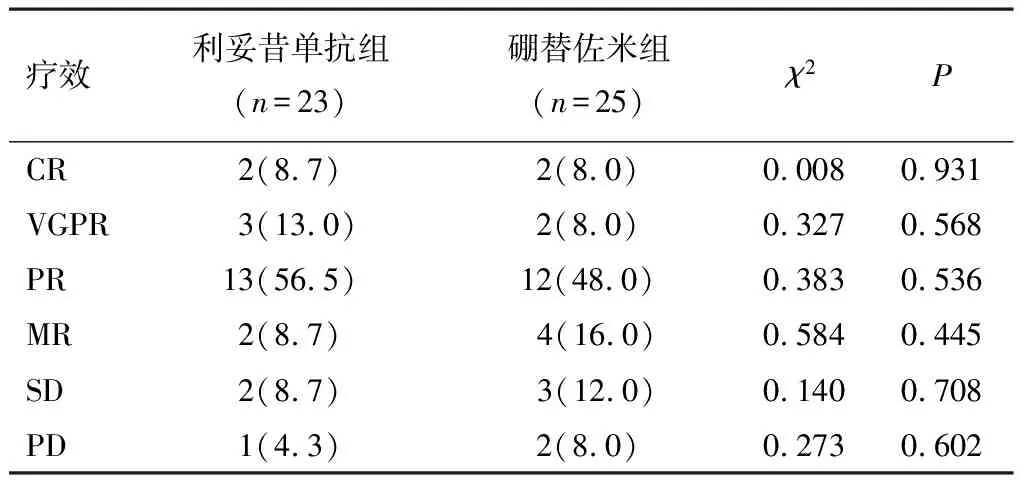
表2 两组有效率对比[n(%)]
2.3 PFS
接受以利妥昔单抗为主的治疗方案的患者,中位PFS时间为34个月;接受以硼替佐米为主的治疗方案的患者,中位PFS时间为16个月;利妥昔单抗组较硼替佐米组PFS时间延长(P=0.023)。见图1。
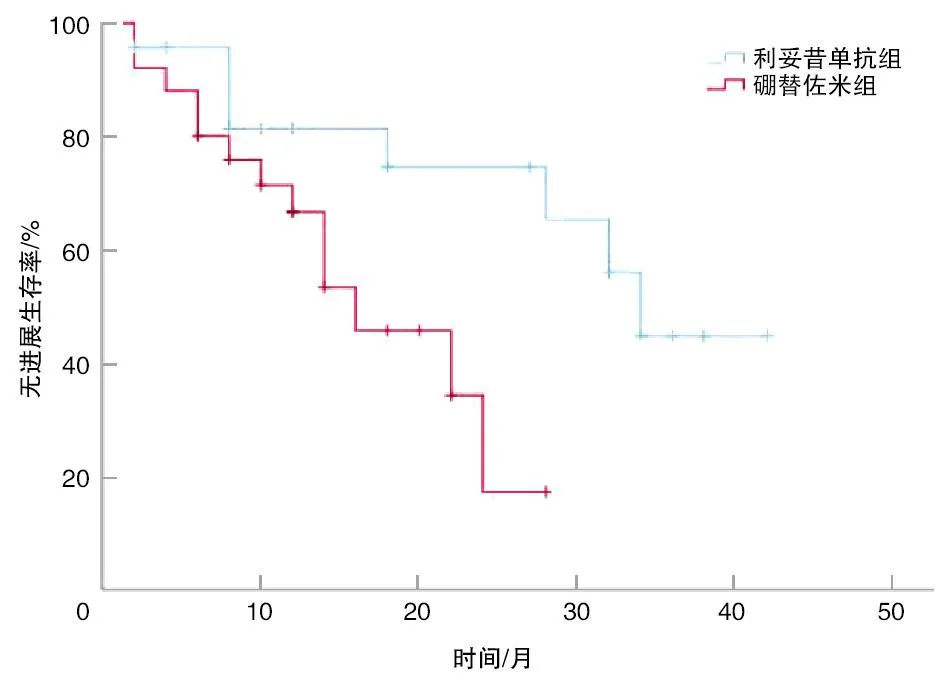
PFS为无疾病进展时间。
2.4 不良反应
利妥昔单抗组中,骨髓抑制总发生率为65.2%(15/23),以白细胞减少和血小板减少为主,其中1~2级和3级白细胞减少发生率分别为39.1%(9/23)和26.1%(6/23),1~2级和3级血小板减少发生率分别为43.5%(10/23)和17.4%(4/23)。17.4%(4/23)例发生输注反应,均为1~2级。39.1%患者(9/23)发生感染,感染最常见为呼吸道感染和带状疱疹病毒感染。26.1%(9/23)发生呼吸道感染,1~2级感染发生率为21.7%(5/23),3级感染发生率为17.4%(4/23);17.4%(4/23)发生带状疱疹病毒感染,1~2级感染发生率为13.0%(3/23),3级感染发生率为4.3%(1/23),无4级感染发生。30.4%(7/23)患者治疗期间出现肝损伤,主要为转氨酶或胆红素的升高,均为1~2级,无3级以及以上肝损伤的发生。消化道反应主要为便秘、腹泻和纳差,均为1~2级,发生率分别为8.7%(2/23)、4.3%(1/23)和30.4%(7/23)。
硼替佐米组中,骨髓抑制发生率为28%(7/25),以白细胞减少和血小板减少为主,其中1~2级和3级白细胞减少发生率分别为12%(3/25)和8%(2/25),1~2级和3级血小板发生率分别为20%(5/25)和8%(2/25)。24%(6/25)发生感染,感染最常见为呼吸道感染和带状疱疹病毒感染,其中1~2级和3级呼吸道感染发生率为16%(4/25)和4%(1/25),无4级呼吸道感染发生;1~2级和3级带状疱疹病毒发生率为20%(5/25)和4%(1/25),无4级带状疱疹病毒感染发生。16%(4/25)患者治疗期间出现肝损伤,主要为转氨酶或胆红素的升高,均为1~2级,无3级以及以上肝损伤的发生。消化道反应主要为便秘、腹泻和纳差,均为1~2级,发生率分别为16%(4/25)、8%(2/25)和28%(7/25)。周围神经损伤发生率为72%(18/25),其中1~2级发生率为56%(14/25),3级发生率为12%(3/25)。
两组对比发现,利妥昔单抗组血细胞减少和感染的发生率较高,而硼替佐米组,周围神经损伤反应较高,消化道反应中便秘和腹泻的发生率更高。
3 讨论
LPL/WM的药物治疗可以分为3种模式,可能每种治疗模式代表一个时期对该疾病的认识。第1种模式或时期:以细胞毒性药物为主,如苯丁酸氮芥、CHOP方案、福达拉滨±环磷酰胺方案为主的是传统化疗时代。第2种模式或时期:以新药治疗为主,以利妥昔单抗、硼替佐米为代表药物的应用,提高了WM的疗效,常用化疗方案为R-COP、DRC、BCD。第3种模式或时期:以靶向药物为主,2015年布鲁顿氏酪氨酸激酶抑制剂出现后LPL/WM逐渐则进入到了靶向治疗时期,包括布鲁顿氏酪氨酸激酶抑制剂伊布替尼、泽布替尼,Bcl-2抑制剂Venetoclax,免疫抑制剂及小分子靶向药物等[8]。
受制于我国医保政策和药物可及性,目前我国WM治疗模式仍以第2种治疗模式新药治疗模式为主,仅在复发难治患者或者不耐受化疗时选择靶向药物治疗为主[9]。结合我国目前治疗现状,国内大多数血液科医生多选择以利妥昔单抗或以硼替佐米为主的治疗方案,且可能受多发性骨髓瘤治疗模式的影响,国内多数医生更倾向于选择以硼替佐米为主的化疗方案,这可能跟目前国外的治疗选择方式存在一定的差异(国外多选择以利妥昔单抗为基础的化疗方案)有关。各临床中心多数根据本中心的经验选择这两种药物,但两者之前鲜有前瞻性头对头的临床试验比较两者的优劣性,因此本研究回顾分析本中心应用利妥昔单抗和硼替佐米治疗LPL/WM的病例,结合本中心经验阐述两者的优劣性。
利妥昔单抗为CD20靶点的免疫治疗药物,可以有效地诱导CD20阳性的B细胞凋亡,同时通过抗体依赖性和补体介导的细胞毒作用介导肿瘤细胞凋亡,为CD20阳性的淋巴瘤治疗的基石性药物。LPL/WM是有浆细胞分化但更倾向于B淋巴细胞的肿瘤,CD20均匀表达于LPL/WM细胞的表面,故利妥昔单抗可以有效地应用于LPL/WM患者[10]。硼替佐米是可逆性蛋白酶体抑制剂,其主要机制就是通过下调NF-κB通路抑制肿瘤细胞增殖、诱导细胞凋亡、抑制血管生成,从而发挥抗肿瘤的作用。基础研究发现,LPL/WM患者存在NF-κB通路的激活,因此硼替佐米可以有效地治疗LPL/WM,NCCN指南已将硼替佐米作为治疗LPL/WM的推荐药物[11]。
Dimopoulos等[6]报道了应用硼替佐米在10例复发或难治性LPL/WM中的治疗效果,中位起效时间为1个月,部分缓解率可达60%,对治疗有反应的患者中位无进展时间为11个月。同时,一项加拿大的临床研究显示在27例应用硼替佐米治疗的LPL/WM患者中,21例患者的IgM水平下降大于25%,且治疗起效非常迅速,其主要特点为有效率较高,见效迅速[12]。2007年美国一项多中心的研究表示,LPL/WM应用DRC方案治疗,总有效率为83%(其中7%完全缓解,67%部分缓解和9%轻微缓解),中位缓解时间为4.1个月,2 a无进展生存率为67%[13]。
本研究回顾性研究本中心应用利妥昔单抗和硼替佐米治疗LPL/WM的病例,发现虽然两组之间治疗有效率差异无统计学意义,但以利妥昔单抗治疗为主的患者PFS时间更长,不良反应上选择以利妥昔单抗为主的治疗骨髓抑制较硼替佐米重,可能是因为本研究入组患者部分采用R-CHOP方案,可能由选择偏倚所致。硼替佐米为主的治疗组不良反应主要为消化道反应和周围神经损伤,这跟硼替佐米的药物特点相关,与既往文献报道基本一致。同时本研究也观察到应用硼替佐米为主的治疗方案见效比以利妥昔单抗为主的化疗方案更快,但以硼替佐米为主的化疗方案似乎更容易达到治疗的瓶颈期,继续应用以硼替佐米为主的化疗方案后疗效并不随着治疗周期的延长而进一步提升,反而不良反应如周围神经损伤会进一步加重。
4 结论
结合临床经验,建议对于初诊时肿瘤负荷较高的患者,特别是存在症状性高黏滞血症的患者,可能更适合应用以硼替佐米为主的方案2个周期后,再应用以利妥昔单抗为主的方案治疗,这样的方案组合模式可以在快速减轻肿瘤负荷的同时,减少治疗初期的不良反应,特别是燃瘤反应的发生,并且后期应用以利妥昔单抗为主的治疗可最大程度提高缓解深度,延长患者PFS时间,充分发挥两者抗肿瘤优势的同时避免各自的不良反应,但未来可能需要注册临床研究来进一步验证本中心的经验。
本研究为回顾性分析单中心的临床数据,总结以利妥昔单抗和硼替佐米应用于淋巴浆细胞淋巴瘤的治疗中的优劣性区别。但本研究为单中心回顾性研究,其中选择方案组合模式也有所区别,部分存在选择偏倚,同时本研究未纳入新一代预后模式(MYD88和CXCR4突变模式)[14]、DNA损伤修复基因TP53/ATM/TRRAP突变[15-16],对于治疗选择的疗效影响。未来可能需要更大样本量,更长随访时间以及纳入新型预后模式的随机对照研究来进一步证实。
