肺保护性通气策略对老年急诊手术患者的影响
2024-03-04徐忠楠高巨
徐忠楠 高巨
[摘要] 目的 觀察老年急诊手术患者实施肺保护性通气策略对患者肺动态顺应性及氧合功能的影响。方法 选取江苏省苏北人民医院2021年12月至2022年12月收治的126例行急诊手术老年患者,根据随机数字表法分为观察组和对照组,每组各63例。所有入选病例术中均行全麻机械通气,对照组选择常规通气模式,观察组采取肺保护性通气,比较两组患者的肺动态顺应性、氧合功能、炎症指标与并发症。结果 术中30min,两组患者的平均气道压(mean airway pressure,Pmean)、气道峰压(peak airway pressureeak,Ppeak)水平较术前上升,观察组上升幅度小于对照组(P<0.05)。肺动态顺应性(pulmonary dynamic compliance,Cdyn)水平低于术前,观察组低于对照组(P<0.05)。术后2h,两组患者的Pmean、Ppeak水平较术中30min降低,观察组降低幅度小于对照组(P<0.05)。两组Cdyn水平较术前降低,观察组低于对照组(P<0.05)。术后24h,两组患者的血清血氧饱和度(blood oxygen saturation,SpO2)、动脉氧分压(arterialpartial pressure of oxygen,PaO2)水平较术前降低,观察组低于对照组(P<0.05)。两组肺泡动脉血氧分压差[alveolar-arterial oxygen partial pressure difference,P(A-a)DO2]水平较术前提高,观察组高于对照组(P<0.05)。术后48h,观察组患者的SpO2和PaO2水平高于对照组,P(A-a)DO2水平低于对照组(P<0.05)。术后24h,两组患者的血清C反应蛋白(C-reactive protein,CRP)、白细胞(white blood cell,WBC)水平较术前显著提高,观察组高于对照组(P<0.05)。术后48h,两组患者的血清CRP、WBC水平较术后24h降低,观察组低于对照组(P<0.05)。观察组并发症发生率低于对照组(7.94% vs. 25.40%)(P<0.05)。结论 针对老年急诊手术患者实施肺保护性通气策略有利于改善患者肺动态顺应性与氧合功能,抑制炎症细胞因子的释放,减少术后肺部并发症的发生,有效发挥肺保护作用。
[关键词] 肺保护性通气策略;老年;急诊手术;肺动态顺应性;氧合功能
[中图分类号] R615 [文献标识码] A [DOI] 10.3969/j.issn.1673-9701.2024.03.008
The impact of lung protective ventilation strategy on elderly emergency surgical patients
XU Zhongnan, GAO Ju
Department of Anesthesiology, Northern Jiangsu People’s Hospital, Yangzhou 215000, Jiangsu, China
[Abstract] Objective To observe the effects of implementing lung protective ventilation strategies on lung dynamic compliance and oxygenation function in elderly emergency surgery patients. Methods A total of 126 elderly patients undergoing emergency surgery admitted to Northern Jiangsu People’s Hospital from December 2021 to December 2022 were selected. They were randomly divided into an observation group and a control group, with 63 patients in each group, using a random number table method. All selected cases underwent general anesthesia mechanical ventilation during surgery. The control group chose conventional ventilation mode, while the observation group adopted lung protective ventilation. The lung dynamic compliance, oxygenation function, inflammatory indicators, and complications of the two groups of patients were compared. Results Within 30 minutes of surgery, the mean airway pressure (Pmean) and peak airway pressure (Ppeak) levels of both groups of patients increased compared to preoperative levels. The observation group had a smaller increase than the control group (P<0.05), and the pulmonary dynamic compliance (Cdyn) levels were lower than preoperative levels. The observation group had a lower increase than the control group (P<0.05). After 2 hours of surgery, the levels of Pmean and Ppeak in both groups of patients decreased compared to 30 minutes during surgery, and the decrease in the observation group was smaller than that in the control group (P<0.05). The levels of Cdyn in both groups decreased compared to before surgery, and the observation group was lower than that in the control group (P<0.05). 24 hours after surgery, the blood oxygen saturation (SpO2) and arterialpartial pressure of oxygen (PaO2) levels in both groups of patients decreased compared to before surgery, and the observation group was lower than the control group (P<0.05). The alveolar-arterial oxygen partial pressure difference [P (A-a) DO2] levels between the two groups increased compared to preoperative levels, and the observation group was higher than the control group (P<0.05). 48 hours after surgery, the SpO2 and PaO2 levels in the observation group were higher than those in the control group, and the P (A-a) DO2 levels were lower than those in the control group (P<0.05). 24 hours after surgery, the serum C-reactive protein (CRP) and white blood cell (WBC) levels in both groups were significantly increased compared to preoperative levels, and the observation group was higher than those in the control group (P<0.05). 48 hours after surgery, the serum CRP and WBC levels of both groups of patients decreased compared to 24 hours after surgery, and the observation group was lower than the control group (P<0.05). The incidence of complications in the observation group was lower than that in the control group (7.94% vs. 25.40%) (P<0.05). Conclusion Implementing lung protective ventilation strategies for elderly emergency surgical patients is beneficial for improving lung dynamic compliance and oxygenation function, inhibiting the release of inflammatory cytokines, reducing the incidence of postoperative pulmonary complications, and effectively exerting lung protective effects.
[Key words] Lung protective ventilation strategy; Old age; Emergency surgery; Lung dynamic compliance; Oxygenation function
老年患者随着年龄的增长,机体器官储备功能降低,各类基础疾病增加,骨科、普外科等疾病发生率增加,使接受手术治疗的老年患者增加。手术治疗易引发气腹,致皮下气肿、酸中毒及血压上升等;而腹腔压力上升,膈肌上抬致肺底部肺泡不张及萎陷,对患者术后康复造成严重影响[1]。相关数据显示,85%~90%的老年急诊手术患者全麻诱导早期易发生不同程度的肺不张,不仅降低患者的肺顺应性,还易引发气体交换障碍、低氧血症等[2-3]。以往术中多采取大潮气量通气,可防止术中出现肺不张,但相关研究发现,常规通气易诱发机械通气性肺损伤,影响患者术后康复[4]。所以降低老年急诊手术患者机械通气性肺损伤至关重要。肺保护性通气策略(lung protective entilatory strategy,LPVS)為较小潮气量通气与一定水平的呼气末正压,并配合规律的容量肺复张,可起到改善肺顺应性和氧合功能的作用[5]。但对老年急诊手术患者实施肺保护性通气策略是否对患者肺功能与呼吸功能起到改善作用还存在争议,有待临床进一步研究。鉴于此,本研究针对老年急诊手术患者采用LPVS,通过观察肺顺应性与氧合功能的改善情况,以期为老年急诊手术患者麻醉期间选择适宜的机械通气方式。
1 资料与方法
1.1 一般资料
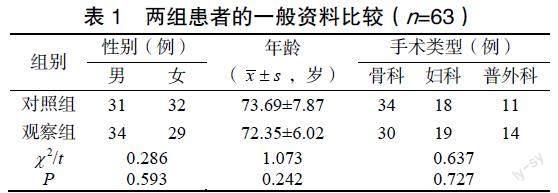
选取江苏省苏北人民医院2021年12月至2022年12月收治的126例行急诊手术老年患者,根据随机数字表法分为观察组和对照组,每组各63例。纳入标准:①符合急诊手术相关指征;②年龄≥60岁;③患者及家属知晓且同意参与本研究。排除标准:①择期手术者;②有慢性气道炎症、心力衰竭、自发性气胸及哮喘等心肺疾病史者;③术前2周接受机械通气者;④伴胸部肿瘤及纵隔肿瘤者;⑤临床资料不全,依从性差者。本研究经苏北人民医院伦理委员会审批通过(伦理审批号:2022ky046)。
1.2 治疗方法
所有患者入手术室时均开放上肢静脉通路,并予以乳酸钠林格氏液以调节体液及电解质平衡。以迈瑞PM 7000型监护仪密切监测两组患者的生命体征各指标变化情况。麻醉诱导采用依托咪脂乳状注射液(批准文号:国药准字H32022379,生产单位:江苏恒瑞医药股份有限公司,规格:10ml∶20mg)0.2mg/kg、枸橼酸舒芬太尼注射液(批准文号:国药准字H20054172,生产单位:宜昌人福药业有限公司,规格:1m1∶50μg)0.3μg/kg、顺式苯磺酸阿曲库铵(批准文号:国药准字H20090202,生产单位:浙江仙琚制药股份有限公司,规格:5mg)0.2mg/kg静脉注射。麻醉起效后,以小潮气量手法辅助通气,控制潮气量为8mL/kg,呼吸频率12~15次/min,呼气末CO2分压为45mmHg(1mmHg=0.133kPa)。气腹后对照组患者继续实施常规通气模式,即潮气量为8ml/kg。观察组患者实施肺保护性通气模式,潮气量为6ml/kg,呼气末正压通气为5cmH2O(1cmH2O=0.098kPa),呼气末CO2分压为45mmHg,呼吸频率12~15次/min;并进行手法肺复张,30min/次,手法肺复张时气道压应低于30cmH2O,持续时间30s。以静吸复合麻醉方式维持麻醉效果,术中静脉输注瑞芬太尼(批准文号:国药准字H20030197,生产单位:宜昌人福药业有限责任公司,规格:1mg)0.1~0.3μg/(kg·min),并持续吸入七氟烷(批准文号:国药准字H20070172,生产单位:上海恒瑞医药有限公司,规格120ml)1.5%~2.5%,控制最低肺泡气有效浓度为1.0~1.3MAC,术中追加顺式苯磺酸阿曲库铵与枸橼酸舒芬太尼注射液。术毕前10min停止药物输送,待患者恢复自主呼吸后将气管导管拔除,随后送至恢复室观察。
1.3 观察指标
①肺动态顺应性:麻醉前、术中30min及术后2h观察记录两组患者的平均气道压(mean airway pressure,Pmean)、气道峰压(peak airway pressureeak,Ppeak)及肺动态顺应性(pulmonary dynamic compliance,Cdyn);②氧合功能:术前、术后24h及48h监测两组患者脉搏血氧饱和度(blood oxygen saturation,SpO2),以动脉血气分析仪(型号:GEM Premier 3000)检测两组患者的肺泡动脉血氧分压差[alveolar-arterial oxygen partial pressure difference,P(A-a)DO2]、动脉氧分压(arterialpartial pressure of oxygen,PaO2)];③炎症指标:术前、术后24h及48h抽取患者空腹肘静脉血5ml,以离心半径15cm、3000转/min速度离心处理20min,分离血清低温储存;以贝克曼白细胞分类检测仪[仪器由贝克曼库尔特商贸(中国)有限公司提供]检测两组患者的白细胞(white blood cell,WBC)计数,以酶联免疫吸附试验(enzyme linked immunosorbent assay,ELISA)检测两组患者的超敏C反应蛋白(C-reactive protein,CRP)水平,检测均根据试剂盒说明书进行;④并发证:记录两组患者的术后并发症发生情况,包括呼吸衰竭、肺不张、肺栓塞及低氧血症等。
1.4 统计学方法
采用SPSS 24.0统计学软件对数据进行处理分析。计数资料以例数(百分率)[n(%)]表示,组间比较采用c2检验;符合正态分布的计量资料以均数±标准差(![]() )表示,组间比较采用独立样本t检验,不符合正态分布的计量资料以中位数(四分位数间距)[M(Q1,Q3)]表示,组间比较采用单因素方差分析。P<0.05为差异有统计学意义。
)表示,组间比较采用独立样本t检验,不符合正态分布的计量资料以中位数(四分位数间距)[M(Q1,Q3)]表示,组间比较采用单因素方差分析。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的基线资料及肺动态顺应性指标比较
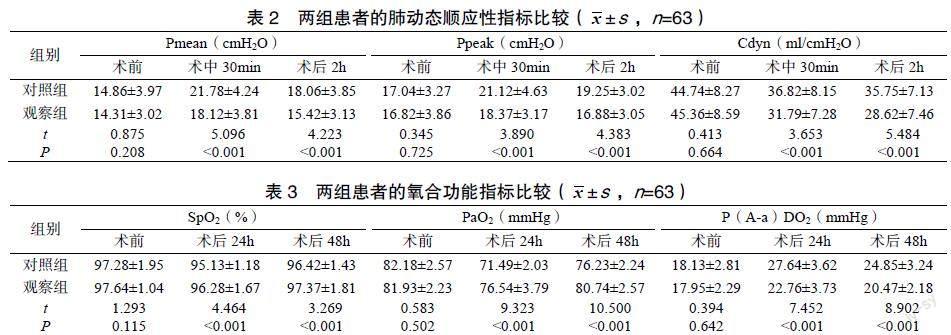
两组患者的性别、平均年龄、手术类型比较差异无统计学意义(P>0.05),见表1。术前,两组患者的Pmean、Ppeak、Cdyn水平比较差异无统计学意义(P>0.05);术中30min,两组患者的Pmean、Ppeak水平较术前提高,观察组提高幅度小于对照组(P<0.05),Cdyn水平低于术前,观察组低于对照组(P<0.05);术后2h,两组患者的Pmea、Ppeak水平低于术中30min,观察组降低幅度大于对照组(P<0.05),两组Cdyn水平低于术前,观察组低于对照组(P<0.05),见表2。
2.2 两组患者的氧合功能及炎症指标比较
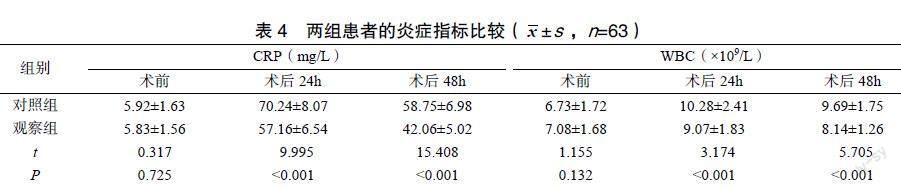
术前,两组患者的SpO2、PaO2、P(A-a)DO2水平比较差异无统计学意义(P>0.05);术后24h,两组患者的血清SpO2、PaO2水平较术前显著降低,观察组降低幅度小于对照组(P<0.05);两组患者的P(A-a)DO2水平较术前上升,观察组上升幅度小于对照组(P<0.05);术后48h,观察组患者的SpO2、PaO2水平较对照组提高,P(A-a)DO2水平较对照组降低(P<0.05),见表3。两组患者的CRP、WBC水平比较差异无统计学意义(P>0.05);术后24h,两组患者的血清CRP、WBC水平较术前显著上升,观察组上升幅度小于对照组(P<0.05);术后48h,两组患者的CRP、WBC水平较术后24h降低,观察组患者的CRP、WBC水平低于对照组(P<0.05),见表4。
2.3 两组患者并发症发生率的比较
观察组患者发生呼吸衰竭1例(1.59%)、低氧血症2例(3.17%)、肺不张0例、肺栓塞1例(1.59%);对照组患者发生呼吸衰竭4例(6.35%)、低氧血症7例(11.11%)、肺不张2例(3.17%)、肺栓塞3(4.76%);观察组并发症总发生率(7.94%)低于对照组(25.40%)(c2=6.914,P<0.05)。
3 ; 讨论
临床实施麻醉时,多选择代偿气腹,潮气量控制在10~15ml/kg。但有研究表明,对于小气道肺组织采取常规机械通气模式后氧合功能难以达到改善效果,加之过度膨胀的肺泡,在一定程度上可导致呼吸机相关性肺损伤的风险增加[6-8]。在麻醉期间,为确保分钟通气量得以维持宜选择以容量控制通气模式,但当恒定的气流量增加时,峰值吸气压力会随之增加,而易发生气压伤,对肺部氣体的均匀分布产生严重影响[9]。此外,大量炎症介质的释放可损伤肺功能并引发呼吸机相关性肺损伤。相关研究报道,大潮气量机械通气可对机体产生刺激而导致炎症细胞因子的产生,释放大量炎症物质并聚集,引发急性肺损伤[10-11]。
肺保护性通气策略为临床针对急诊手术患者逐步发展的机械通气新策略,可最大限度地保护患者的肺组织。有研究表明在急性肺损伤、急性呼吸窘迫综合征等引发的呼吸衰竭中,肺保护性通气策略可发挥重要作用[12]。临床采取高频通气、小潮气量、低气道平台压及最佳的呼气末正压等均属于肺保护性通气策略,其中小潮气量、设定最佳的呼气末正压在临床中较为常用。这两种方式相对高龄患者而言更为适用,有利于增强患者的气体交换,使患者氧合功能得到有效改善[13-14]。肺顺应性可反映肺组织弹性和肺扩张情况,可对肺通气功能、肺功能损伤情况进行评价[15]。随着患者年龄的增大,呼吸系统逐渐衰退,尤其体现肺泡回缩力、气道弹性及肺顺应性降低方面[16]。有研究指出,出现肺不张的重要因素之一是小潮气量通气,而机体功能残气量增加与呼气末正压有密切关系,可防止发生肺泡萎陷[17-18]。本研究结果表明肺保护性通气策略可改善老年急诊手术患者的肺动态顺应性。究其原因:在确保呼气末正压通气正常水平时,呼气末期肺泡持续扩张,缩小膈肌上移幅度,降低肺部弹性阻力,由此改善肺顺应性[19]。
老年人群因术后氧合功能差、自身机体恢复能力不佳等使肺功能的恢复受影响[20]。P(A-a)DO2可反映肺换气情况,PaO2可反映肺内分流和肺不张情况[21-22]。因患者术后早期易发生低氧血症,而抑制肺氧合功能,并影响肺泡通气和气体交换[23-24]。本研究显示,与对照组相比,观察组患者的SpO2、PaO2水平提高更显著,P(A-a)DO2水平降低更显著。这提示对老年急诊手术患者采取肺保护性通气可保护患者的血液摄取氧能力,改善患者术后氧合功能。
血清CRP为急性非特异性反应蛋白,机体炎症感染早期该指标水平迅速上升,且血浆水平与肺损伤严重程度存在相关性,所以该指标敏感度较高[25]。此外,手术操作对患者机体造成刺激而激活大量炎症因子,随着手术的进行伴随无菌性炎症反应,致WBC计数增加,且WBC计数越高表明患者病情越严重[26-28]。本研究结果显示,观察组患者术后24h、48h血清CRP、WBC水平均低于对照组,表明肺保护性通气策略可减轻术中呼吸系统机械性损伤,以减少急诊手术老年患者机体炎症介质释放。此外,本研究结果显示观察组并发症总发生率低于对照组,表明肺保护性通气策略可通过减少麻醉药物用量,防止因麻醉过久而延迟苏醒,由此降低术后并发症;但低氧血症多于术后48h发生,故应延长术后观察时间,以便更准确地统计术后患者并发症的发生情况。
綜上,对老年急诊手术患者采取肺保护性通气策略在肺顺应性、氧合功能改善中具有积极作用,还可减轻患者术后炎症反应,降低术后并发症,为老年急诊手术中安全可行的通气模式。
利益冲突:所有作者均声明不存在利益冲突。
[参考文献]
[1] 谭媚月, 陈丽娜, 陶倩云, 等. 肺保护性通气策略对老年患者腹腔镜结直肠癌手术的氧合功能及血浆炎症介质水平的影响[J]. 现代生物医学进展, 2020, 20(1): 76–80.
[2] 陈莹, 曲宗阳, 包杰, 等. 老年患者脊柱手术中肺保护性通气策略对呼吸参数的影响[J]. 临床麻醉学杂志, 2021, 37(7): 724–727.
[3] 冯英, 王美珍, 李超羽, 等. 全身麻醉下急诊腹部手术老年患者切口感染的病原菌及手术室相关危险因素分析[J]. 中国消毒学杂志, 2021, 38(10): 754–760.
[4] PEEL J K, FUNK D J, SLINGER P, et al. Positive end-expiratory pressure and recruitment maneuvers during one-lung ventilation: A systematic review and meta-analysis[J]. J Thorac Cardiovasc Surg, 2020, 160(4): 1112–1122.
[5] 徐明霞, 张静, 赵婉璐, 等. 呼气末正压肺保护性通气策略在超重患者腹腔镜手术中的应用[J]. 中国医师杂志, 2020, 22(5): 674–677, 682.
[6] DENG Q W, TAN W C, ZHAO B C, et al.Intraoperative ventilation stratehies to prevent postoperative pulmonary comlications: A network metaanalysis of randomised controlled trials[J]. Br J Anaesth, 2020, 124(3): 324–335.
[7] 武晓丽, 聂丽霞, 苏学森, 等. 呼吸肌锻炼联合保护性肺通气对机器人辅助前列腺癌根治术老年患者肺不张的影响[J]. 中华老年医学杂志, 2021, 40(10): 1304–1308.
[8] 李海, 李俊峰, 于晖, 等. 肺保护性通气策略在全身麻醉患者经后腹膜腹腔镜手术中的应用[J]. 中国医刊, 2021, 56(1): 61–64.
[9] 梁刚, 张佳, 李伟, 等. 咪达唑仑和丙泊酚对行急诊手术治疗急性脑出血患者血流动力学指标及细胞免疫功能的影响[J]. 实用药物与临床, 2021, 24(9): 825–828.
[10] GENEREU V, CHASSE M, GIRARD F, et al. Effects of positive end-expiratory pressure/recruitment manoeuvres compared with zero end-expiratory pressure on atelect asis during open gynaecological surgery as assessed by ultrasonography:a randomised controlled trial[J]. Br J Anaesth, 2020, 124(1): 101–109.
[11] 伊利亞尔·买买提力, 王良刚, 葛春林, 等. 小潮气量肺保护性通气策略与压力通气模式对妇科腹腔镜手术患者氧合功能的影响[J]. 国际麻醉学与复苏杂志, 2020, 41(3): 249–254.
[12] BADE B C, DETA CRUZ C S. Lung cancer 2020: Epidemiology, etiology, and prevention[J]. Clin Chest Med, 2020, 41(1): 1–24.
[13] ZHAO N, LU C, LIU L, et al. Intercellular adhesion molecule-1 and S-100beta in sevoflurane combined with epidural anesthesia for radical resection of lung cancer[J]. Oncol Lett, 2020, 19(2): 1544–1550.
[14] XIE Y, JIANG W, ZHAO L, et al. Effect of dexmedetomidine on perioperative inflammation and lung protection in elderly patients undergoing rdical resection of lung cancer[J]. Int J Clin Exp Pathol, 2020, 13(10): 2544–2553.
[15] 周建伟, 王传光, 黄燕, 等. 最佳呼吸末正压肺保护通气策略对腹腔镜下结直肠癌根治术患者氧合功能的影响[J]. 临床麻醉学杂志, 2020, 36(6): 548–551.
[16] 沈珀, 沈亚南, 张晨, 等. 肺超声评分评价肺保护性通气策略对老年开腹手术患者肺损伤的影响[J]. 临床麻醉学杂志, 2021, 37(9): 901–905.
[17] KIROW M Y, KUZKOV V V. Protective ventilation from ICU to operating room:state of art and new horizons[J]. Korean J Anesthesiol, 2020, 73(3): 179–193.
[18] 田晶, 康星, 汪灏, 等. 60岁及以上急性肠梗阻急诊手术治疗289例患者的病因分析[J]. 中华全科医师杂志, 2021, 20(6): 682–685.
[19] 陈莹, 曲宗阳, 包杰, 等. 老年患者脊柱手术中肺保护性通气策略对呼吸参数的影响[J]. 临床麻醉学杂志, 2021, 37(7): 724–727.
[20] FU Y, ZHANG Y W, GAO J, et al, Effects of lung- protective ventilation strategy on lung aeration loss and postoperative pulmonary complications in moderate-risk patients undergoing abdominal surgery[J]. Minerva Anestesiol, 2021, 87(6): 655–662.
[21] 乔克坤, 李熊刚, 张宗泽. 肺保护性通气策略联合深度肌松在腹腔镜胃癌根治术中的应用[J]. 中国煤炭工业医学杂志, 2021, 24(5): 470–474.
[22] JO Y Y, LEE K C, CHANG Y J, et al. Effects of an alvelar recruitment maneuver during lung protective ventilation on postoperative pulmonary complications in elder ly patients undergoing laparoscopy[J]. Clin Interv Aging, 2020, 15(2): 1461–1469.
[23] 吕慧直, 刘静. 肺保护性通气在老年患者腹腔镜子宫内膜癌根治术中的应用[J]. 临床麻醉学杂志, 2021, 37(7): 732–735.
[24] 陈志阳, 孙丽, 刘伟, 等. 不同肺保护性通气策略对肺切除术术中通气和术后肺部并发症的影响[J]. 临床与病理杂志, 2022, 42(1): 159–165.
[25] PAUDEL R, TRINKLE C A, WATERS C M, et al. Mechanical power: A new concept in mechanical ventilation[J]. Am J Med Sci, 2021, 362(6): 537–545.
[26] 王鑫, 王露, 王立伟. 喉罩联合肺保护性通气策略对开腹手术患者肺功能肺部并发症及血清SP-A含量的影响[J]. 河北医学, 2021, 27(7): 1118–1122.
[27] SAMEED M, CHOI H, AURON M, et al. Preoperative pulmonary risk assessment[J]. Respir Care, 2021, 66(7): 1150–1165.
[28] 趙艳春, 杨国文, 刘曦楠, 等. 熵指数联合保护性肺通气对老年腹腔镜结肠癌根治术患者围术期肺功能的影响[J]. 河北医药, 2022, 44(15): 2276–2279.
(收稿日期:2023–03–07)
(修回日期:2024–01–18)
