经潮气量挑战后的PPV和SVV对ARDS患者容量反应性的预测价值
2024-02-02杨锦平刘亚林
余 娜,杨锦平,刘亚林,李 灿
(重庆市第五人民医院重症医学科,重庆 400062)
绝对或相对容量不足是导致急性循环衰竭或组织灌注不足的常见原因,液体复苏是恢复足够的心输出量和保证器官灌注压的基石[1],存在容量反应性是液体复苏的前提。但盲目扩容导致液体过负荷,与重症监护室(ICU)住院时间延长、并发症发生率和死亡率增加相关[2-4]。许多危重患者并没有容量反应性[5],可能不需要进一步补液处理。因此,及时准确地评估容量状态和容量反应性对重症患者的循环支持至关重要。
动态前负荷指标如每搏输出量变异度(stroke volume variation,SVV)和脉压变异度(pulse pressure variation,PPV)在预测容量反应性的灵敏度和特异度均优于静态指标[6-8]。为避免不必要的液体输注,预测急性呼吸窘迫综合征(acuterespiratory distress syndrome,ARDS)患者的容量反应性至关重要,因为液体过负荷与ARDS死亡率增加密切相关[4,9]。研究机械通气过程中心肺交互作用相关的动态前负荷指标的前提是潮气量≥8 mL/kg预测体重(predicted body weight,PBW),无心律失常,心率/呼吸在较高水平,以及呼吸系统顺应性和腹腔内压在正常范围内。然而,这些前提在保护性通气的ARDS患者中受到了强烈挑战[10-11]。由于低呼吸系统顺应性降低了气道压至心血管的传递,在严重ARDS患者肺保护性通气时,小潮气量可能不足以产生明显的胸内压变化,因此,对于即便存在容量反应性的患者,这些动态前负荷指标也可能表现为阴性[12]。这可能会妨碍在小潮气量通气时使用PPV和SVV。
目前ARDS患者的最佳液体管理策略尚无定论[9,13]。ARDS患者是否需要补液、补多少等问题成为困扰。找到能准确预测ARDS患者容量反应性的指标,指导液体复苏,将缩短患者病程、减少医疗费用、改善患者预后。本研究探讨经潮气量挑战后的PPV和SVV及其变化值对ARDS患者容量反应性的预测价值,现报道如下。
1 资料与方法
1.1 一般资料
采用前瞻性研究。选取2021年1月至2022年12月收入本院ICU的25例存在急性循环衰竭的ARDS患者。ARDS诊断标准:(1)发病或原有疾病加重后1周内;(2)胸部影像学提示双肺透光度降低,且不能完全用胸腔积液、肺不张或肺结节解释;(3)动脉血氧分压(PaO2)/吸入气氧浓度(FiO2)≤300 mmHg且呼气末正压通气(positive end expiratory pressure,PEEP)或持续气道正压通气(continuous positive airway pressure,CPAP)≥5 cmH2O;(4)无法用心功能不全或液体负荷过多解释的呼吸困难。纳入标准:(1)年龄≥18岁。(2)符合ARDS诊断标准。(3)符合急性循环衰竭标准,收缩压<90 mmHg或平均动脉压(mean arterial pressure,MAP)<70 mmHg;或需要血管活性药物维持收缩压>90 mmHg或MAP>70 mmHg,并伴有以下1项或以上,①尿量<0.5 mL·kg-1·h-1持续2 h,②心率>100次/min,③皮肤花斑,④血乳酸≥4 mmol/L。(4)患者或家属同意行脉搏指示连续心输出量(pulse indicator continuous cardiac output,PiCCO)监测。排除标准:心律失常、瓣膜性心脏病、右心室功能障碍、心内分流、开胸、腹腔室隔综合征、怀孕或紧急需要大量补液的患者。本研究经本院伦理委员会审核通过(审批号:2020CQSDWRMYYEC-018),所有患者均知情同意。
1.2 方法
1.2.1潮气量挑战
所有患者均采用小潮气量辅助控制通气,需充分镇痛镇静,必要时予以神经肌肉阻滞剂抑制自主呼吸,并行PiCCO监测。生命体征变量监测采用深圳迈瑞BeneView T8监护仪,PiCCO血流动力学指标动态监测采用深圳迈瑞BeneView T8监护仪PiCCO模块。潮气量挑战指将潮气量由6 mL/kg瞬间增至8 mL/kg PBW;24 h内不能重复行潮气量挑战试验,每次试验期间血管活性药物的用量和PEEP保持不变。
1.2.2观察指标
(1)基线血流动力学和呼吸力学指标:在潮气量为6 mL/kg PBW通气时,监测并记录中心静脉血氧饱和度(systemic central venous oxygen saturation,ScvO2)、动脉血乳酸(lactic acid,Lac)、PEEP、平台压(plateau pressure,Pplat)、驱动压(driving pressure,ΔP=Pplat-PEEP)、呼吸系统顺应性(compliance of respiratory system,Crs)、PaO2/FiO2、血管外肺水指数(extravascular lung water index,ELWI)、肺血管阻力指数(pulmonary vascular resistance index,PVRI)、全心舒张末期容积指数(global end-diastolic volume index,GEDVI)等。(2)记录特定时间点心率、收缩压、舒张压、MAP、心脏指数(cardiac index,CI)、中心静脉压(central venous pressure,CVP)、PPV、SVV。①测量1:在潮气量为6 mL/kg PBW通气时,记录CI6、PPV6和SVV6等上述参数;②测量2:将潮气量瞬间增至8 mL/kg PBW即进行潮气量挑战,1 min后记录CI8、PPV8、SVV8等上述参数;③测量3:将潮气量重新降至6 mL/kg PBW通气时,再次记录CI6、PPV6和SVV6等上述参数;④测量4:给予容量负荷试验(fluid bolus,FB),即超过10 min输注7 mL/kg实际体重生理盐水,再次记录CIFB、PPVFB、SVVFB等上述参数。ΔPPV6-8、ΔSVV6-8、%ΔPPV6-8、%ΔSVV6-8:计算潮气量从6 mL/kg增加到8 mL/kg PBW时PPV、SVV变化绝对值及百分比;CVP6:潮气量6 mL/kg PBW时的CVP值;ΔPPVFB、ΔSVVFB:计算潮气量再降至6 mL/kg PBW,并行FB后的PPV、SVV变化绝对值。容量反应性判定标准:FB后心脏指数增加(ΔCI)≥15%者为容量反应性阳性,ΔCI<15%为容量反应性阴性。
1.3 统计学处理

2 结 果
2.1 患者基本临床资料
接受筛查的25例患者中,2例因心房颤动和右心室功能障碍被排除。最终纳入23例患者,男12例(52.2%)、女11例(47.8%),年龄(62.7±18.8)岁,急性生理学及慢性健康状况评分系统Ⅱ(APACHEⅡ)评分为(25.4±6.6)分,所有患者均诊断为脓毒性休克合并ARDS,其中14例发生重症急性胰腺炎,2例发生泌尿系感染,7例发生腹腔感染。在6 mL/kg和8 mL/kg PBW通气期间,驱动压分别为12(12,14)、15(14,16)cmH2O,Crs分别为29.5(24.0,32.0)、34.0(28.0,36.0)mL/cmH2O。
23例患者共记录42组数据。4例患者未能进行第2组测量,其中2例因临床医师认为不需要再次补液,1例因存在自主呼吸,1例因PiCCO监测停止。24组测量结果为容量反应性阳性(R组),18组测量结果为容量反应性阴性(NR组)。两组基线血流动力学参数和呼吸力学特征,见表1。
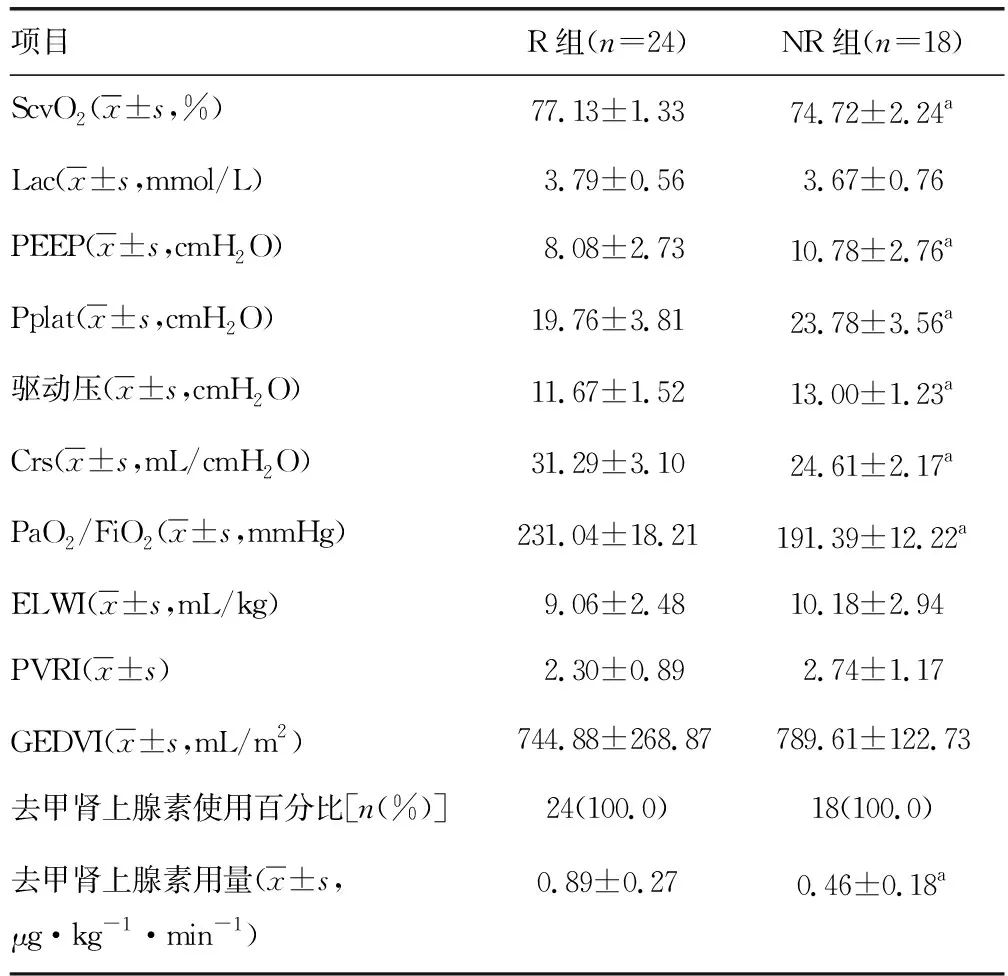
表1 两组基线血流动力学和呼吸力学指标比较
2.2 两组不同测量时间点血流动力学指标比较
在经潮气量挑战后(测量2),R组的PPV和SVV较潮气量6 mL/kg PBW时(测量1)明显增加(P<0.05);在经液体复苏后(测量4),R组的PPV和SVV较潮气量再降至6 mL/kg PBW时(测量3)明显降低(P<0.05),见表2。

表2 两组不同测量时间点血流动力学指标比较
2.3 各观察指标的容量反应性预测效能
PPV6、PPV8、ΔPPV6-8预测ARDS患者容量反应性的ROC曲线下面积(AUC)无明显差异(P>0.05);SVV6、SVV8、ΔSVV6-8预测ARDS患者容量反应性的AUC亦无明显差异(P>0.05),见图1。两组ΔPPV6-8、%ΔPPV6-8、ΔSVV6-8和%ΔSVV6-8比较,差异均有统计学意义(P<0.05),见图2。PPV6、SVV6、CVP6不能预测ARDS患者的容量反应性,ΔPPV6-8、%ΔPPV6-8、PPV8、ΔPPVFB、ΔSVV6-8、%ΔSVV6-8、SVV8、ΔSVVFB能预测ARDS患者的容量反应性,各观察指标的AUC、最佳截断值(cut off值)、相应的灵敏度和特异度及阳性预测值和阴性预测值,见表3。
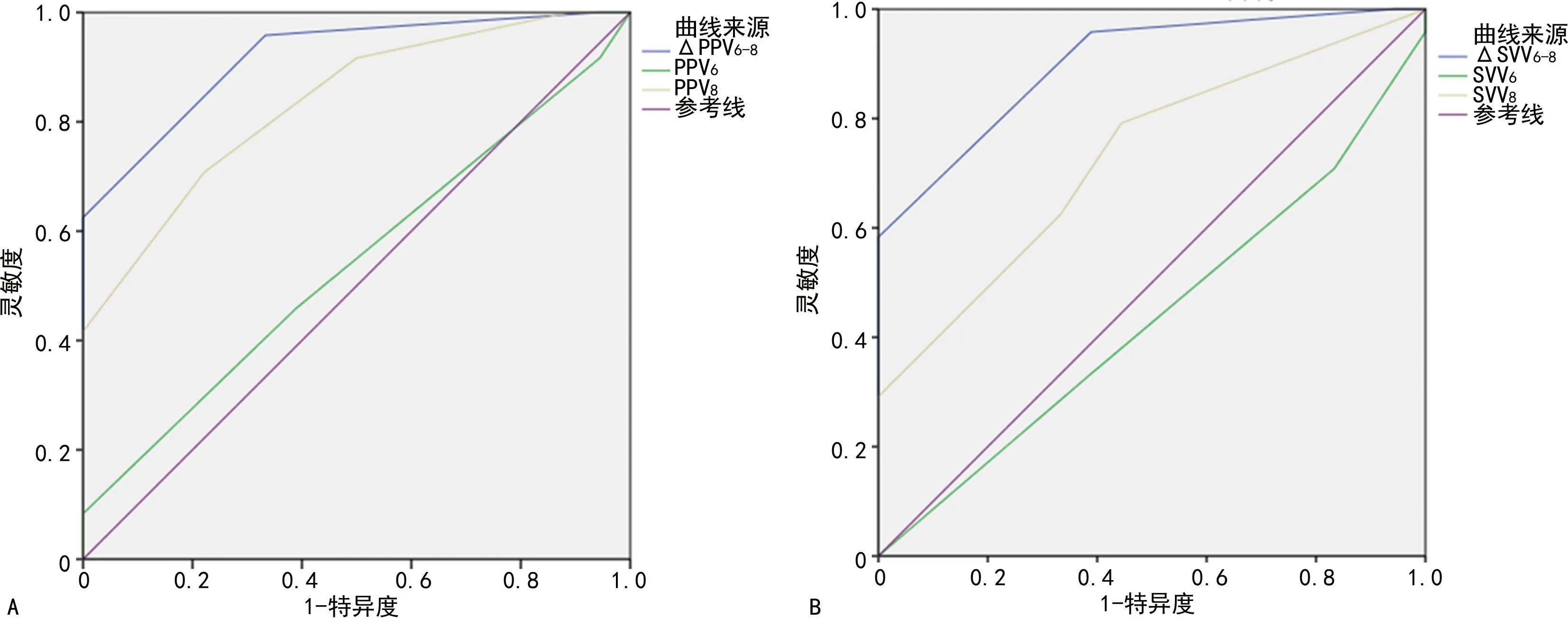
A:PPV6、PPV8、ΔPPV6-8预测容量反应性的ROC曲线;B:SVV6、SVV8、ΔSVV6-8预测容量反应性的ROC曲线。
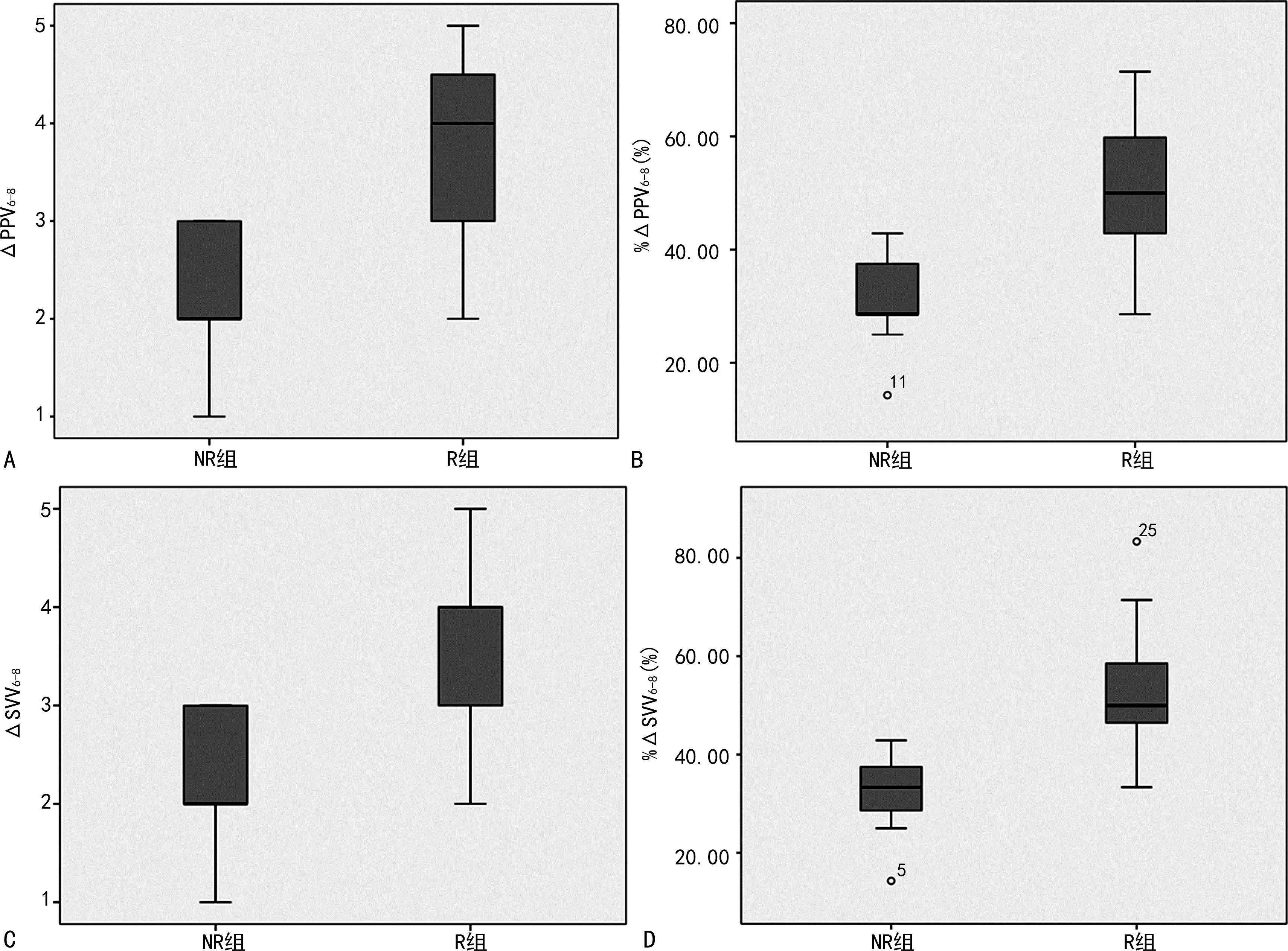
A:ΔPPV6-8;B:%ΔPPV6-8;C:ΔSVV6-8;D:%ΔSVV6-8。
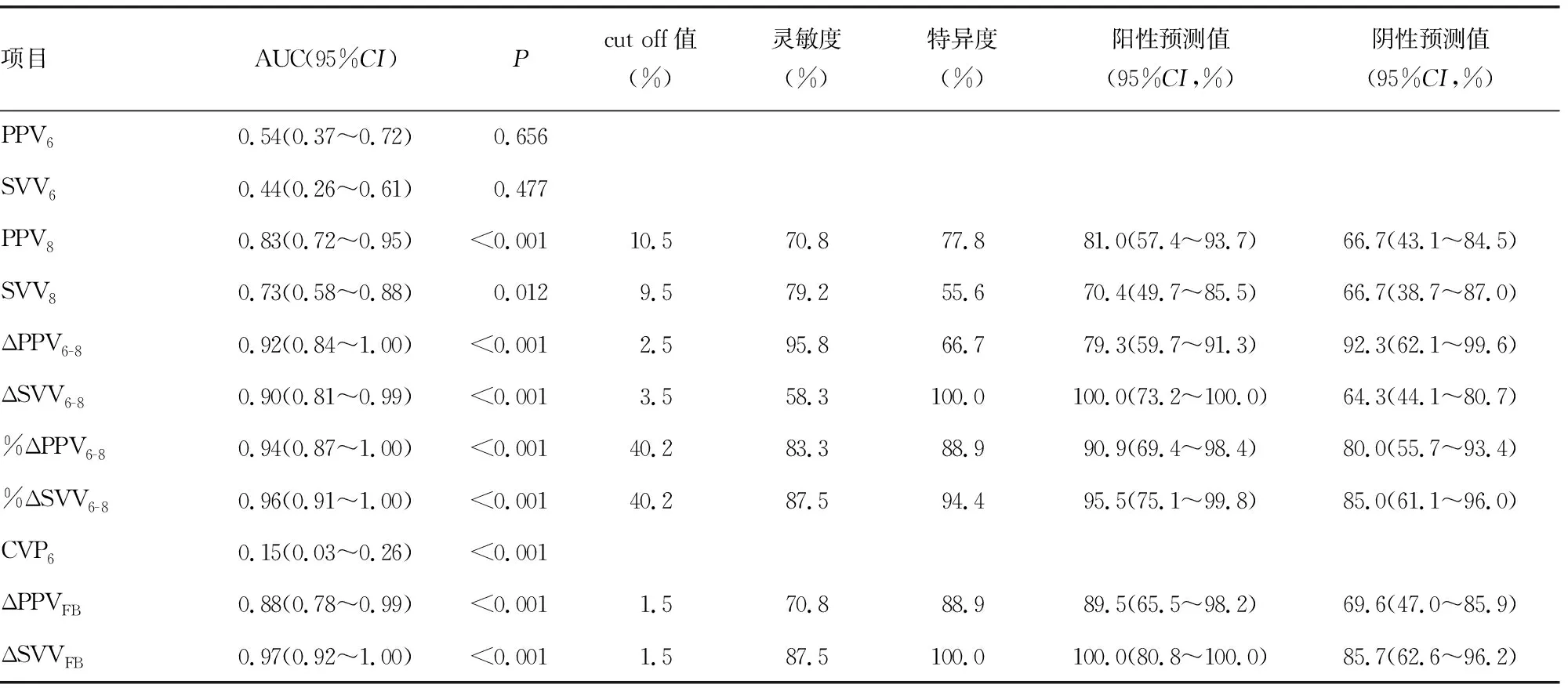
表3 各指标预测容量反应性的效能
3 讨 论
当潮气量≥8 mL/kg PBW时,PPV及SVV能可靠地预测容量反应性[14-15]。但在小潮气量通气时,即便在有容量反应性的患者中,PPV和SVV可能也提示无容量反应性[14,16],这是因为潮气量过低可能不足以产生明显的胸内压变化[17-19]。目前,小潮气量通气对血流动力学参数的影响仍存在争议[16,20]。有研究表明,小潮气量通气时,PPV与液体复苏后CI变化明显相关[12,21]。但也有研究得出相反的结论,当潮气量<8 mL/kg PBW时,PPV预测各种危重疾病患者容量反应性的准确性较低[11]。
本研究作者设想,在小潮气量通气时,将潮气量从6 mL/kg提高到8 mL/kg PBW,可短期内增加胸内压力,从而提高心肺相互作用程度,并可真实地反映机体的容量反应性。这在本研究中得到了证实,在实施潮气量挑战后,ΔPPV6-8、ΔSVV6-8和%ΔPPV6-8、%ΔSVV6-8能有效区分ARDS患者容量反应性,而使用PPV6和SVV6则不能区分。因此,潮气量挑战有助于预测ARDS患者的容量反应性,因为PPV和SVV仅在容量反应性阳性者中明显增加。本研究中,经潮气量挑战后,ΔPPV6-8和ΔSVV6-8分别以2.5%和3.5%为cut off值,能准确地预测ARDS患者的容量反应性,而PPV6和SVV6则不能。虽然ΔSVV6-8的特异度高,但其灵敏度较低,当ΔSVV6-8以3.5%为cut off值时,许多ARDS患者将被误认为无容量反应性。%ΔPPV6-8和%ΔSVV6-8也能预测ARDS患者容量反应性,但因需额外计算,使其临床应用受到一定限制。PPV8和SVV8也能区分ARDS患者容量反应性,其灵敏度分别为70.8%和79.2%,阴性预测值均为66.7%。ΔPPVFB及ΔSVVFB均能区分容量反应性阳性和阴性的ARDS患者,因此可用于确认液体复苏后的容量反应性。
潮气量挑战简单、易行,且PPV监测不需要特别的设备,尤其适用于资源有限的医院。由于本研究结果显示ΔPPVFB及ΔSVVFB也能预测容量反应性,因此分别将ΔPPV6-8与ΔPPVFB、ΔSVV6-8与ΔSVVFB结合可能有助于临床预测液体复苏后患者的容量反应性,尤其在无法进行连续心输出量监测的情况下。
多项研究对PPV及SVV在ICU的使用提出了质疑,认为小潮气量通气使PPV及SVV在容量控制通气的患者中使用受限[17]。而潮气量挑战将克服此限制。与大多数研究不同,本研究采用经PBW计算的潮气量通气。对于相同的容积状态,不同大小的潮气量可能会带来不同的PPV和SVV值,使得用ROC曲线确定临床cut off值不够准确。虽然本研究是通过将潮气量从6 mL/kg增加到8mL/kg PBW来进行潮气量挑战,但在潮气量重新降至6 mL/kg PBW后,再给予标准剂量液体进行液体复苏,以ΔCI判定机体的容量反应性,因此是在小潮气量通气时找出真正的容量反应性阳性者和阴性者。
本研究未说明患者休克发生后的治疗时间窗,也没有记录入组前患者的补液情况。这是因为本研究目的是为了确定潮气量挑战是否有助于预测容量反应性,以揭露存在急性循环衰竭的ARDS患者不同临床阶段的容量状态,指导临床治疗。但潮气量挑战仍有不足,其不能克服PPV、SVV使用的限制,如心律失常、开胸、右心功能障碍者等。
综上所述,经潮气量挑战后的ΔPPV6-8、ΔSVV6-8和%ΔPPV6-8、%ΔSVV6-8在预测ARDS患者小潮气量通气时的容量反应性方面优于PPV和SVV。
