急性上呼吸道感染合并分泌性中耳炎患者的外科治疗方案及疗效分析
2024-01-13王志恺杨志超马建鹂保国华冯宁宇
周 宇,王志恺,杨志超,马建鹂,保国华,冯宁宇
分泌性中耳炎(OME)是耳科常见的中耳非感染性疾病,因中耳持续负压引发无菌性渗出液并潴留于中耳腔,可表现为耳胀满感、传导性听力损失,偶有耳痛。根据病程将OME分为3类:急性期(病程不超过10日)、亚急性期(病程10 d~3个月)和慢性期(病程超过3个月)[1]。急性上呼吸道感染(ARI),含常见的普通感冒及病毒性感冒即流感等一般于更换季节时多见,近1年本地区急性上呼吸道感染患者增多而导致门诊OME患者的增多,因此本研究对此类患者的诊断及治疗开展回顾性研究。
1 资料与方法
1.1 一般资料:回顾2022年9月至2023年8月就诊于宁夏医科大学总医院耳鼻咽喉科头颈外科的确诊ARI并合并OME的患者,根据病史及治疗方法筛选其中143例患者作为研究对象。其中,男性79例,女性64例,平均年龄56岁。
1.1.1 纳入标准:①确诊为ARI者;②ARI确诊后4周内出现单侧OME相关临床症状,如耳闷胀感、传导性听力损失、耳痛等,且经电子耳镜、纯音测听、声导抗等耳科查体及相关听力学检查确诊者[2];③年龄在18~65岁患者。
1.1.2 排除标准:①因急性上呼吸道感染导致鼻腔分泌物较多的患者;②因ARI导致全身症状较重,无法配合耳部检查、治疗及随访者;③既往存在慢性中耳炎、鼻咽部肿瘤、咽鼓管功能异常、胆脂瘤等耳部疾病患者。
1.1.3 分组:依据OME病程将143例研究对象分为3组,急性期组(A-OME组)47例(病程小于10 d),亚急性期组(S-OME组)41例(病程10 d~3个月),慢性期组(C-OME组)55例(病程超过3个月)。上述研究对象按照所接受的治疗方案分为波氏球吹张(PG)、鼓膜穿刺或切开引流(TG)、联合保守(PG+TG)、鼓膜切开置管(GIG)4组,见表1。

表1 研究对象的分组情况[n(%)]
1.2 治疗方案:所有研究对象均接受过鼻用激素、黏液促排剂治疗,并在此方案的基础上,接受了4种不同的治疗方案。①波氏球吹张,2次/d,内镜观察鼓膜是否隆起,每次治疗吹张1次到数次不等,直至内镜下见鼓膜隆起,连续治疗5 d;②鼓膜穿刺引流,耳道消毒,使用1%丁卡因做鼓膜表面麻醉,5 mL注射器接9号穿刺针,在鼓膜后下象限或前下象限做鼓膜穿刺,抽取鼓室内积液直至空气进入注射器[3],每2 d 1次,共3次;③联合保守方案,慢性期OME患者均先后接受波氏球吹张治疗及鼓膜穿刺引流治疗,方法同上;④鼓膜切开置管,全麻或局麻下于鼓膜紧张部前下象限做放射状切口,放置T形通气管或者纽扣形通气管。
1.3 疗效评价方法:所有研究对象在接受治疗后的3个月内接受并完成随访及疗效评估。随访内容包括电子耳镜、声导抗鼓室压力测定,部分患者接受纯音测听检查,分别于治疗后的1个月、2个月、3个月内完成至少2次随访。具体疗效评价方法为①纯音测听0.5 KHz、1 KHz、2 KHz、4 KHz气导及骨导平均听阈差值(ABG)小于10 dB视为改善;②耳闷胀感消失或缓解,且电子耳镜、声导抗鼓室压力测定提示鼓室无积液且鼓室压力在-150 daPa~150 daPa范围之内视为痊愈;③临床症状无改善甚至加重,且电子耳镜显示鼓室积液未能完全排空,声导抗鼓室图为C 型或B型则视为无效[4]。
1.4 统计学方法:使用SPSS 16.0统计软件,计数资料采用n(%)表示,用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 急性期OME不同治疗组间疗效对比结果:PG组和TG组术后3个月治愈及改善率对比结果显示,PG组有效率为76.9%,TG组有效率为85.7%,2组比较差异无统计学意义(P>0.05),见表2。

表2 急性期OME的PG组和TG组疗效对比结果[n(%)]
2.2 亚急性期OME不同治疗组间疗效对比结果:PG组和TG组术后3个月治愈及改善率对比结果显示,PG组有效率为31.6%,TG组有效率为63.6%,2组比较差异有统计学意义(P<0.05),见表3。
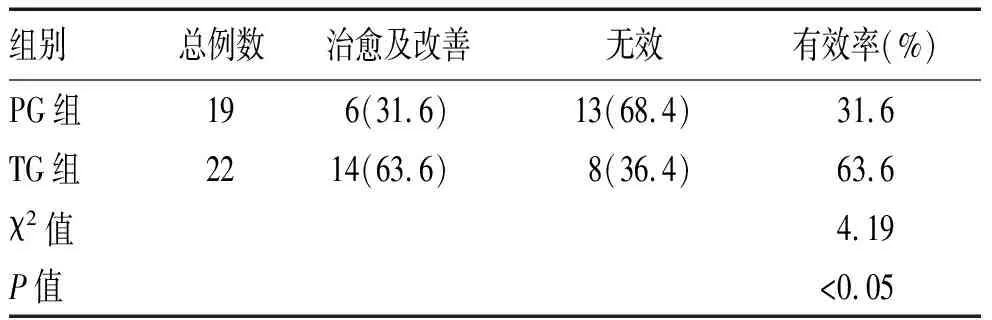
表3 亚急性期OME的PG组和TG组疗效对比结果[n(%)]
2.3 慢性期OME不同治疗组间疗效对比结果:PG联合TG组以及GIG组治愈率、改善率对比结果显示,PG+TG组有效率为45.8%,GIG组有效率为87.1%,2组比较差异存在统计学意义(P<0.05),见表4。

表4 慢性期OME的PG+TG组和GIG组疗效对比结果[n(%)]
3 讨论
OME为耳鼻喉常见疾病之一,在上呼吸道感染后以耳闷胀感和听力减退为主要症状,通常多见于儿童[5]。关于OME的病因学研究较为认可的结论是它与上呼吸道病毒或细菌感染引发的咽鼓管功能障碍及和中耳压力变化有关,而中耳持续负压可能导致中耳黏液细胞的数量和活性随着积液的产生而增加[6-8]。本研究中143例OME患者所表现耳部症状均出现在ARI后的3个月内,国内外相关研究报道在部分OM(急性中耳炎)及OME患者的中耳积液中检测到病毒[9-10],故部分OME可能与病毒性ARI有关。
鼓膜穿刺术作为一种具有诊断(对分泌物采样化验)和治疗(清除分泌物以改善听力)价值的外科操作,被广泛用于包括分泌性中耳炎在内的其他中耳疾病的治疗[3]。本研究中,亚急性期OME患者接受鼓膜穿刺治疗的有效率为63.6%,显著高于接受波氏球吹站治疗的31.6%,这可能与鼓室负压状态较长所致咽鼓管黏膜肿胀程度加重有关,该阶段通过正压方式改善咽鼓管功能并完成引流的效果并不理想,对于亚急性期OME且合并ARI的成年患者,推荐鼓膜穿刺方案。
本研究中的143例患者,均在ARI早期出现上呼吸道症状及OME耳部症状,其中部分患者由于各种原因未能及时治疗,病程迁延至亚急性期或慢性期。急性期OME患者,接受鼓膜吹张治疗的有效率为76.9%,而接受鼓膜穿刺治疗的有效率为85.7%,两者比较差异无统计学意义,这可能与OME疾病早期中耳积液较为稀薄且易于经咽鼓管咽口排出有关。考虑急性期OME在病程上与ARI期重叠,除了耳部症状之外合并上呼吸道感染症状,如咽痛、鼻咽部分泌物较多等,该阶段使用波氏球吹张治疗可能导致上呼吸道致病微生物经咽鼓管逆行至中耳腔,从而增加感染性中耳疾病的患病风险,故不推荐急性期OME合并ARI的患者使用波氏球咽鼓管吹张治疗方案。
2016年美国分泌性中耳炎指南更新版指出4岁以下分泌性中耳炎患儿手术治疗首选鼓膜置管[11],关于儿童积液中耳炎管理的国际共识 (ICON)中同样首选置管术[12],亚洲国家中新加坡及日本的分泌性中耳炎对慢性分泌性中耳炎同样选择鼓膜置管术[13-14],我国2021年版《儿童分泌性中耳炎诊断和治疗指南》中明确指出慢性分泌性中耳炎的首选方案为鼓膜切开置管术[2]。本研究中,对于慢性OME组的患者大部分采用鼓膜切开置管术的外科方案,其余病例则采用波氏球咽鼓管吹张治疗联合鼓膜穿刺术的方案,两组的有效率分别为45.8%、87.1%,得出的结论与主流观点一致。鼓膜切开置管术作为一种外科技术,同样存在一定的局限性,部分研究表明鼓膜切开置管术可能引发中耳细菌感染、遗留穿孔、鼓膜钙化及局部菲薄塌陷等问题[15-17],需严格把握手术适应证。
