重症急性胰腺炎患者肠内营养喂养不耐受风险预测模型的构建和验证
2024-01-05臧金凤徐彩凤刘贺冰程兆华
董 雪, 臧金凤, 徐彩凤, 刘贺冰, 程兆华
(1. 长春中医药大学护理学院人文护理教研室,吉林 长春 130117;2. 吉林大学第二医院肝胆胰外科,吉林 长春 130041)
重症急性胰腺炎(severe acute pancreatitis,SAP)又称急性出血坏死性胰腺炎,是由多种病因引起的胰酶异常激活并对胰腺本身及周围组织器官产生消化,从而导致胰腺水肿出血甚至坏死,是临床常见的急腹重症[1-2]。SAP 患者发病期间能量消耗迅速,约30%SAP 患者处于营养不良状态[3],营养物质得不到及时补充会降低免疫力,增加感染的风险,使病情进一步加重[4]。研究[5-6]显示:尽早实施肠内营养是治疗SAP 的重要措施,及时有效的肠内营养可以保护肠黏膜的屏障功能,减少细菌移位,增强患者免疫力,对改善患者预后具有重要意义。但SAP 患者因全身多器官功能受损,尤其在胃肠道损伤严重时,极易导致患者出现呕吐、腹胀和腹泻等肠内喂养不耐受 (feeding intolerance,FI)的表现[7]。一项回顾性研究[8]结果显示:SAP 患者肠内营养FI 百分率高达58.7%,因此肠内营养FI 风险的早期监测、识别和预防极为重要。目前国内外关于SAP 肠内营养FI 的研究主要集中于危险因素的分析和发生FI 后的治疗等方面,尚缺乏专门针对FI 的预测工具。本研究基于肠内营养FI 的危险因素,构建风险预测模型并进行验证,以期尽早预测患者是否发生FI,并做到早预防、早发现和早治疗,为临床医务人员识别高风险SAP 患者提供可靠的筛查工具。
1 资料与方法
1.1 研究对象回顾性收集2015 年1 月—2022 年10 月于长春中医药大学附属医院确诊为SAP 且行肠内营养治疗的住院患者作为研究对象。纳入标准:①符合《中国急性胰腺炎诊断指南(2021)》[9]中SAP 诊断标准的患者;②年龄≥18 岁;③经鼻腔肠管行肠内营养的患者。排除标准:①既往有严重的胃肠道疾病病史;②病历资料收集不全的患者。按照患者就诊时间划分为建模组(2015年1 月—2020 年12 月,n=246)和验证组(2021 年1 月—2022 年10 月,n=92)。
1.2 肠内营养FI 的诊断方法肠内营养FI 的诊断参考欧洲危重病学会肠内营养FI 的诊断标准[10]:①肠内营养过程中出现呕吐或返流、腹胀、腹泻、胃肠道出血、肠鸣音减弱或消失、便秘和胃残留量≥500 mL/24 h 等不适导致肠内营养终止或暂停;②患者行肠内营养72 h 未达到83.68 kJ-1·kg-1·d-1的目标热量;③因其他临床原因导致肠内营养暂停。符合以上3 项中的任意1 项即可诊断为FI。建模组和验证组肠内营养FI 的诊断方法相同。按照是否发生肠内营养FI 将建模组患者分为耐受组(n=143)和非耐受组(n=103)。
1.3 病例资料调查表经过前期文献回顾和课题组会议讨论,自行设计病例资料收集表,包括患者一般资料及临床资料。患者一般资料:性别、年龄和入院时间等;临床资料:病因、血压、血糖(取自入院起,连续7 d 晨测量均值)、是否患有高甘油三酯血症(入院首次测量值)、低蛋白血症(入院首次测量值)、低钾血症(入院首次测量值)、是否使用镇痛镇静剂(使用时长≥24 h)、制酸剂(使用时长≥24 h)、使用抗生素种类、腹内压(实施肠内营养前1 d测量值)、急性生理与慢性健康评估Ⅱ(Acute Physiology and Chronic Healthy EvaluationⅡ,APACHEⅡ)评分、是否行机械通气、是否行血液净化、是否添加微生态制剂和开始肠内营养的时间等。
1.4 资料收集和质量控制方法研究开始前,对课题组3 名成员进行统一培训,2 名研究人员根据自行设计的资料调查表应用医院电子病历系统进行数据收集,双人核对进行数据录入,当出现意见分歧时,则与第3 名研究人员协商解决。
1.5 统计学分析采用SPSS 21.0 统计软件进行统计学分析。患者性别、年龄、高血压、高血糖和高甘油三酯血症等指标均为计数资料,组间比较采用χ2检验,将单因素分析中差异有统计学意义的因素进行多因素分析,采用Logistic 回归分析构建预测模型,采用Hosmer-Lemeshow 检验验证模型的拟合度,以受试者工作特征(receiver operating characteristic, ROC) 曲线下面积(area under curve,AUC)评价模型的区分度。采用模型验证结果的准确率、灵敏度和特异度。以P<0.05 为差异有统计学意义。
2 结 果
2.1 研究对象的一般资料本研究共纳入338 例患者的资料,其中男性190 例(56.21%),女性148 例(43.79%),平均年龄53.5 岁,133 例患者发生肠内营养FI,FI 发生率为39.35%。
2.2 SAP 患者肠内营养FI 单因素分析耐受组和非耐受组SAP 患者中高甘油三酯血症、低蛋白血症、 使用镇痛镇静剂、 腹内压≥12 mmHg、APACHEⅡ评分≥20 分、添加微生态制剂和开始肠内营养时间≥72 h人数所占百分率比较差异有统计学意义(P<0.05)。见表1。

表1 SAP 患者肠内营养FI 的单因素分析Tab.1 Univariate analysis on enteral nutrition FI of SAP patients [n(η/%)]
2.3 SAP 患者肠内营养FI 多因素分析将单因素分析中有统计学意义的自变量进行多因素Logistic回归分析,赋值表见表2,结果显示:高甘油三酯血症(OR=1.962)、低蛋白血症(OR=1.920)、腹内压≥12 mmHg(OR=2.826)、APACHEⅡ评分≥20 分(OR=3.118) 和开始肠内营养的时间≥72 h (OR=2.350) 是SAP 患者发生肠内营养FI的独立危险因素,添加微生态制剂(OR=0.379)是SAP 患者发生肠内营养FI 的保护因素。见表3。得到预测模型公式:Z=-1.206+0.674×高甘油三酯血症人数+0.652× 低蛋白血症人数+1.137×APACHEⅡ评分≥20分人数+1.039×腹内压≥12 mmHg 人数+0.855×开始肠内营养的时间≥72 h 人数-0.971×添加微生态制剂人数。
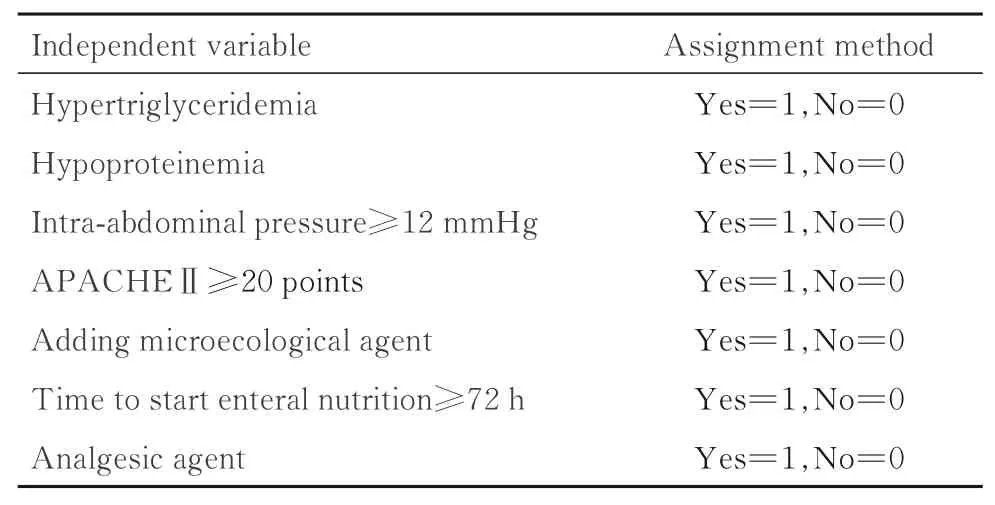
表2 自变量赋值表Tab.2 Assignment table of independent variables
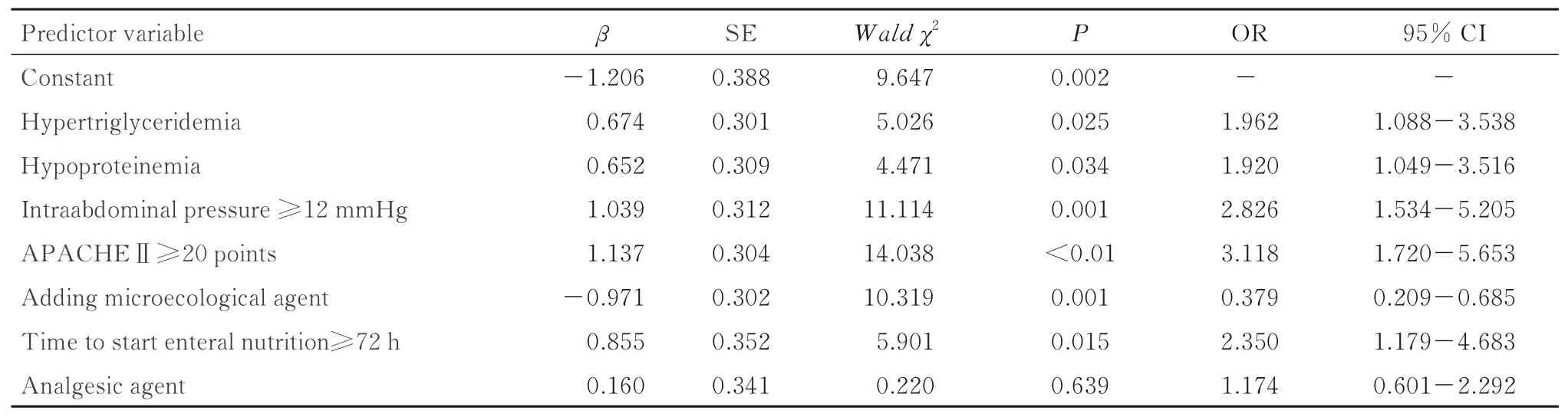
表3 SAP 患者肠内营养FI 的多因素Logistic 回归分析Tab.3 Multivariate Logistic regressive analysis on enteral nutrition FI of SAP patients
2.4 SAP 患者肠内营养FI 风险预测模型的预测效果采用Hosmer-Lemeshow 检验模型的拟合效果,AUC 验证模型的灵敏度和特异度,以约登指数最大值判断模型的最佳临界值。Hosmer-Lemeshow检验结果显示:AUC 为0.793,95%CI:0.735~0.851,P=0.901,约登指数最大值为0.498,最佳临界值为0.499,灵敏度为0.818,特异度为0.680。见图1。
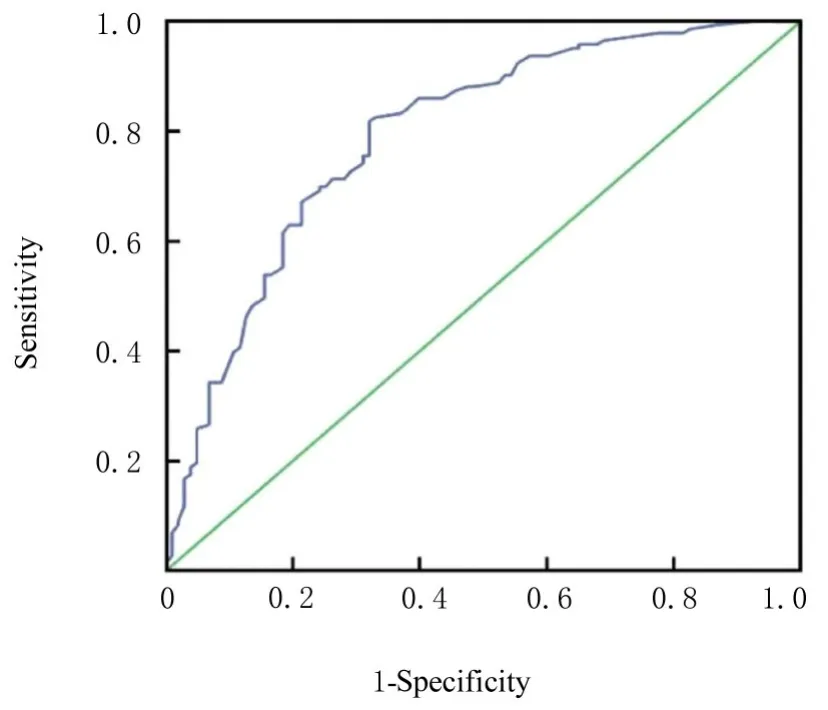
图1 建模组SAP 患者肠内营养FI 风险预测模型的ROC 曲线Fig. 1 ROC curve of risk prediction model of enteral nutrition FI of SAP patients in modeling group
2.5 SAP 患者肠内营养FI 风险预测模型的验证选取2021 年1 月—2022 年10 月的92 例SAP 患者对模型进行外部验证。验证组中SAP 患者实际发生肠内营养FI 30 例,模型预测正确27 例,误判3 例;实际未发生肠内营养FI 62 例,模型预测正确48 例,误判14例。模型准确率为81.52%,验证组AUC 为0.880,95%CI:0.811~0.948,灵敏度为0.774,特异度为0.867。见图2。
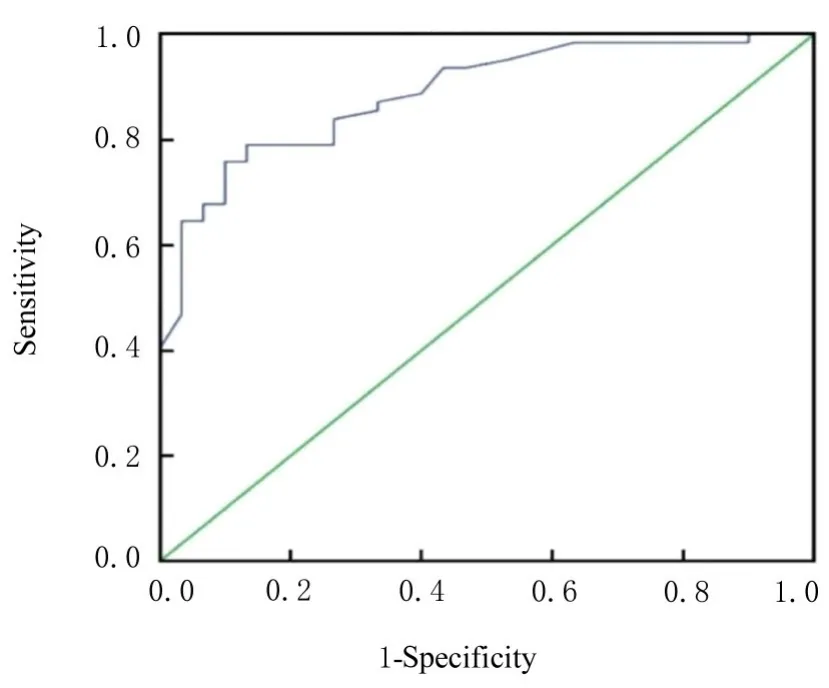
图2 验证组SAP 患者肠内营养FI 风险预测模型的ROC 曲线分析Fig. 2 ROC curve analysis of risk prediction model of enteral nutrition FI of SAP patients in validation group
3 讨 论
肠内营养FI 在SAP 患者中发生率高,提示在FI 发生前进行早期评估和干预具有重要意义。肠内营养FI 的发生易导致SAP 患者发生营养不良,严重影响患者预后及生存质量。既往关于SAP 肠内营养FI 的研究多局限于影响因素[8,11],医护人员更多关注的是出现肠内营养FI 之后如何进行干预。本研究基于SAP 患者肠内营养FI 危险因素构建风险预测模型,可以帮助医护人员转变视角,根据预测模型提早识别出FI 高危患者,准确采取干预措施,最大限度地避免肠内营养FI 的发生,提高SAP 患者肠内营养FI 患者生存质量,且评估方便快捷,适合医护人员临床应用,有助于提高医护工作效率。
高甘油三酯血症和高APACHEⅡ评分是SAP肠内营养FI 的危险因素。本研究结果显示:高甘油三酯血症是SAP 肠内营养FI 的独立危险因素(OR=1.962)。与LI 等[12]研究结果一致。临床研究[13]显示:HTG 水平与急性胰腺炎的严重程度密切相关,患者甘油三酯水平越高,胰腺坏死率和器官衰竭率会越高。高甘油三酯血症导致急性胰腺炎患者的病情向重症化方向发展,胃肠道功能衰竭风险增加,从而加重了肠内营养FI 的风险。因此,临床医护人员应重点关注高甘油三酯血症患者,监测甘油三酯水平,采取措施最大限度地降低甘油三酯水平。APACHEⅡ评分≥20 分是SAP 肠内营养FI 的独立危险因素(OR=3.118),与既往研究[14]结果一致。当患者APACHEⅡ评分≥20 分时,评分越高,发生肠内营养FI的风险越大。APACHEⅡ评分越高,说明患者创伤应激性越强,病情严重程度越高,在机体应激反应下,胃肠道血流减少,肠黏膜损伤,使得FI 发生风险增加。医护人员应持续关注患者APACHEⅡ评分,改善患者机体应激状态,预防肠内营养FI 的发生。
低蛋白血症与高腹内压是SAP 肠内营养FI 的危险因素。本研究结果显示:存在低蛋白血症的SAP 患者发生肠内营养FI 的风险是非低蛋白血症SAP 患者的1.920 倍。当血清白蛋白水平较低时会导致组织胶体渗透压降低,可引起胃肠道黏膜水肿,胃肠道耐受性变差,此时给予肠内营养肠道难以吸收,会导致患者出现腹胀和腹泻等症状。对于此类患者应密切监测白蛋白水平,尽快纠正低蛋白血症。腹内压≥12 mmHg 是SAP 肠内营养FI 的独立危险因素(OR=2.826)。研究[15]显示:胃肠道对腹内压升高反应最早且最敏感,SAP 患者因胰液外渗、腹腔积气和积液而导致腹内压升高,腹内压过高会引起腹腔器官血液灌注不足,减少胃肠道血供[16],肠道蠕动排空能力减弱,导致患者出现腹胀和便秘等不良反应。针对此类患者,医护人员应密切监测腹内压的变化并及时调整肠内营养液的输注速度及输注量,避免腹内压过高而引起肠内营养FI。
开始肠内营养的时间≥72 h 是SAP 肠内营养FI 的危险因素。本研究结果显示:开始肠内营养的时间≥72 h 是SAP肠内营养FI的危险因素(OR=2.350)。SAP 患者早期禁食可减少对胰腺的刺激,使胰腺得到休息,但随着禁食时间延长,肠道缺乏食物刺激,肠黏膜萎缩,屏障功能被破坏,肠道细菌和内毒素移位,引发肠源性感染[17]。研究[18-19]显示:应于72 h 内给予肠内营养,以保护肠道黏膜的完整性,减少全身炎性反应的发生。临床医务人员应根据患者病情,适时给予患者肠内营养,以促进患者康复。
营养液中添加微生态制剂是SAP 肠内营养FI的保护因素。本研究结果显示:营养液中添加微生态制剂是SAP 肠内营养FI 的保护因素(OR=0.379),与陈亭等[20]研究结果一致。近年来,肠内营养液中添加益生菌和可溶性纤维等微生态制剂在改善肠道菌群和促进胃肠动力等方面的作用已得到国内外多项研究[21-22]的证实,微生态制剂能够调节肠道菌群平衡,促进肠道有益菌生长,抑制致病菌繁殖,还可增强肠道蠕动能力,促进胃肠道功能恢复[23-24]。医务人员在对SAP 患者行肠内营养时,可在营养液中适量添加微生态制剂,从而降低感染率,促进肠道屏障功能恢复,增加患者肠道耐受性。
综上所述,肠内营养FI 是SAP 常见的并发症,本研究构建的风险预测模型具有良好的预测效能,可为筛查SAP 肠内营养FI 的高危患者提供筛查工具,为制订个性化、科学的预防及干预策略提供指导。
