持续葡萄糖监测系统联合胰岛素泵对2型糖尿病患者血糖控制的效果观察
2024-01-02房宇
房 宇
(重庆市潼南区人民医院内分泌科,重庆 402660)
糖尿病是临床常见的代谢性疾病,其中2型糖尿病(type 2 diabetes,T2DM)占比超过90%,近年随着人们生活方式转变和老龄化进程加快,T2DM发病率有上升趋势[1]。随着病情进展,T2DM可累及血管、心、脑及肾等重要脏器组织,导致糖尿病视网膜病变、糖尿病肾病及糖尿病足等严重后果[2]。因此,早期控制血糖、抑制病情进展对改善T2DM患者预后至关重要。胰岛素泵可实现对T2DM患者的个体化持续性给药,已在T2DM患者中广泛应用,但调查显示,仍有部分患者血糖水平波动较大,难以达到预期效果[3-4]。持续葡萄糖监测系统(CGMS)可动态监测患者实时血糖水平,可为胰岛素用药剂量的调整提供依据[5]。因此,本研究进一步分析CGMS联合胰岛素泵用于T2DM的疗效,现报道如下。
1 资料与方法
1.1 一般资料 选取2021年1月至2022年1月重庆市潼南区人民医院收治的80例T2DM患者为研究对象,按照随机数字表法分为观察组和对照组,各40例。观察组患者中男性18例,女性22例;年龄32~74岁,平均年龄(50.32±6.28)岁;BMI 18.00~26.50 kg/m2,平均BMI(21.85±2.19)kg/m2;病程1~5年,平均病程(2.56±0.72)年;合并症:高血压16例,冠心病10例,慢性阻塞性肺疾病5例。对照组患者中男性19例,女性21例;年龄30~75岁,平均年龄(48.85±7.60)岁;BMI 18.20~27.00 kg/m2,平均BMI(22.07±1.89)kg/m2;病程1~6年,平均病程(2.63±0.87)年;合并症:高血压15例,冠心病9例,慢性阻塞性肺疾病3例。两组患者一般资料比较,差异无统计学意义(P>0.05),组间具有可比性。本研究经重庆市潼南区人民医院医学伦理委员会批准,患者及其家属均知情并签署知情同意书。纳入标准:①符合《中国2型糖尿病防治指南(2017年版)》[6]中T2DM的诊断标准;②年龄≥18岁;③T2DM病程>6个月。排除标准:①妊娠或哺乳期患者;②合并酮症酸中毒、糖尿病足者;③有精神疾病史者。
1.2 治疗方法 观察组患者在入院确诊后开始行CGMS联合胰岛素泵治疗。先佩戴CGMS仪(深圳硅基传感科技有限公司,国械注准20213070871,型号:GS1)。具体方法:消毒后,以上臂肱二头肌下端外侧为穿刺点,将血糖感应探头垂直刺入皮下组织,取出针芯,固定。每隔5 min记录一次血糖值并储存,利用CGMS相应软件获得血糖图谱。采用血糖检测仪(日本欧姆龙,型号:HE215)记录随机血糖。采用胰岛素泵(郑州瑞宇科技有限公司,国械注准20173141261,型号:PH310)进行胰岛素[Novo Nordisk A/S,注册证号 S20140111,规格:3 mL∶300 U(笔芯)]皮下注射,初始全天剂量=[(随机血糖-14)×18/4]×0.75,以初始全天剂量的50%作为基础用量,剩余50%按4∶3∶3比例分配于三餐前,再根据CGMS图谱和随机血糖水平对胰岛素用量进行调整,连续治疗1周。对照组患者仅采用常规胰岛素泵皮下注射,每日起始剂量=0.44×体质量(kg),以50%为基础用量,其余50%按4∶3∶3比例分配于三餐前,连续治疗1周。
1.3 观察指标 ①比较两组患者血糖指标水平。分别在治疗前后采用血糖试纸(韩国i-SENS. Inc)测定空腹血糖(FPG)和餐后2 h血糖(2 hPG)。采集两组患者清晨空腹肘静脉血3 mL,采用高效液相色谱法检测糖化血红蛋白(HbA1c),试剂盒由ARKRAY Factory, Inc.提供。②比较两组患者治疗结果指标。治疗结果指标包括血糖达标时间、胰岛素用量、血糖波动值及低血糖发生情况。血糖达标:4.0 mmol/L≤FPG≤7.0 mmol/L;5.6 mmol/L≤2 hPG≤10.0 mmol/L;5.6 mmol/L≤睡前血糖≤7.0 mmol/L[7]。血糖波动值[7]=日间血糖峰值-日间血糖谷值,低血糖:FPG≤3.9 mmol/L[7]。低血糖发生率=低血糖发生例数/总例数×100%。③比较两组患者胰岛功能指标。计算稳态模型胰岛β细胞功能指数(HOMA-β)=20×空腹胰岛素/(FPG-3.5)[7]。胰岛素抵抗指数(HOMA-IR)=(空腹胰岛素×FPG)/22.5[7]。
1.4 统计学分析 采用SPSS 18.0统计学软件处理数据。计量资料以()表示,组间比较采用独立样本t检验,组内比较采用配对样本t检验;计数资料以[例(%)]表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者血糖指标水平比较 治疗前,两组患者FPG、2 hPG及HbA1c水平比较,差异无统计学意义(P>0.05);治疗后,两组患者FPG、2 hPG及HbA1c水平低于治疗前,差异有统计学意义(P<0.05),但两组间比较,差异无统计学意义(P>0.05),见表1。
表1 两组患者血糖指标水平比较()
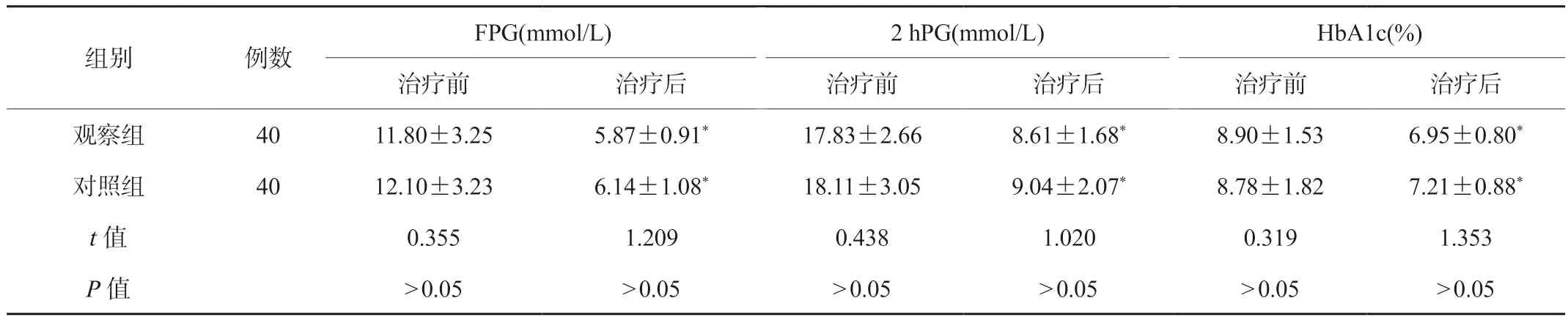
表1 两组患者血糖指标水平比较()
注:与同组治疗前比较,*P<0.05。FPG:空腹血糖;2 hPG:餐后2 h血糖;HbA1c:糖化血红蛋白。
FPG(mmol/L)2 hPG(mmol/L)HbA1c(%)治疗前治疗后治疗前治疗后治疗前治疗后观察组4011.80±3.255.87±0.91*17.83±2.668.61±1.68*8.90±1.536.95±0.80*对照组4012.10±3.236.14±1.08*18.11±3.059.04±2.07*8.78±1.827.21±0.88*t值0.3551.2090.4381.0200.3191.353 P值>0.05>0.05>0.05>0.05>0.05>0.05组别例数
2.2 两组患者治疗结果指标比较 观察组患者血糖达标时间短于对照组,胰岛素用量、血糖波动值小于对照组,差异有统计学意义(P<0.05);两组患者低血糖发生率比较,差异无统计学意义(P>0.05),见表2。
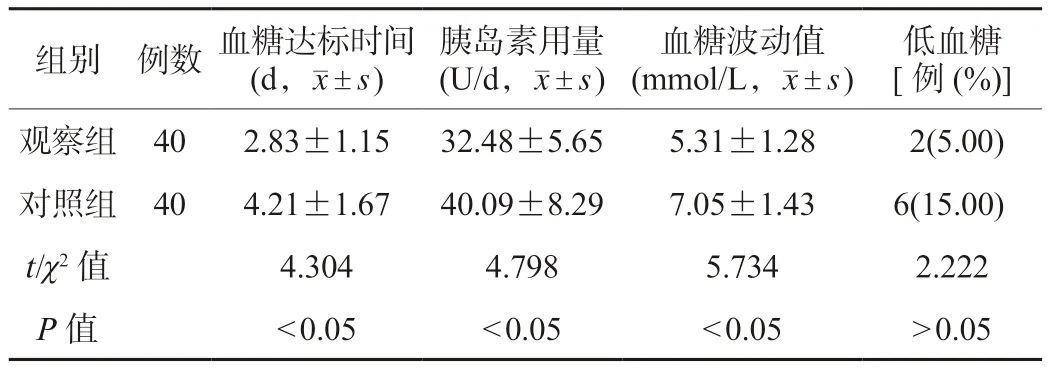
表2 两组患者治疗结果指标比较
2.3 两组患者胰岛功能指标比较 治疗前,两组患者HOMA-β、HOMA-IR水平比较,差异无统计学意义(P>0.05);治疗后,两组患者HOMA-β水平高于治疗前,且观察组高于对照组,差异有统计学意义(P<0.05);治疗后,两组患者HOMA-IR水平低于治疗前,但两组患者HOMA-IR水平比较,差异无统计学意义(P>0.05),见表3。
表3 两组患者胰岛功能指标比较()
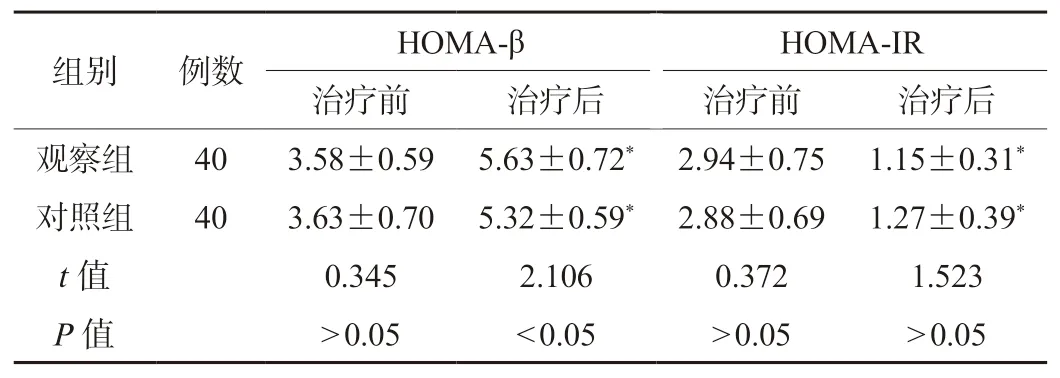
表3 两组患者胰岛功能指标比较()
注:与同组治疗前比较,*P<0.05。HOMA-β:稳态模型胰岛β细胞功能指数;HOMA-IR:胰岛素抵抗指数。
组别例数HOMA-β HOMA-IR治疗前治疗后治疗前治疗后观察组403.58±0.595.63±0.72*2.94±0.751.15±0.31*对照组403.63±0.705.32±0.59*2.88±0.691.27±0.39*t值0.3452.1060.3721.523 P值>0.05<0.05>0.05>0.05
3 讨论
胰岛素泵可模拟人体胰岛素分泌方式,可24 h持续注入门冬胰岛素,以维持机体需求[8]。胰岛素泵皮下注射的应用可实现胰岛素使用剂量的个体化调节,魏志勇等[9]的报道也显示,胰岛素泵的应用较持续静脉滴注更有助于控制餐后血糖,降低糖尿病酮症酸中毒的风险。因而,胰岛素泵在T2DM中广泛应用[10-11]。但随着研究深入,因胰岛素泵使用所致的低血糖情况受到临床关注,该情况的出现可导致患者血糖波动,进而激活蛋白激酶C-β,促进氧自由基的合成,成为微血管病变的诱因[12]。因此,如何优化胰岛素泵治疗方案成为研究热点。
CGMS为24 h动态性血糖监测系统,可不受时间、地点限制,为糖尿病患者提供准确的血糖数值及血糖波动情况。CGMS可以提供更为全面、详细的血糖波动图谱,弥补全天候间歇性血糖监测的不足之处,并且准确性较高,可以更好地反映T2DM患者的血糖波动情况,可为临床治疗方案的调整提供更为可靠的支持数据,优化血糖控制效果[13]。本研究结果显示,治疗后两组患者FPG、2 hPG及HbA1c水平低于治疗前,但两组患者FPG、2 hPG及HbA1c水平比较,差异无统计学意义,且观察组患者血糖达标时间短于对照组,胰岛素用量少于对照组,血糖波动值小于对照组,这提示CGMS的应用可改善血糖控制效果。原因为CGMS利用感应器每5 min记录一次血糖值并储存,再利用分析软件获得血糖图谱,全面反映血糖变化趋势,从而了解患者的血糖控制效果和糖耐量水平,为临床干预提供依据,尽快达到血糖控制效果[14]。CGMS利用信息提取器和分析软件实现对胰岛素输注剂量、输注速度进行精准控制,从而更好地模拟生理性胰岛素分泌方式,弥补了常规胰岛素泵剂量调整的滞后性[15]。另外,CGMS提供的图谱可评估患者血糖变化规律,使血糖调整和非治疗方案的制订更具针对性,及时调整胰岛素剂量,CGMS联合胰岛素泵可指导医师依据血糖水平波动规律对相应时段的胰岛素基础率上进行精准调整,可以更好控制血糖,减少血糖波动范围,防止低血糖的发生[16-17]。
本研究结果还显示,观察组患者治疗后HOMA-β水平高于对照组和治疗前,提示CGMS的应用有助于改善胰岛功能。分析原因,CGMS可获得T2DM患者血糖波动的时间、强度、时间及频率,归纳其血糖波动规律,并在最短时间内使血糖水平达标,有利于减少因血糖水平持续过高对胰岛β细胞的损伤,阻止胰岛β细胞功能衰退,保护胰岛β细胞。另外,而两组患者低血糖发生率比较,差异无统计学意义,可能与本研究样本量较小有关。
综上所述,T2DM患者应用胰岛素泵治疗时联合CGMS动态监测血糖,有助于保护胰岛功能,同时还能够促使血糖水平尽快达标,减少胰岛素用量。
