C型骨盆骨折患者内固定术后下肢深静脉血栓形成危险因素分析及相关列线图模型的构建*
2023-12-26罗雪峰易知非谢增如
罗雪峰,易知非,谢增如
(新疆医科大学第一附属医院创伤骨科,乌鲁木齐 830000)
内固定术是目前治疗骨盆骨折的有效方法,可促进患者早期运动功能恢复和缩短卧床时间[1]。但由于骨盆骨折患者长期制动,同时手术作为有创操作,可造成机体血管和组织损伤,使凝血和纤溶系统亢进,导致患者长期处于应激高凝状态,引起机体血循环淤塞,增加下肢静脉血管负担,从而加速血栓生成,因此下肢深静脉血栓(DVT)形成已成为骨盆骨折术后常见的并发症[2-3]。相关文献报道,骨盆骨折患者术后早期 DVT发生率可高达12%~40%[4-5],并且Tile分型C型骨盆骨折是骨盆骨折中最严重的类型,此类骨折通常伴有极为严重的血管和软组织损伤,因此其术后早期DVT的发生率更高。DVT一旦发生,前期血栓脱落可能导致肺动脉栓塞和低血压休克,极大地增加了C型骨盆骨折患者围术期风险,也严重威胁着患者的生命安全[6-7]。因此骨盆骨折内固定术后 DVT 的早期诊断和预防成为临床关注的热点。但静脉造影的有创性、多普勒超声的滞后性及血浆 D-二聚体检测的低特异性,均为 C型骨盆骨折内固定术后DVT早期诊断带来了一定的难度,容易延误诊断和治疗。目前DVT 形成与血清炎症因子表达水平的关系逐渐成为研究的热点,但多见于对术后炎症因子的探讨,涉及术前炎症因子与术后DVT关系的研究极少。本研究通过检测C型骨盆骨折患者术前血清炎症因子的表达水平,探讨其对C型骨盆骨折患者术后DVT形成的预测价值,并建立相关列线图模型,为临床精准评估C型骨盆骨折患者术后发生DVT风险及指导围术期治疗提供理论依据。
1 资料与方法
1.1 一般资料
纳入2018年1月至2022年1月就诊于本院骨科中心的217例C型骨盆骨折患者作为研究对象,均接受内固定手术治疗,根据术后是否形成DVT分为DVT组和非DVT(N-DVT)组,纳入标准:所有患者均经临床和影像学确诊为C型骨盆骨折,自愿加入本研究并签署知情同意书;排除标准:合并有休克、全身严重多发伤、颅脑损伤、意识不清或表达障碍的患者;伴有其他部位的骨折;严重心肺肝肾疾病患者;长期应用激素或抗凝药物的患者;病理性骨折、恶性肿瘤合并脂肪栓塞的患者;经术前影像学检查确诊有DVT形成的患者。
1.2 方法
1.2.1临床资料收集
收集患者入院一般临床资料如:年龄、性别、合并症(糖尿病、高血压)、BMI、烟酒史、受伤至手术时间、合并伤、牵引制动、手术时间、术中出血量及卧床时间。
1.2.2术前炎症因子检测
所有患者均在术前清晨空腹状态下抽取静脉血 5 mL,3 000 r/min 离心 10 min,取上清液于-80 ℃下保存。采用KX-21N全自动血液细胞分析仪检测患者中性粒细胞计数、淋巴细胞计数及血小板计数,并计算中性粒细胞与淋巴细胞比值(NLR)及血小板与淋巴细胞比值(PLR);采用免疫比浊法检测患者C反应蛋白(CRP)和D-二聚体表达水平;采用双抗体夹心酶联免疫吸附试验(ELISA)法检测患者白细胞介素(IL)-6、IL-8、IL-1β、IL-2、单核细胞黏附分子-1(ICAM-1)及肿瘤坏死因子-α(TNF-α)表达水平,仪器均选择迈瑞BS-800 进行,相关试剂购自上海华大科技有限公司。
1.2.3术后DVT检测
分别于术后1、3、5、7、10、14 d,采用床旁彩色多普勒超声探测仪检查患者双侧腓肠肌肌间静脉、胫后静脉、腘静脉、股深及浅静脉、髂静脉,观察血管内有无血栓形成,以评估患者术后 14 d内DVT的发生情况。
1.3 统计学处理
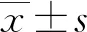
2 结 果
2.1 2组患者一般临床资料比较
研究共纳入217例C型骨盆骨折患者,均接受内固定手术治疗,年龄38~64岁,平均(48.7±8.2)岁,其中男136例(62.7%),女81例(37.3%),平均BMI(23.1±2.2)kg/m2;DVT组30例(13.8%),N-DVT组187例(86.2%)。2组患者年龄、糖尿病、牵引制动、手术时间、术中出血量及卧床时间比较差异有统计学意义(P<0.05),而2组患者性别、高血压、BMI、烟酒史、受伤距离手术时间及合并伤比较差异无统计学意义(P>0.05),见表1。
2.2 2组患者术前血清炎症因子及D-二聚体表达水平比较
DVT组患者术前血清PLR、TNF-α、IL-1β及ICAM-1表达水平明显高于N-DVT组患者(P<0.05),而2组患者NLR、CRP、IL-2、IL-6、IL-8及D-二聚体比较差异无统计学意义(P>0.05),见表2。
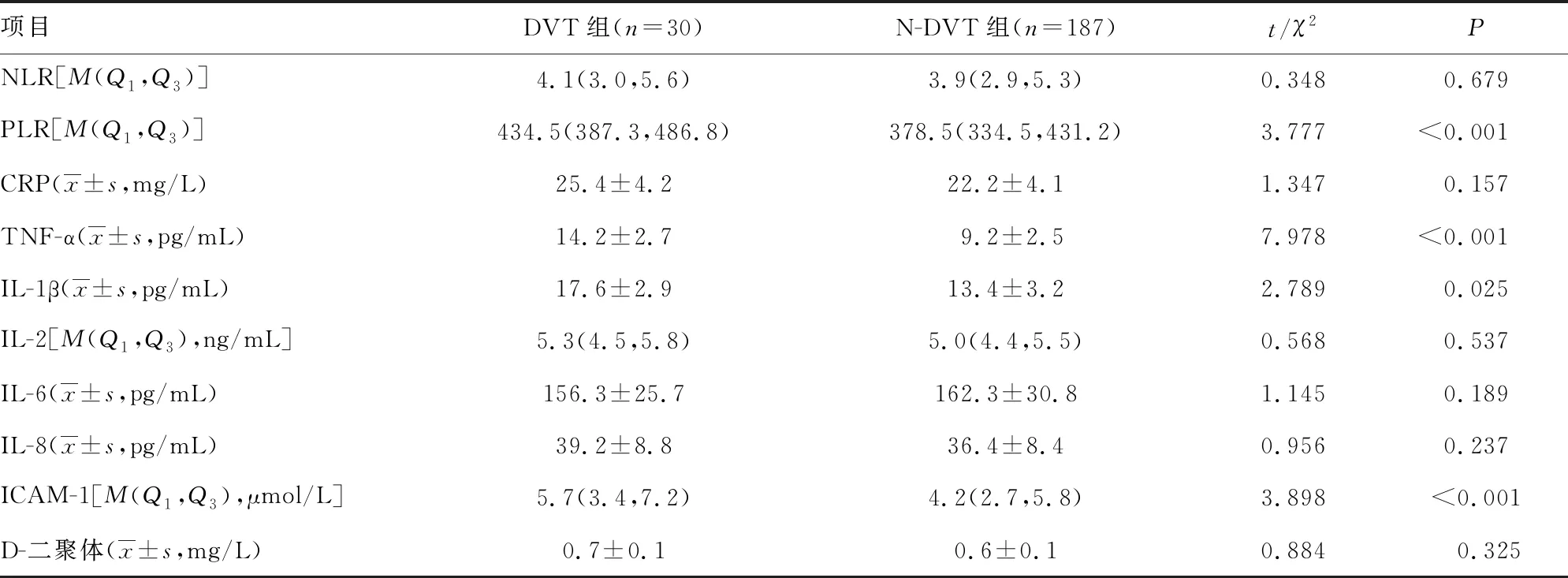
表2 2组患者术前血清炎症因子及D-二聚体表达水平比较
2.3 多因素logistic回归分析
以术后是否发生DVT为因变量,以单因素分析中差异有统计学意义的指标:年龄(≥60岁=1,<60岁=0)、糖尿病(是=1,否=0)、牵引制动(是=1,否=0)、手术时间(实际值)、术中出血量(实际值)、卧床时间(≥14 d=1,<14 d=0)、PLR(实际值)、TNF-α(实际值)、ICAM-1(实际值)及IL-1β(实际值)为自变量代入多因素logistic回归模型。最后的结果显示,年龄、糖尿病、TNF-α、牵引制动及卧床时间为影响C型骨盆骨折患者内固定术后DVT形成的独立预测因素(P<0.05),其中术前TNF-α每增加1 pg/mL,C型骨盆骨折患者内固定术后DVT形成的风险增加60.2%(OR=4.963;95%CI:2.258~10.908,P=0.004),见表3。
2.4 列线图模型的构建
基于多因素分析结果获得的5个独立预测因素:年龄、糖尿病、TNF-α、牵引制动及卧床时间,构建预测C型骨盆骨折患者内固定术后DVT形成的列线图模型:P=1/(1+e-X)。P 代表C型骨盆骨折患者内固定术后DVT形成的概率值,数值越接近1,术后DVT形成的概率越大,e为自然常数,X可通过下列公式计算得出:X=0.965×年龄(≥60岁=1,<60岁=0)+0.759×糖尿病(是=1,否=0)+0.663×牵引制动(是=1,否=0)+1.602×TNF-α(pg/mL)+1.674×卧床时间(≥14 d=1,<14 d=0)-0.934,见图1。
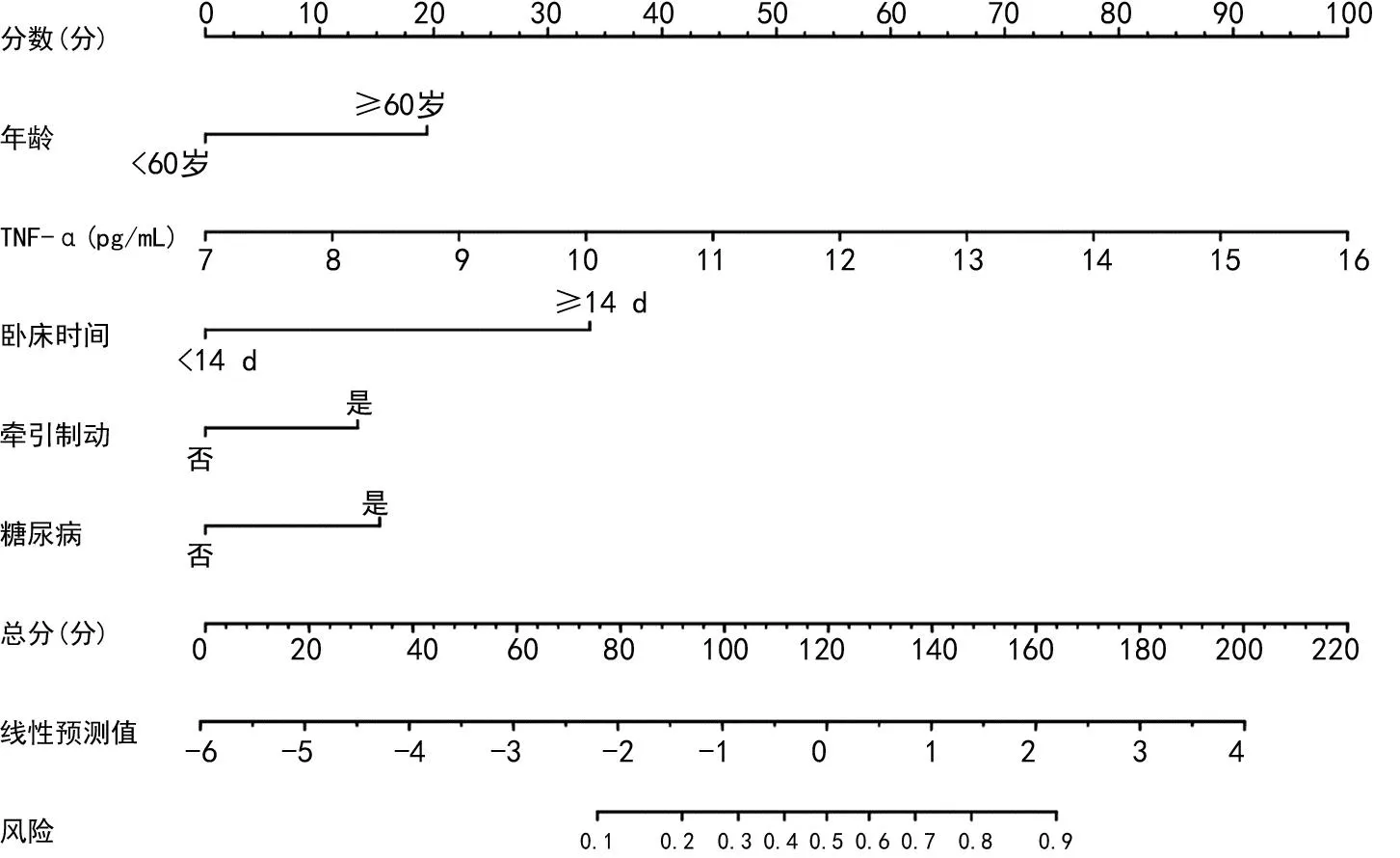
图1 预测C型骨盆骨折患者内固定术后DVT形成的列线图模型
2.5 列线图模型的内部验证
Bootstrap自抽样法对样本重复抽样1 000次,得到列线图模型的区分度评价指标C指数(C-Index)为0.834(95%CI:0.812~0.924);拟合优度(H-L)检验结果显示:C型骨盆骨折患者内固定术后DVT形成概率的预测值与实际观测值符合度良好(P>0.05),见图2。
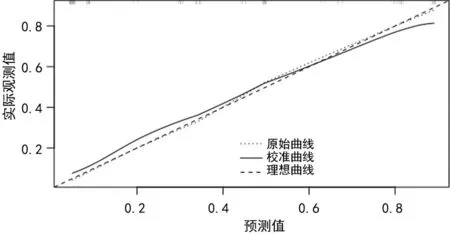
图2 列线图模型的校准曲线验证图
2.6 ROC分析
年龄、糖尿病、TNF-α、牵引制动、卧床时间及联合预测模型预测C型骨盆骨折患者内固定术后DVT形成的ROC曲线下面积(AUC)分别为0.756[(0.712,0.834)]、0.743[(0.709,0.816)]、0.887[(0.835,0.935)]、0.732[(0.702,0.811)]、0.829[(0.784,0.896)]及0.937[(0.887,0.976)],TNF-α的最佳诊断截点为12.7 pg/mL,见图3。
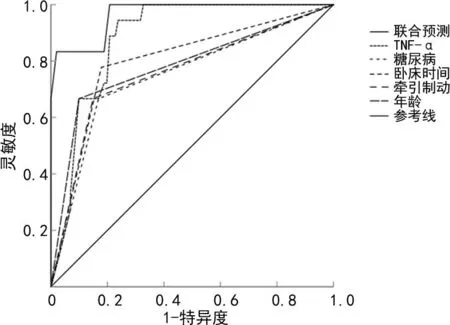
图3 预测C型骨盆骨折患者内固定术后DVT形成的列线图模型的ROC曲线
2.7 决策曲线分析
在大多数合理阈值概率范围内,年龄、糖尿病、TNF-α、牵引制动、卧床时间及联合预测模型预测C型骨盆骨折患者内固定术后DVT形成均具有良好的净收益率,并且联合预测的净收益率高于单一指标,见图4。
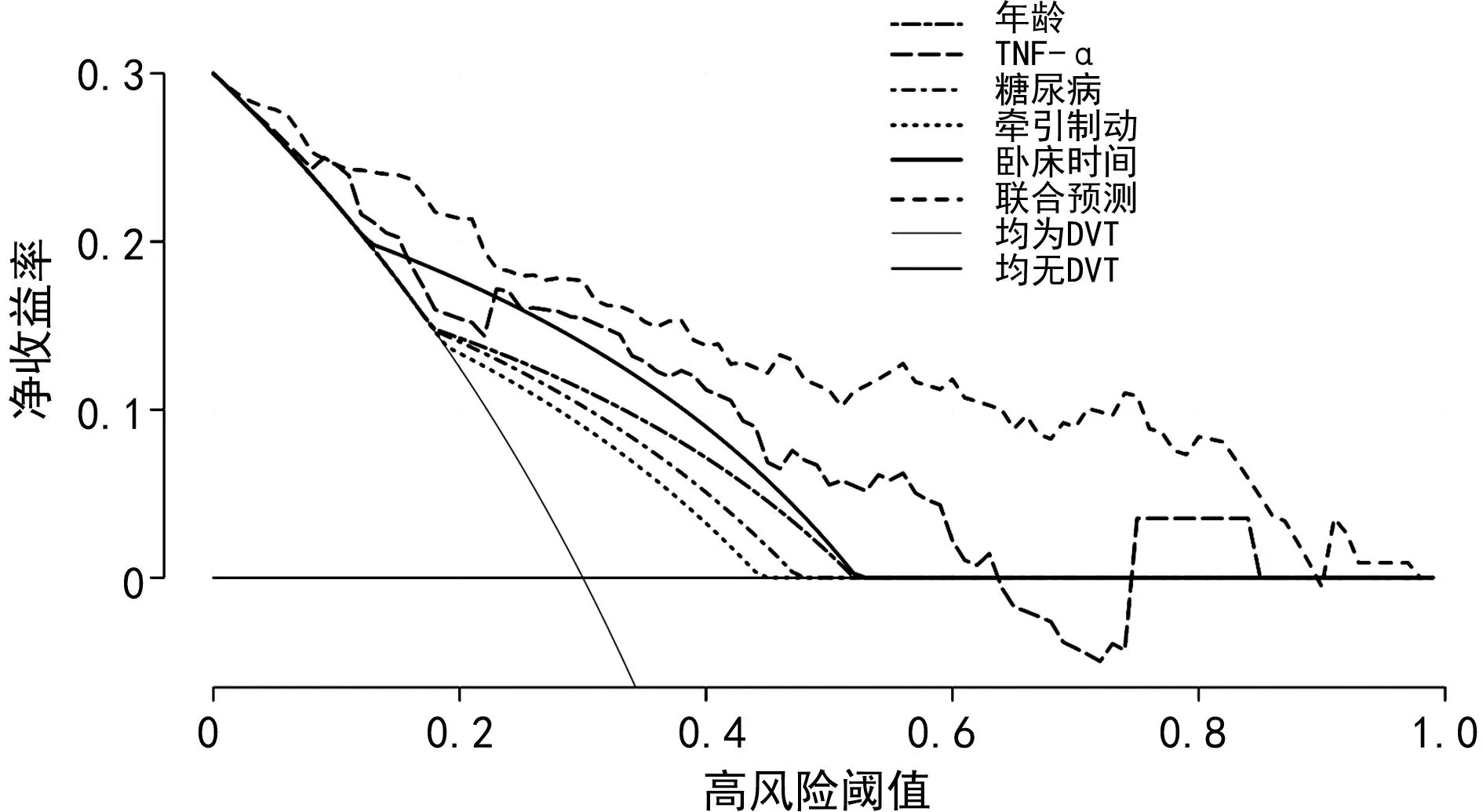
图4 预测C型骨盆骨折患者内固定术后DVT形成的决策曲线
3 讨 论
目前研究发现,高龄、C型骨盆骨折、糖尿病、内固定手术引起的血管内皮损伤、术后应激高凝状态、术后制动均为影响骨盆骨折患者术后发生DVT的危险因素[8-10],而本研究多因素分析发现,年龄、糖尿病、牵引制动及卧床时间为影响C型骨盆骨折患者内固定术后DVT形成的独立预测因素。这提示临床医师应将年龄≥60岁的C型骨盆骨折患者列为内固定术后发生 DVT 的高危人群,严密观察其病情变化,以获取宝贵的预防、治疗时间,降低内固定术后DVT 发生率,改善患者预后。本研究还发现,相较于一般患者,合并糖尿病、牵引制动的患者内固定术后DVT 的发病风险分别增加了1.136倍和0.941倍。另外,本研究发现,DTV 组卧床时间≥14 d患者所占比例明显高于N-DVT组,其可能原因考虑:长期卧床不利于下肢深静脉血液的循环,长时间的静脉血循环受阻及血管压迫,可能对患者血流动力学造成较大影响,易导致血管内皮损伤,使机体处于应激高凝状态,加速DVT的形成。
除此之外,本研究还发现术前TNF-α对此类患者术后DVT的形成也具有一定的预测价值,术前TNF-α每增加1 pg/mL,此类患者术后DVT形成的风险增加60.2%。TNF-α作为机体重要的炎性细胞因子,主要由单核巨噬细胞活化后产生,目前被广泛应用于许多炎症的诊断及恶性肿瘤的预后评估[11]。当机体遭受感染、创伤时,血清中TNF-α大量表达和释放,TNF-α表达水平升高可通过细胞因子网络系统诱发全身炎症反应,诱导炎症细胞浸润、黏附、聚集、迁移、活化,导致机体血流动力学改变,炎症反应加重及微血管损伤,引起大量正常细胞凋亡和坏死,促进新生血管和血栓形成[12];此外,TNF-α表达水平升高还可使血管内皮细胞受损,诱导血管内皮细胞产生血小板活化因子,抑制抗凝血酶活化,从而促进DVT形成[13]。张园园等[14]的研究通过对全膝关节置换术患者血清炎症因子水平进行动态监测发现,相较于术后无DVT形成患者,术后DVT形成患者血清TNF-α、ICAM-1、IL-1β、IL-6表达水平明显升高,并且经抗凝治疗后以上血清炎症因子水平均明显下降,由此得出结论:炎症因子在DVT形成过程中发挥至关重要的作用。MENG等[15]的动物模型实验发现,在DVT形成的急性期,大鼠血清TNF-α表达水平明显升高,可促进内皮细胞的血管性血友病因子(vWF)和血管内皮黏附因子1(VCAM-1)表达水平上调,促进血小板黏附于血管内皮细胞,导致血栓在局部形成,并促进血栓黏附,进一步加重静脉血管管壁的炎症反应,损伤内皮细胞的正常功能和促进DVT的发生、发展。而本研究结果提示,术前血清TNF-α表达水平越高,此类患者内固定术后DVT形成的风险越高。其可能原因为:骨盆骨折患者在遭受创伤后,可导致血清中TNF-α大量表达和释放,术前血清TNF-α表达水平越高的患者,其全身炎症反应越重,血管内皮细胞损伤越严重,加之内固定手术相关损伤,进一步加重机体炎症损伤,促进vWF和VCAM-1大量表达和释放,从而促进术后DVT形成。而本研究结果显示,术前ICAM-1、IL-1β、IL-6、IL-8等炎症因子对此类患者内固定术后DVT形成均无预测价值,其可能原因与本研究样本量较小有关。
目前C型骨盆骨折内固定术围术期 DVT的预防已成为临床关注的热点问题,常用的预防措施主要是术后采用以下肢为主的被动运动和机械按压为代表的物理预防和以低分子肝素为代表的药物预防。本研究基于年龄、糖尿病、TNF-α、牵引制动及卧床时间构建了用于预测C型骨折患者内固定术后DVT形成的列线图模型,经证实,该模型具有较高的准确度、预测效能及净收益率,有助于临床医师早期识别内固定术后DVT形成的高危患者,并根据不同危险分层制订与患者个体化相适宜的干预措施;针对内固定术后DVT形成的高危患者,应于术后 4~12 h给予皮下注射低分子肝素,以降低患者血浆D-二聚体水平,预防患者术后DVT形成。另外,在病情允许的情况下应指导患者术后尽早进行下肢功能训练,以利于下肢血液循环及功能恢复。
综上所述,基于年龄、糖尿病、TNF-α、牵引制动及卧床时间构建的列线图模型预测C型骨盆骨折患者内固定术后DVT形成具有较高的价值和净收益率,为C型骨盆骨折患者内固定术后DVT更早期的预防、诊断及指导围术期治疗提供理论依据。
