腹部超声联合直肠超声诊断青春期女性附件扭转的价值研究
2023-12-20商丽娜狄敏王璐
商丽娜 狄敏 王璐
郑州大学第一附属医院超声科 郑州 450052
附件扭转是妇科临床常见的急腹症之一,常见临床表现为突发局限性下腹痛,伴或不伴恶心、呕吐。附件扭转一旦延误诊断,可能导致女性生殖及内分泌功能受损[1-2],甚者危及患者生命安全[3]。腹部超声(TAUS)的分辨率较高,能清楚显示病灶部位、大小等状况,还能呈现出血流动力学信息,但其在检查过程中需保证膀胱充盈,且极易受到子宫、肠道气体等因素的干扰,降低诊断准确性[4]。亦有报道对于无性生活史的女性患者,经直肠超声(TRUS)检查扫描部位较经腹部超声更为贴近,故可在避免肠内容物、肠道气体干扰等前提下结果等同于经阴道超声检查[5]。可清晰显示病变部位的信息,亦能逐层显示尿道、直肠壁等状况,便于确定疾病类型。本研究选取于我院拟诊为青春期女性附件扭转的78例患者,以手术探查和病理检查为“金标准”,评价TAUS、TRUS及两者联合的诊断价值。
1 资料与方法
1.1一般资料回顾性分析2021-01—2022-10于我院拟诊为青春期女性附件扭转并接受手术治疗的78例患者的临床资料。全部患者术前均行TAUS、TRUS检查,并经手术探查和病理检查确诊。年龄(14.52±1.45)岁(范围:10~18岁),BMI(21.04±1.12)kg/m2(范围:17.1~25.2 kg/m2),发病至就诊时间为(22.47±2.25)h(范围:1~44 h)。
1.2方法应用德国西门子提供的G60S彩色多普勒超声诊断仪器。TAUS:患者充盈膀胱、取仰卧体位。探头频率为3.3~5.0 MHz。观察子宫及附件肿物状况,仔细观察扭转的蒂部和血管状态。实时收集图像并进行准确记录。TRUS:患者排空尿液,使膀胱空虚,取截石体位。探头频率为5.5~7.5 MHz,使用避孕套将探头套住,表面涂抹耦合剂,缓慢将探头插入患者的直肠后,将探头的方向先朝向脐部,随后依据直肠的生理弯曲特征朝向患者头部缓慢深入,并逐渐向背侧偏移。检查时需注意动作轻柔,实施多方位、多切面检查,确定肿块位置、形态、大小、内部回声,以及子宫卵巢的关系。详细观察扭转的蒂部及扭转周数,明确蒂部与子宫和卵巢的关系。查看卵巢及包块的血流状况。由两名超声医生在双盲状况下判断检查结果,诊断结果不一时,需由第三名资深超声医生独立诊断作为诊断结果。
1.3附件扭转声像图特征[6]下腹部囊性或囊实性肿物,边界清晰,形态规则。于肿物(卵巢)一侧沿其长轴横向动态扫查呈“旋涡征”(扭转的蒂部)。卵巢增大,外围可见多个小卵泡回声。联合扫查显示肿物(卵巢)或蒂部无血流信号。其旁探及的蒂部扭转形成的包块为不均质回声。
1.4观察指标(1)术前TAUS、TRUS,以及两者联合的诊断结果。(2)手术探查和病理检查结果。(3)以病理结果为“金标准”,分析TAUS、TRUS及两者联合检查诊断的灵敏度、特异度、准确度、误诊率及漏诊率。(4)统计TAUS、TRUS及两者联合检查的阳性预测值、阴性预测值。

2 结果
2.1诊断结果本组78例患者中,经手术探查和病理检查确诊附件扭转(阳性)51例,非附件扭转(阴性)27例;TAUS检查确诊阳性41例,阴性14例;TRUS检查确诊阳性42例,阴性19例;两者联合检查确诊阳性49例,阴性26例。见表1。

表1 诊断结果
2.2诊断效能联合检查诊断的灵敏度、特异度、准确度均高于TAUS检查和TRUS检查,且误诊率均低于TAUS检查和TRUS检查,差异均有统计学意义(P<0.05)。见表2。

表2 诊断效能 [%(例)]
2.3预测值联合检查诊断的阳性预测值、阴性预测值均高于TAUS和TRUS检查,差异有统计学意义(P<0.05)。见表3。
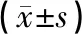
表3 预测值
3 讨论
附件扭转是指卵巢、输卵管伴随周围血管全部或部分扭转,导致流向附件血流受阻的疾病,青春期相对更为多见。附件扭转的发病原因较复杂,多与良性功能性卵巢囊肿、良性畸胎瘤、先天性卵巢韧带过长、骨盆韧带松弛等因素密切相关[7-8]。附件扭转可导致静脉回流受阻,引发卵巢输卵管淤血水肿,使其体积增大。治疗不及时,会阻断动脉血供,造成附件缺血坏死,内分泌功能受损等,对患者卵巢和生育能力等造成严重影响[9]。
附件扭转等妇产科急腹症发病原因复杂,给临床诊断带来一定难度[10]。CT及MRI虽能有效评估附件扭转状况,但特异性及敏感度均较低;术后病理检查虽是诊断附件扭转的“金标准”,但其需通过手术探查、取材,损伤较大,作为诊断手段,患者接受度不高。因此,选取一种安全、有效的诊断方式,对提高诊断的准确性具有重要意义。
TAUS是利用3.3~5.0 MHz的超声探头对病变进行扫查和图像化处理,检查范围较大、灵活性较强,可完整反映病变部位各层组织的结构,并可通过调整探头显示病变的形态、大小、实质回声等情况。依据这些图像特征,还能多角度、多方向显示病变的全貌、血流状态及速度,获取丰富的检测信息。但TAUS的分辨率较低,极易受到多种外在因素的干扰,而影响病变回声特点及扭转蒂部的微小结构显示。需辅以其他诊断方式,以保证诊断的准确性。TRUS是将5.5~7.5 MHz的探头放置在直肠内实施超声检查。其分辨率较高,又靠近病变部位,可避免肠内容物和气体的影响,清楚显示病变的形状、内部结构、血流状况及其与邻近组织的关系;亦可逐层获取清晰图像,便于医生观察靠近盆腔偏后方的扭转蒂部及其微小结构,获取卵巢的经线、卵泡的数量和大小;而且对低速的血流敏感度较高,能弥补TAUS检查的劣势。其主要不足是无法显示位置较高和体积较大的病变[11]。二者联合进行检查诊断,能够优势互补,从而更好地提升诊断准确性[12]。
本研究对拟诊为青春期女性附件扭转患者采取TAUS联合TRUS检查,并以手术和病理结果为“金标准”,探讨了TAUS联合TRUS检查的诊断价值。结果显示,联合检查诊断的灵敏度、特异度、准确度均高于TAUS检查和TRUS检查,误诊率均低于TAUS和TRUS检查,阳性预测值、阴性预测值均高于TAUS和TRUS检查,差异均有统计学意义。充分表明了TAUS联合TRUS检查用于青春期女性附件扭转患者的临床价值。
