附睾睾丸结核并双侧肾上腺结核1例报告并文献复习
2023-12-20吴籽欣魏晓松刘译阳宋东奎
吴籽欣 魏晓松 刘译阳 宋东奎△
郑州大学第一附属医院 1)泌尿外科;2)放射科 郑州 450052
1 病例资料
患者,男,30岁。以“左侧阴囊肿痛伴体质量下降1月”为主诉入院。查体:左侧附睾肿大,约3.0 cm×3.0 cm×2.0 cm,质稍硬,活动度一般,与邻近组织粘连。双侧腹股沟区触及肿大淋巴结数枚。双肾区及输尿管走形区无压痛。阴囊无红肿、无明显触痛。右侧睾丸及附睾正常。尿道外口无红肿及异常分泌物。血红蛋白及血小板计数下降,单核细胞绝对值增高(0.66×109/L),红细胞沉降率正常,甲胎蛋白(AFP)及人绒毛膜促性腺激素(HCG)正常,结核分枝杆菌感染T细胞检测(T-SPOT)阳性。腹盆腔CT示:左侧附睾较对侧肿大,密度不均匀,大小约23.4 mm×22.4 mm, 边界尚清,病灶呈不均匀强化,中央见低密度区坏死。左侧睾丸较对侧缩小。双侧肾上腺区见片状混杂密度影,病灶边缘强化,中央见未强化低密度坏死区。腹膜后见多发稍大淋巴结影。诊断意见:左侧附睾恶性肿瘤伴双侧肾上腺及腹部淋巴结转移可能(图1)。胸部X线检查:左肺体积缩小,外侧胸膜见条状钙化影,肋膈角变钝(图2.A)。胸部CT检查结果提示:结核性胸膜炎,肺实质内无活动性病灶(图2.B-C)。
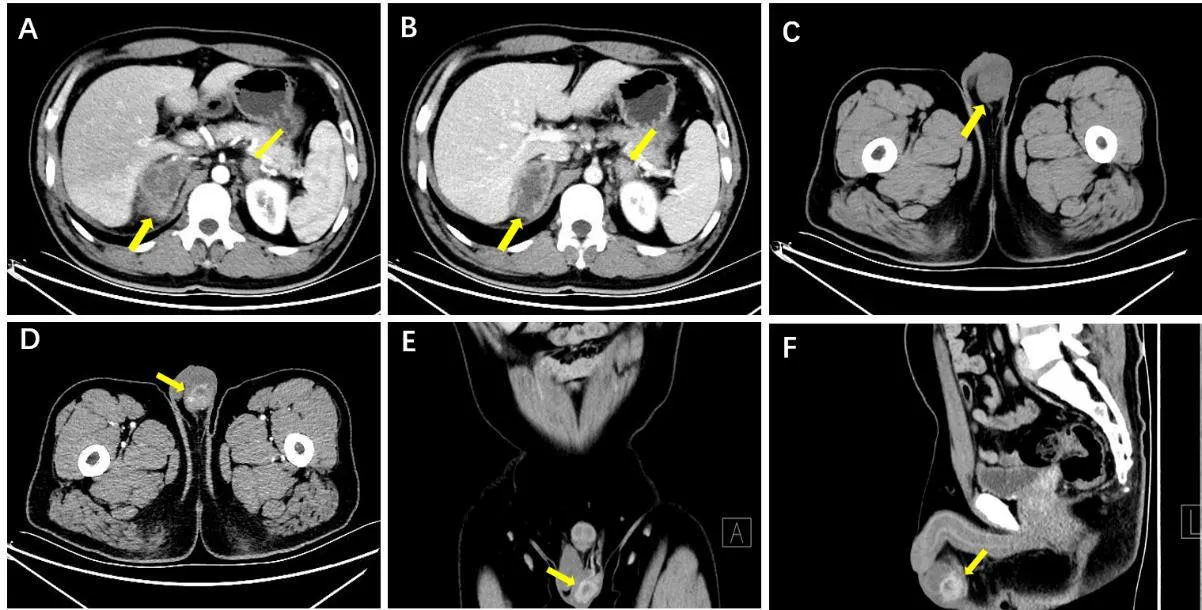
注:A-B.术前腹部CT增强扫描示双侧肾上腺弥漫性肿大,环状及分隔样强化,病灶中央见未强化低密度区;C.术前盆腔CT平扫示左侧附睾增大,大小约23.4mm×22.4mm;D-F.术前CT增强扫描示左侧附睾呈环状及结节状强化,中央见未强化低密度区

注:A.左肺体积缩小,肋膈角消失,外侧胸膜见条状致密影;B-C.左侧胸膜腔见积液影,胸膜见连续性钙化影,肺实质内无活动性病灶;D-E.右侧肾上腺穿刺术后病理检查结果:炎性肉芽肿伴坏死,抗酸染色阳性(HE染色,×100);F.患者左侧附睾切除术后病理检查结果:炎性肉芽肿伴坏死,抗酸染色弱阳性(HE染色,×200)
全麻下行左侧睾丸、附睾探查术,术中见左侧睾丸、附睾肿物,直径约3.0 cm。附睾质硬,睾丸附睾界限不清,有粘连。睾丸组织破坏,有脓肿形成。行左侧附睾、睾丸切除术。术后病理学检查示:左侧睾丸、附睾炎性肉芽肿伴坏死,精索及输尿管断端未见特殊,抗酸染色结果弱阳性。CT引导下双侧肾上腺穿刺,病理示:炎性肉芽肿伴坏死,抗酸染色结果阳性(图2. D-F)。手术切除组织及肾上腺穿刺物行结核分枝杆菌基因扩增检测(TB-DNA),结果均呈阳性。患者术后恢复可,规范行抗结核药物治疗,随访期间未出现疾病进展。
2 讨论及文献复习
结核病(tuberculosis,TB)是由结核分枝杆菌导致的特异性感染疾病,可发生于全身各系统,最常发生于肺部[1],肺外结核(extrapulmonary tuberculosis,EPTB)仅占15%。男性生殖系统结核(genitourinary tuberculosis,GUTB)是常见的EPTB之一,占30%~40%[2],其中最常见的是附睾结核。尽管肾上腺结核少见,但是导致原发性肾上腺皮质功能减退症(Addison,s disease,AD)的主要原因[3]。
近年来,不典型结核的发病率逐渐增加[4],早期GUTB患者的特异性临床表现少,发热、盗汗、体质量下降等全身症状亦较为罕见[5]。若延误治疗,可继发其他脏器结核并导致不育,需引起重视。
附睾结核大多起病隐匿、病程长,常表现为单侧无痛性肿物,伴或不伴有尿路刺激症状,触痛亦不明显[6]。因尾部血供丰富易先受累,进一步可蔓延至体部和头部。单独睾丸结核发病少见,多由附睾结核蔓延所致[7]。本例患者结核病灶多发,睾丸、附睾组织破坏且有粘连,故可能存在血行播散、直接蔓延等多种感染途径。对睾丸、附睾肿物的患者,当压痛不明显、一般抗生素治疗效果差时,应考虑结核感染的可能。睾丸或附睾肿瘤也可有类似表现,仅通过临床表现及体格检查难以予以鉴别[8]。附睾肿瘤多表现为阴囊内单发无痛性肿物。若肿物增长迅速,组织分界不清,触诊质硬、光滑度欠佳,则疑诊为肿瘤。应完善各项检查,并通过病理学明确肿物性质[9]。本例患者体质量下降明显(2月内减重10 kg),组织分界不清,腹膜后淋巴结肿大,较易误诊为肿瘤。但其血清肿瘤标记物(AFP、HCG)结果正常、无隐睾病史,对鉴别有一定意义。结核性胸膜炎及T-SPOT结果阳性也是明确结核感染的关键证据。尽管穿刺活检可用于附睾肿物的诊断,但对于恶性肿瘤患者,此项检查有种植风险,故在怀疑或不能排除附睾恶性肿瘤时,应避免使用该技术[10]。
肾上腺因血供丰富、较高水平糖皮质激素抑制细胞免疫反应等因素,其局部微环境利于结核杆菌生长[11]。肾上腺结核多累及双侧,单侧发病极少见[12]。患者常因腺体组织破坏出现AD相关症状而被注意。有文献指出,在病程早期或单侧发病时,症状隐匿且缺乏特异性;当双侧肾上腺组织破坏超过90%时,相关症状才较为明显[11,13-14]。患者可出现因肾上腺激素分泌不足而引起的各种症状,且会随病程发展发生变化[12,15]。常见症状有:(1)乏力、体质量下降、皮肤色素沉着等全身症状。(2)恶心呕吐、腹泻腹痛、食欲减退等胃肠功能紊乱表现。(3)头晕、心悸等循环系统容量不足征象。(4)低钠血症、高钾血症、高钙血症、低血糖等代谢紊乱。(5)阴毛及腋毛减少、闭经、性欲减退等女性生殖系统症状。
影像学检查对GUTB的诊断有一定价值,计算机断层成像(CT)因具有检查速度快、扫描范围广泛等优点,广泛应用于拟诊为GUTB的患者[16]。附睾结核的影像学表现与疾病进展程度和局部病理改变相关,常表现为:单侧附睾增大、病灶多发,增强扫描时呈环状或结节状强化,可出现局部钙化及纤维化[16]。肾上腺结核同样随病程进展而呈现多样化的CT图像,病程早期双侧肾上腺呈弥漫性或结节样增大,病灶密度不均匀或低密度改变,增强扫描时呈环状强化或分隔样强化,伴有灶状、点状钙化灶[11,17]。随着疾病进展,由于病变部位发生坏死及纤维化,大多数累及的腺体体积恢复正常甚至萎缩,边缘强化程度也逐渐下降或消失,但钙化发生率上升[11-12]。
药物与手术是目前治疗附睾结核的主要手段。对于病程较晚、药物治疗无效、局部组织破坏严重,以及全身情况较差的患者,化疗联合手术治疗为最优选择。有报道称,手术切除病变组织并进行规范的术前、术后药物治疗,可达到根治效果[6]。由于肾上腺结核多导致相关激素分泌不足,故肾上腺结核的治疗较复杂,通常为药物、激素替代治疗联合外科治疗,尤其当并发肾上腺皮质功能不全时,使用激素替代疗法可达到改善病情、降低肾上腺危象发生率的目的[13]。由于抗结核药物利福平可加速类固醇激素的代谢,故对肾上腺结核尤其是已经发生AD患者的内科治疗仍存在争议[13-14]。
综上所述,附睾结核是GUTB的常见类型,但其缺乏特异性临床表现及体征。对于附睾肿物患者,当存在结核感染史,T-SPOT检查结果阳性,CT检查发现附睾肿大、病灶环状或结节状强化并伴有局部钙化时,附睾结核诊断基本明确。肾上腺结核则罕见,症状隐匿且同样缺乏特异性。对于CT扫描显示双侧肾上腺弥漫性或结节样增大、增强后病灶呈乏血供特点、伴有钙化等征象,且存在结核感染证据时,应怀疑肾上腺结核,但最终还需通过病理学检查确诊。临床医师应提高对该疾病的认识,做到早发现、早诊断、规范治疗,以改善患者的预后。
