老年急性结石性胆囊炎经皮经肝胆囊穿刺引流后延期腹腔镜胆囊切除术临床研究
2023-12-20何磊
何磊
郑州人民医院急诊科 郑州 450000
近年来,随着社会经济的快速发展和健康观念的普及,我国胆囊结石的发病率逐年增加[1],对于有症状和(或)并发症的患者,应首选胆囊切除术。腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)因具有创伤小、疼痛轻、恢复快、瘢痕小而隐蔽等优势,已成为常规治疗手段[2]。但对存在腹腔粘连、胆囊水肿等的急性胆囊炎患者,尤其是并存多种内科系统的老年患者,急诊行LC术的难度较大、风险较高[3]。有关文献资料显示,对老年急性结石性胆囊炎(acute calculous cholecystitis,ACC)患者,急诊行经皮经肝胆囊穿刺引流术(percutaneous transhepatic gallbladder drainage,PTGBD)创伤较小,可迅速引流胆汁、降低胆囊张力、减少毒素吸收,待控制感染和患者的症状改善后延期行LC,可有效降低急诊LC的相关风险[4]。本研究通过对78例行LC的65岁以上老年ACC患者的临床资料进行分析,以探讨PTGBD术后延期LC的临床效果。
1 资料和方法
1.1一般资料回顾性分析2021-01—2023-01我院收治的年龄>65岁的78例老年ACC患者的临床资料。纳入标准:(1)均经超声、MRCP检查确诊,并符合本研究中相关手术的指征[5-6]。(2)均于我院由同一组医生完成急诊PTGBD及LC手术。排除标准:(1)合并肝内外胆管结石。(2)萎缩性胆囊炎、Mirizzi综合征、胆源性胰腺炎,以及有上腹部手术史者。将42例急诊行PTGBD、延期行LC的患者作为观察组,将36例急诊行LC的患者作为对照组。患者均签署知情同意书。
1.2方法患者入院后迅速完成各项常规检查和专科检查。常规禁饮食、抗感染、肠外营养支持、纠正水电解质代谢紊乱和酸碱失衡。请相关专业会诊,改善患者的心功能,将血压、血糖控制在合理范围内。对照组于入院后24 h内急诊实施LC:气管插管全麻,患者取头高足低左倾卧位,常规消毒、铺巾。脐缘做弧形切口1 cm,建立CO2气腹,维持腹压10~12 mmHg。置入10 mm Trocar和腹腔镜(观察孔)。经剑突下与右锁骨中线肋缘下分别穿刺,置入10 mm和5 mm Trocar作为主和辅助操作孔。置入手术器械,分离出Calot 三角内的胆囊管、胆囊动脉和胆总管。应用Hemolock依次将胆囊管、胆囊动脉夹闭后并切断。顺行或顺逆结合切除胆囊,电凝胆囊床上的渗血,小网膜孔留置引流管,自辅助操作孔引出。经主操作孔将切除的胆囊装入标本袋内取出,消除气腹后撤镜,术毕。若Calot 三角致密粘连难以分离,或发生腔镜下难以处理的异常情况,则应果断中转开腹[7]。观察组经常规术前准备后急诊实施PTGBD术:超声定位胆囊位置,确定穿刺点、穿刺路径。常规消毒、铺巾。局麻,在超声引导下,将18G穿刺针经皮经肝由胆囊床穿刺进入胆囊腔。回抽胆汁送细菌培养。扩张穿刺通道,将8Fr猪尾导管放置在胆囊腔内。妥善将导管固定穿刺点附近的皮肤上,连接引流装置,持续引流胆汁。术后保持引流通畅、严防引流管退出和拔脱。若发现引流管堵塞,可应用甲硝唑液冲洗。继续实施抗感染、肠外营养支持、纠正水电解质代谢紊乱和酸碱失衡,以及改善患者的心功能,控制血压和血糖水平等措施。PTGBD治疗1周后,若患者症状改善、体温恢复正常,复查超声显示胆囊壁水肿基本消退,行LC(方法同对照组),并将猪尾导管拔除[8]。
1.3观察指标(1)观察组患者PTGBD前后炎症指标水平:分别于PTGBD术前和PTGBD术后1周时,取患者的空腹静脉血4 mL,离心后采用全自动生化分析仪检测C反应蛋白(CRP)水平;采用乳胶增强免疫比浊法检测降钙素原(PCT)水平;采用血常规分析仪检测外周血白细胞(WBC)计数、中性粒细胞比值(NLR)。(2)LC术中情况和术后临床指标:手术时间、术中出血量,以及术后肛门排气时间、引流时间和住院时间。(3)LC中转开腹率和术后并发症:切口感染、胆漏、出血。

2 结果
2.1基线资料2组患者的基线资料差异无统计学意义(P>0.05),见表1。
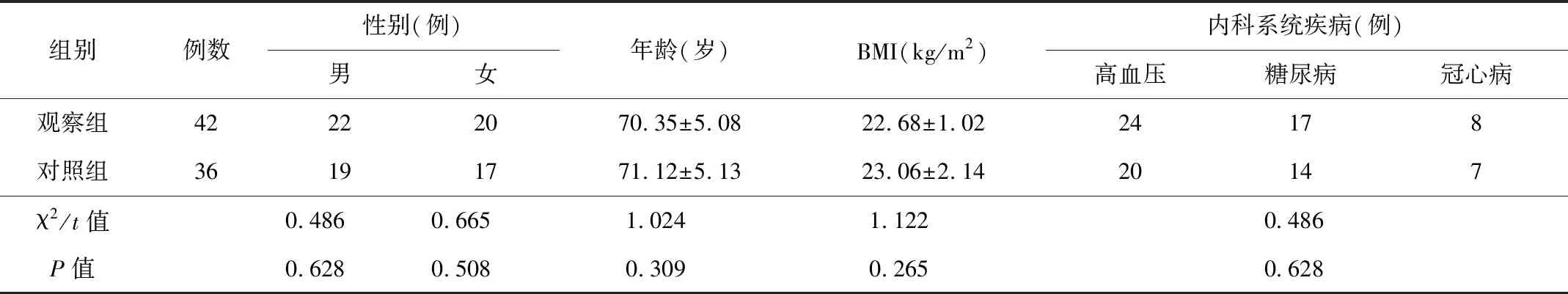
表1 2组患者的基线资料比较
2.2观察组患者PTGBD术前后炎症指标水平42例患者均顺利完成PTGBD术。经PTGBD通畅引流和抗感染、控制并存疾病、营养支持等治疗,患者的体温恢复正常时间(3.72±0.38)d (范围:3~5 d)。PTGBD术后1周,患者的临床症状显著改善,复查超声显示胆囊壁水肿基本消退。WBC计数,NLR、PCT和CRP水平均显著低于PTGBD术前,差异均有统计学意义(P<0.05)。见表2。
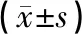
表2 观察组患者PTGBD术前后患者炎症指标水平比较
2.3LC术中情况和术后临床指标比较观察组患者的LC手术时间、术中出血量,以及术后肛门排气时间、引流时间和住院时间均短于对照组,差异均有统计学意义(P<0.05)。见表3。
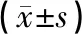
表3 2组患者的LC术中情况和术后临床指标比较
2.4LC中转开腹率和术后并发症发生率观察组患者的中转开腹率和并发症发生率均低于对照组,差异均有统计学意义(P<0.05)。见表4。
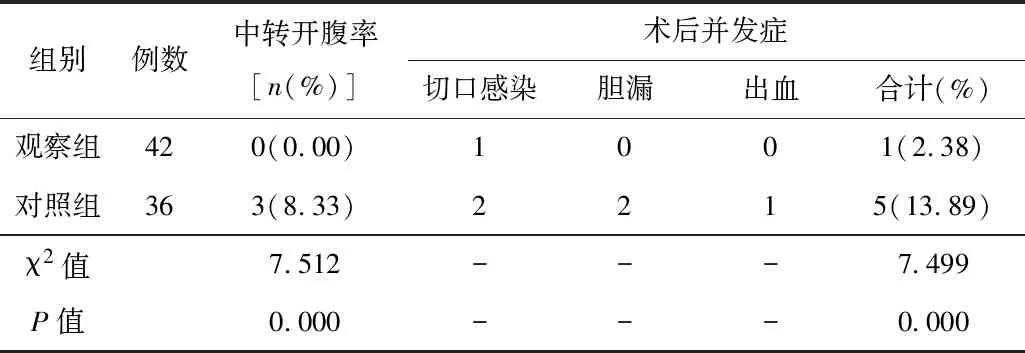
表4 2组患者LC中转开腹率和术后并发症发生率比较
3 讨论
急性胆囊炎是常见的外科急腹症之一,95%的患者因胆囊结石所致,临床称之为ACC[9]。LC是目前治疗ACC的重要策略,但老年患者的并存疾病较多,在急性期实施LC,其并发症发生率相对较高[2]。作为一种过渡治疗方法,对符合指征的患者,通过PTGBD引流胆汁、降低胆囊张力,将急诊LC转换为延期手术,对提升LC的安全性和成功率、改善患者预后有重要临床价值。
机体受到感染或手术创伤时,会产生自我保护性的应激反应,但过度应激可导致糖皮质激素与肾上腺皮质激素上升,不利于患者术后恢复。本研究中42例患者均顺利完成PTGBD术。经PTGBD通畅引流和抗感染、控制并存疾病、营养支持等治疗,患者的体温恢复正常时间(3.72±0.38)d (范围:3~5 d)。PTGBD术后1周,患者的临床症状显著改善,复查超声显示胆囊壁水肿基本消退。PCT和CRP水平、WBC计数、NLR均显著低于PTGBD术前,差异均有统计学意义。
PCT是人体内重要的多肽分子,主要由甲状腺细胞产生,在正常人体血清中的水平较低;血清CRP是由肝脏合成的急性时相蛋白;外周血WBC和NLR均为反映机体应激状态和免疫力重要标志的敏感指标。当机体发生感染或受到创伤时,患者血清中的PCT、CRP水平和外周血的WBC计数、NLR均可明显增高,而且随着感染或创伤程度的加重,其水平亦随之升高,故其在血清中的水平可作为评价感染、创伤、免疫力,以及其严重程度的敏感指标[10-13]。本研究中,观察组患者经PTGBD通畅引流和抗感染、控制并存疾病、营养支持等治疗,患者的全身情况及局部条件均显著改善,表明PTGBD可迅速减轻老年胆囊炎患者的应激反应程度,提升机体的免疫力。
侯宪海等[14]的研究指出,PTGBD术后延期实施LC,有助于优化围术期指标。本研究中,PTGBD术后延期实施LC患者的LC手术时间、术中出血量,以及术后肛门排气时间、引流时间和住院时间均短于急诊行LC的患者,中转开腹率和并发症发生率均低于对照组急诊行LC的患者,差异均有统计学意义。充分表明了PTGBD术后延期实施LC,可有效恢复胆囊及Calot 三角的正常解剖关系,为延期LC的顺利进行和患者术后快速康复奠定了良好的基础。
综上所述,PTGBD术后延期实施LC治疗老年ACC患者,可迅速改善患者的临床症状,减轻机体的炎症应激反应;在PTGBD术后择期行LC,有利于优化LC围术期指标和降低中转开腹率及术后并发症发生率。
