川崎病患儿凝血功能、血脂水平与冠脉损伤的相关性研究#
2023-12-06刘云蒋玲胡云
刘云 蒋玲 胡云
(新余市人民医院儿科,江西 新余 338000)
川崎病(Kawasaki disease,KD)为全身性急性血管炎,主要临床表现包括急性发热、皮疹、结膜充血、淋巴结肿大及粘膜改变等,其主要发病群体为5 岁以下的学龄前儿童,且发病率呈现逐年上升的趋势[1-2]。目前关于KD 的致病机制尚未明晰,相关研究认为氧化应激以及炎性反应造成的内皮功能损伤是引发KD 的重要因素[3-4]。多数KD 患儿经临床治疗后预后较好,但存在部分患儿并发冠状动脉损伤(Coronary arterial lesions,CAL),且随疾病进展易诱发心脏病,对患儿的生命安全造成威胁[5]。已有研究表明,KD 患儿伴有一定程度的凝血系统异常以及血脂水平失调[6-7]。但目前对于KD 患儿发生CAL 与凝血功能、血脂水平之间的关系尚未得出一致性结论。
鉴于此,本研究通过探究KD 患儿凝血功能、血脂水平与CAL 的相关性,以期为临床提供科学指导。
1 资料与方法
1.1 一般资料
回顾性分析2019 年1 月至2022 年12 月我院收治的60 例KD 患儿的临床资料,作为KD组。纳入标准:满足KD 诊断标准[8];临床资料完善;均为首次确诊;未接受影响凝血功能及血脂水平的治疗方案。排除标准:合并其他发热感染性疾病;伴有其他免疫系统疾病;伴有先天性畸形。另外选取同期体检健康儿童60 例作为对照组。
对照组中男33 例,女27 例;年龄3 m~8岁,平均年龄3.12±1.33 岁;体质量指数(Body mass index,BMI)为14.05~18.11 kg·m-2,平均BMI 为15.74±1.03 kg·m-2;KD 组中男35 例,女25 例;年龄4 m~9 岁,平均年龄3.86±1.29岁;BMI 为14.08~18.33 kg·m-2,平均BMI 为15.89±1.12 kg·m-2。
两组各项基线资料无明显差异(P>0.05)。
1.2 方法
1.2.1 凝血功能及血脂水平的检测
KD 组患儿分别于急性期、亚急性期进行空腹静脉采血,对照组则于体检当日空腹抽取静脉血,均取4 mL。
采用凝血分析仪检测凝血酶原时间( Prothrombin time , PT )、 凝血酶时间(Thrombin time,TT)、活化部分凝血活酶时间(Activated Partial Thromboplastin Time,APTT)、D-二聚体(D-Dimer,D-D)水平。
采用生化分析仪检测总胆固醇(Total Cholesterol,TC)、甘油三酯(Triglyceride,TG)、低密度脂蛋白(Low density lipoprotein,LDL)、高密度脂蛋白(High density lipoprotein,HDL)水平。
1.2.2 治疗与分组方法
KD 组患儿于入院后接受静脉注射免疫球蛋白(Intravenous immunoglobulin,IVIG)2 g·(kg·d)-1与阿司匹林40 mg·(kg·d)-1联合治疗,当患儿体温恢复至正常水平3 d 后,将阿司匹林剂量减少至5 mg·(kg·d)-1左右。治疗1 m后根据患儿是否发生CAL,即经超声检查显示患儿冠脉扩张,将KD 组进一步分为CAL 组与NCAL 组[9]。
比较CAL 组与NCAL 组凝血功能、血脂等病理特征,并分析与CAL 的相关性。
1.3 统计学方法
研究数据经软件SPSS 22.0 统计分析,计数资料以例或率(n(%))表示,采用χ2检验;计量资料以均数±标准差(±SD)表示,组间对比采用独立样本t 检验,组内对比采用配对t 检验;分析病理特征时采用单因素Logistic 回归分析。评估凝血功能、血脂水平与CAL 关系时采用Spearman 相关性分析。检验水准取0.05。
2 结果
2.1 KD 组与对照组凝血功能及血脂水平的比较
KD 组患儿PT、TT、APTT、HDL 水平低于对照组(P<0.05),同时D-D、TG 水平高于对照组(P<0.05),两组患儿TC、LDL 水平之间的差异不显著(P>0.05),见表1。
表1 KD 组与对照组凝血功能及血脂水平的比较(±SD,n=60)
注:与对照组比较,*P<0.05。
?
2.2 KD 组急性期与亚急性期凝血功能及血脂水平的比较
KD 组患儿急性期PT、TT、APTT 水平低于亚急性期(P<0.05),同时D-D 水平高于亚急性期(P<0.05)。急性期与亚急性期患儿血脂水平之间的差异不显著(P>0.05),见表2。
表2 KD 组急性期与亚急性期凝血功能及血脂水平的比较(±SD,n=60)

表2 KD 组急性期与亚急性期凝血功能及血脂水平的比较(±SD,n=60)
注:与亚急性期比较,*P<0.05。
?
2.3 CAL 组与NCAL 组病理特征的比较
60 例KD 患儿中,16 例发生CAL。 CAL组患儿PT、TT、HDL 水平低于NCAL 组(P<0.05),D-D、TG 水平高于NCAL 组(P<0.05)。两组年龄、性别、BMI、发热病程、APTT、TC及LDL 水平之间的差异不显著(P>0.05),见表3。
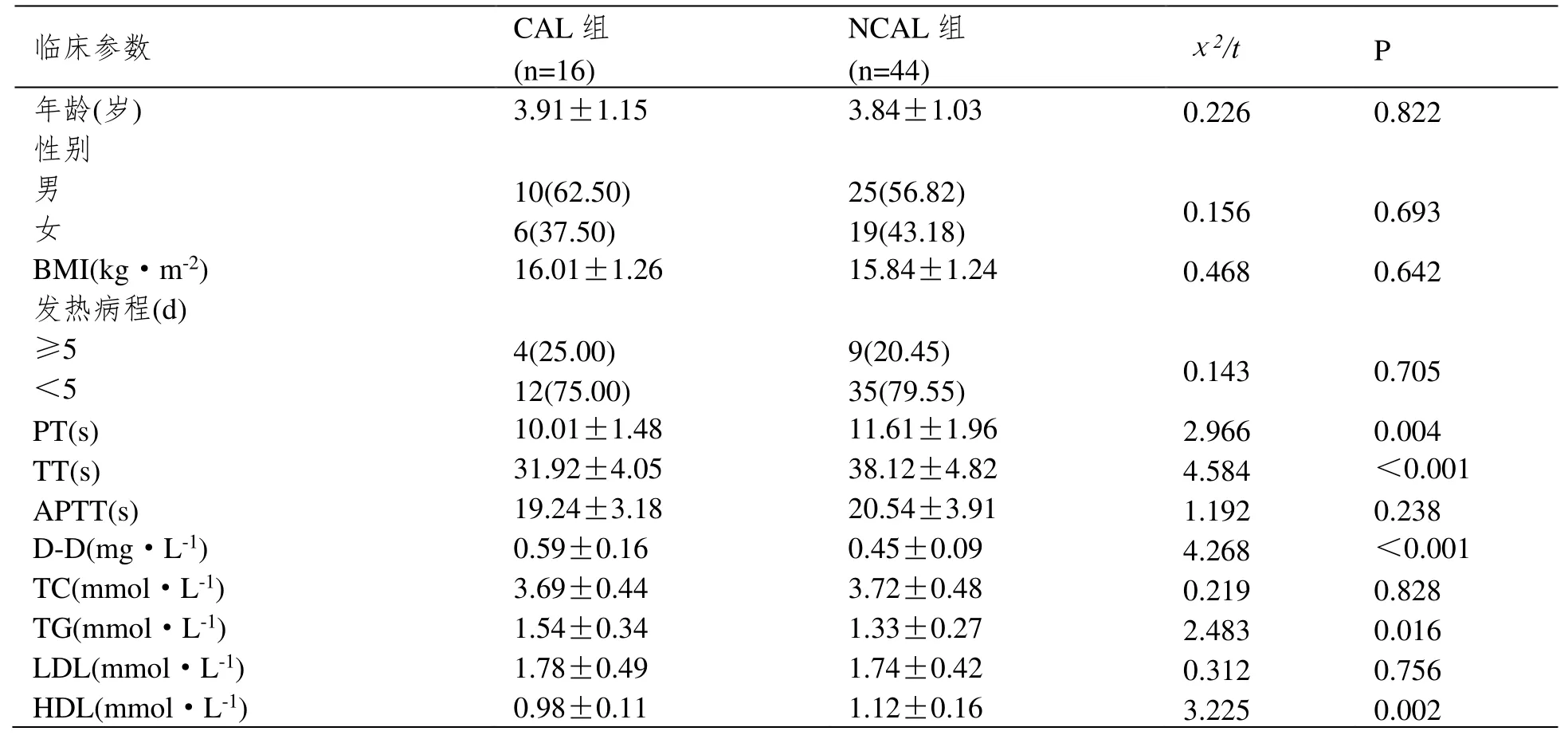
表3 CAL 组与NCAL 组病理特征的比较
2.4 凝血功能、血脂水平与CAL 的相关性结果
Spearman 相关性分析结果显示,KD 患儿发生CAL 与PT、TT 及HDL 水平成负相关,与D-D、TG 水平成正相关(P<0.05),见表4。

表4 凝血功能、血脂水平与CAL 的相关性结果
3 讨论
据统计,急性期KD 患儿发生CAL 的占比约为30%,这与患儿机体内皮功能障碍、血小板、纤维蛋白以及血流动力学异常密切相关[10]。刘文涛等研究表明,KD 患儿机体炎症反应会对纤溶平衡造成破坏,从而导致血液高凝,且高凝程度往往与血管炎症程度成正相关[11]。此外多数学者认为,血脂水平紊乱与内皮障碍及动脉粥样硬化关系密切,且KD 血脂代谢与之具有相似性[12-13]。
本研究结果显示,KD 组患儿PT、TT、APTT、HDL 水平低于对照组,同时D-D、TG 水平高于对照组;KD 组患儿急性期PT、TT、APTT 水平低于亚急性期,D-D 水平高于亚急性期,急性期与亚急性期患儿血脂水平之间的差异不显著,提示与健康儿童相比,KD 患儿存在凝血功能及血脂代谢紊乱,且急性期KD 患儿高凝状态较亚急性期明显,血脂代谢紊乱则长期存在于急性期与亚急性期。这与李虹媛等的研究结果具有一致性[14]。
主要原因在于KD 患儿在炎症反应刺激下,会促进机体免疫复合物表达,使血管内壁受损,暴露内皮胶原,从而激活内源性凝血;另外血管损伤会导致组织液进入血液循环,激活外源性凝血,两者共同作用使患儿机体凝血与抗凝失衡,引发血液高凝,而对于亚急性期患儿机体炎症反应程度减轻,从而血液高凝状态得到一定的缓解。由于KD 患儿血管内皮脂蛋白活性降低、炎症因子水平升高,使肝脂酶等活性降低,从而抑制HDL 的合成与表达,另外高TG 会促进胆固醇酯转移,使HDL 水平进一步降低,因此KD 患儿表现出血脂代谢紊乱。本研究结果还显示,CAL 组患儿PT、TT、HDL 水平低于NCAL 组,D-D、TG 水平高于NCAL 组。且KD患儿发生CAL 与PT、TT 及HDL 水平成负相关,与D-D、TG 水平成正相关,提示PT、TT、HDL 水平降低,D-D、TG 水平升高会增加KD患儿CAL 的发生风险。
KD 患儿凝血功能失调会对血管张力调节产生不利影响,从而易引发冠脉血管壁进行重塑,导致CAL 形成,另外血脂代谢紊乱会导致患儿血管内皮功能异常,并出现心血管损害,增加CAL 的发生风险。因此建议临床密切监测KD患儿凝血功能及血脂水平,并及时给予相关措施以降低CAL 的发生风险。
综上所述,急性期KD 患儿高凝状态较亚急性期明显,血脂代谢紊乱则长期存在于急性期与亚急性期;PT、TT、HDL 水平降低,D-D、TG水平升高会增加KD患儿CAL的发生风险,建议临床予以重点关注。
