舌下腺囊肿袋成型术临床疗效的评价#
2023-12-06段咏华刘梦石林华俊
段咏华 刘梦石 林华俊
(上饶市人民医院口腔科,江西 上饶 334000)
舌下腺囊肿(SCG)是由于舌下腺内的导管损伤或堵塞而发生的囊肿,可以根据发生在口腔部位的不同,分为口内型舌下腺囊肿、口外型舌下腺囊肿以及混合型舌下腺囊肿,其中口内型是目前临床上最常见的舌下腺囊肿类型[1,2]。
口内型舌下腺囊肿通常位于舌下一侧,若囊肿较大甚至可以将舌抬起,囊肿呈现为浅紫蓝色,具有囊壁较薄、质地柔软等特点。虽然口内型囊肿容易因创伤破裂,但当蛋清样液体流出,囊肿消失且创口愈合后,囊肿依旧逐渐长大如前。因此目前主要采用手术进行根治性治疗。临床上多采用舌下腺切除术对舌下腺囊肿进行治疗[3]。虽然其能够极大的降低舌下腺囊肿的复发率,但会引起舌神经损伤、出血等术后并发症,为改善此类情况,国外学者使用微袋形术即舌下腺囊肿袋成型术[4],其理论依据为:在术中使用缝线贯穿病变后,促使缝线周围的黏膜在术后发生粘膜上皮化、形成窦道,从而使病变内的囊液通过窦道排出,囊液排出后,囊腔的纤维性囊壁接触,形成肉芽组织,最终实现舌下腺囊肿渐进性愈合,舌下腺囊肿袋成型术,被广泛应用于临床,且应用效果显著。本研究基于此现探讨舌下腺囊肿袋成型术的临床疗效,望为临床舌下腺囊肿患者提供治疗理论依据。
1 资料与方法
1.1 研究对象
本文为回顾性分析,收集我院2021 年7 月~2022 年12 月在我院口腔科就诊的口内型舌下腺囊肿患者80 例的临床资料,纳入标准:(1)符合口内型舌下腺囊肿的诊断标准[5];(2)舌下腺囊肿仅累及一侧舌下腺;(3)首次发现舌下腺囊肿者。排除标准:(1)合并有肾脏、心力衰竭等严重疾病者(2)位于妊娠期或者哺乳期;(3)具有凝血功能障碍者。
根据术式的不同将80 例患者分为舌下腺囊肿袋组(n=42)和传统术式组(n=38)。其中舌下腺囊肿袋组男性有23 名,女性有19 名;年龄在17-26 岁之间,平均年龄为(21.17±4.06)岁;舌下腺囊肿直径范围在1-3 mm 之间,平均囊肿直径为(1.96±0.41)mm。传统术式组男性有20名,女性有18 名;年龄在18-27 岁之间,平均年龄为(22.32±4.13)岁;舌下腺囊肿直径范围在1-3 mm 之间,平均囊肿直径为(2.03±0.56)mm。本研究已获医院伦理审批,两组患者基线资料比较无统计学意义(P>0.05)。
1.2 方法
两组在术前均使用细针对舌下腺囊肿进行穿刺并抽出蛋清样拉丝状液体,并且医生对两组患者进行颌下区视诊和触诊未发现肿胀后,方可对两组患者进行手术。
1.2.1 舌下腺囊肿袋组
均在局部浸润麻醉下操作,具体操作方法如下:在患者进行局部浸润麻醉后,术者使用3-0 圆针丝线,沿水平方向贯穿囊腔进行间断缝合,进针点和出针点均距离囊肿边缘约2~3 mm,针距约4~5 mm。在贯穿后打结,固定缝线。
1.2.2 传统术式组
全麻下行舌下腺切除术,术者沿舌下皱襞稍外侧,做与下颌弓平行的弧形切口以便充分暴露舌下腺,沿舌下腺表面分离周围组织,摘除舌下腺和囊肿,并且舌下腺主导管,最后使用生理盐水清洗后进行缝合,术后放置一天引流片。
术后两组患者在术后均含漱来自山西天致药业有限公司的甲硝唑含漱液(批准文号:国药准字H10950356,规格:0.5%),持续时间为3~5 d。缝线使其自行脱落。若缝线超过28 d 未自行脱落,需由医生拆除缝线。
1.3 观察指标
1.3.1 治疗效果[6]
治愈:术后随访囊肿完全消失,口底黏膜正常,舌体活动自如无麻木,进食后舌下区未见明显肿胀及疼痛,随访6 m 以上无复发;复发:经治疗后囊肿不能完全消失,或囊肿消失后随访期出现复发。
1.3.2 手术相关指标
统计并记录两组患者手术时间、术中出血量以及术后24 h 疼痛程度。术后24 h 疼痛程度采用视觉模拟评分法(VAS)[7]。VAS:准备一条长10 cm 线段,两端为“无痛”和“极痛”,线段上的点分别对应0-10 分。
1.3.3 疼痛因子
术前及术后1 d 抽取患者在空腹状态下的肘静脉血3-5 mL,抽取完毕后将试管放置在离心机中,随后设置3000 rpm。离心13 min 后取上清液,五羟色胺(5-HT)、P 物质(SP)和去甲肾上腺素(NE)水平通过荧光分光光度法进行检测。
1.3.4 并发症发生率
统计患者术后发生颌下腺导管损伤、血肿与出血、舌体麻木、术后感染的发生率。
1.4 统计学方法
2 结果
2.1 两组患者治疗效果比较
传统术式组治愈人数高于舌下腺囊肿袋组,但舌下腺囊肿袋组治愈率与传统术式组相近(P>0.05),见表1。
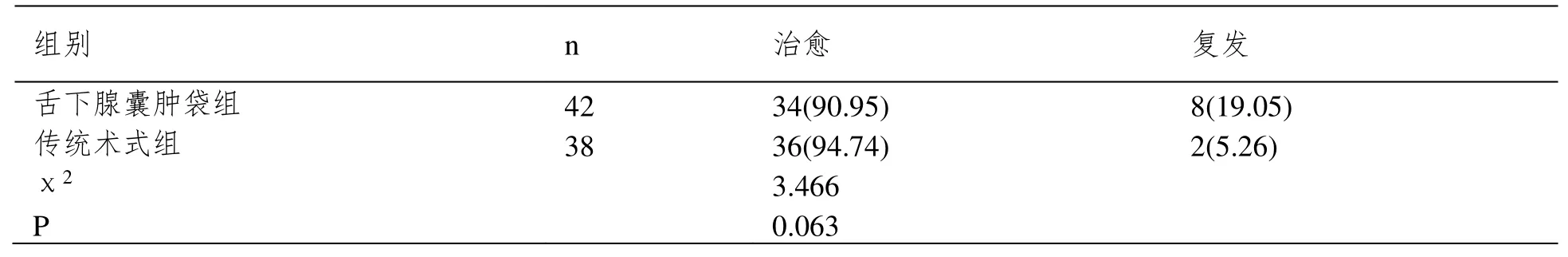
表1 2 组患者治疗效果比较[例(%)]
2.2 两组患者手术相关指标比较
舌下腺囊肿袋组患者的手术时间、术中出血量、术后24 h 疼痛程度等指标均低于传统术式组(P<0.05),见表2。
表2 手术相关指标比较(±SD)
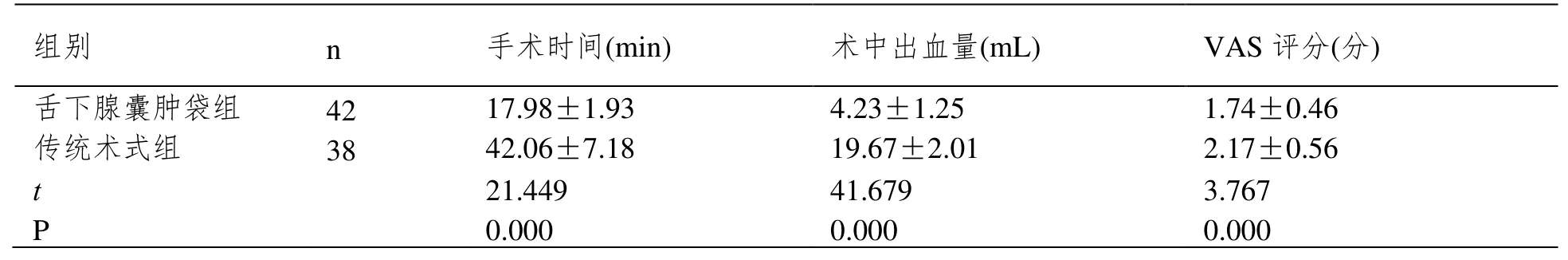
表2 手术相关指标比较(±SD)
?
2.3 两组患者术前及术后3d 疼痛因子水平比较
两组患者术后5-HT、SP、NE 水平较术前均有所上升,但舌下腺囊肿袋组患者疼痛因子水平低于传统术式组(P<0.05),见表3。
表3 两组疼痛因子水平比较(±SD)
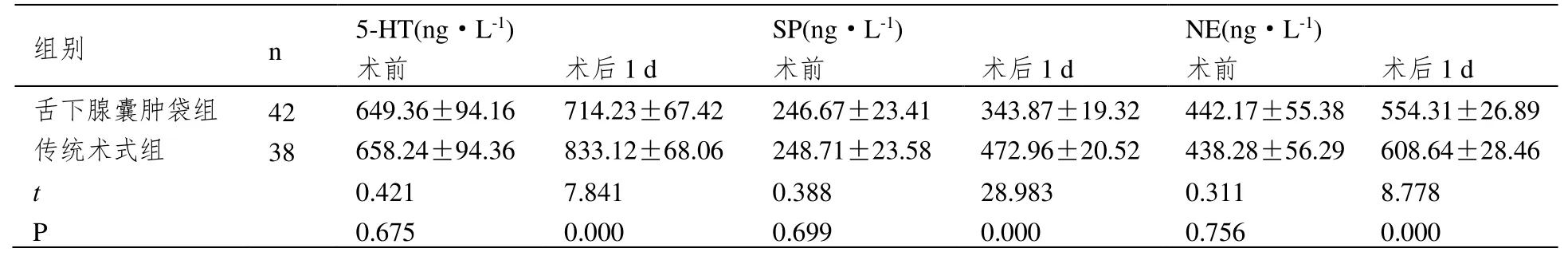
表3 两组疼痛因子水平比较(±SD)
?
2.4 两组患者并发症发生率比较
舌下腺囊肿袋组患者发生颌下腺导管损伤、血肿与出血、舌体麻木、术后感染等总并发症发生率低于传统术式组(P<0.05),见表4。

表4 两组患者并发症的发生情况比较[例(%)]
3 讨论
研究数据显示,传统术式组治愈人数高于舌下腺囊肿袋组的治愈人数,但舌下腺囊肿袋组治愈率与传统术式组相近(P>0.05),提示舌下腺囊肿袋成型术可有效治疗舌下腺囊肿。原因为:舌下腺切除术虽然治愈率较高,但由于口腔解剖结构复杂,手术视野和空间受限,易出现颌下腺导管损伤等并发症[8]。而舌下腺囊肿袋成型术该手术的理论依据为在术中将缝线穿过舌下腺囊肿后,使缝线周围粘膜上皮化,从而形成窦道,囊液直接从窦道排出,囊壁在恢复过程中逐渐形成肉芽组织,最终愈合,从而将治愈率提高至与舌下腺切除术的治愈率相近。
舌下腺囊肿袋组患者手术时间、术中出血量、术后24 h 疼痛程度均低于传统术式组,说明舌下腺囊肿袋成型术减少了舌下腺囊肿患者的手术时间和术中出血量,缓解了患者疼痛。原因可能为:舌下腺切除术步骤繁琐,又因为口腔内部手术视野狭窄,在进行手术时术者需不断调整视角,因此手术时间一般为40-50 min,同时舌下腺切除术的伤口较大,患者疼痛和愈合时间较长。而舌下腺囊肿袋成型术操作时间通常为1-5 min,术中创伤小,出血量少,使患者愈合时间缩短,从而降低患者术后疼痛程度和术后疼痛持续时间。
手术创伤为伤害性刺激,可促使患者体内大量分泌5-HT、SP、NE 等疼痛因子。本研究显示两组患者术后疼痛因子水平较术前均有所上升,但舌下腺囊肿袋组患者的疼痛因子水平低于传统术式组,说明舌下腺囊肿袋成型术能够有效缓解舌下腺患者术后疼痛。原因为:而舌下腺囊肿袋成型术对患者进行手术时的伤口更小,对患者疼痛刺激更轻,从而抑制5-HT 对伤害性感受器的激活,同时舌下腺囊肿袋成型术造成的伤害性刺激还可以使5-HT促进脊髓及外周的相关受体传递疼痛,并使NE 最终作用于其相关受体,从而降低疼痛阈值导致疼痛。而舌下腺囊肿袋成型术在术中仅仅将缝线穿过舌下腺囊肿,对患者造成的伤害性刺激明显减少,减少了SP的释放,最终抑制了疼痛的产生和传递。舌下腺囊肿袋组患者发生颌下腺导管损伤、血肿与出血、舌体麻木、术后感染等总并发症发生率低于传统术式组,表明舌下腺囊肿袋成型术对降低患者术后并发症有积极影响。据分析原因为:舌下腺囊肿袋成型术不需要沿舌下腺表面分离周围组织,避免了对颌下腺导管的损伤,同时术中的手术伤口小,出血少,防止了术后血肿的形成和出血。舌下腺囊肿袋成型术仅需在术中使用3-0 圆针丝线,水平方向贯穿囊腔间断缝合,降低了对舌神经造成伤害的可能性,防止了舌体麻木的发生。较小的伤口也防止了病原体在伤口处大面积繁殖,降低了术后感染的可能性。另一方面术后使用甲硝唑含漱液也减少了术后感染情况的发生[9]。
综上所述,舌下腺囊肿袋成型术不仅可以缩短舌下腺囊肿患者手术时间,缓解患者术后疼痛,还可以降低并发症发生的可能性,对舌下腺囊肿的治疗效果显著。
