宫腹腔镜手术治疗剖宫产术后子宫切口憩室患者的效果
2023-12-02聂小燕薛芳芳
聂小燕 薛芳芳
(西安医学院第一附属医院妇科,陕西 西安 710077)
剖宫产术后子宫切口憩室(PCSD)当前在临床上比较常见,是指剖宫产术后,于子宫下段切口部位发生的突向浆膜层凹陷,这种疾病是由于愈合缺陷导致,常发于子宫颈内口下方、颈管前壁和左右壁[1]。目前治疗PCSD的方法包括经阴道手术、宫腔镜手术及腹腔镜手术、宫腹腔镜手术等,不过经阴道手术对患者的创伤比较多,很多患者术后伴随有比较多的并发症[2-3]。宫腹腔镜手术的手术视野清晰,可准确探视子宫切口部位,可以有效减少膀胱损伤,还可有效修复肌层组织[4]。因此,本文探讨与分析了宫腹腔镜手术治疗剖宫产术后子宫切口憩室患者的效果,以明确宫腹腔镜手术的应用价值。
1 资料与方法
1.1一般资料 选取2018年9月至2021年6月我院接诊的剖宫产术后子宫切口憩室患者84例,随机分为研究组与对照组,各42例。研究组中平均年龄(32.48±2.28)岁,剖宫产次数(1.65±0.24)次,距离上次剖宫产手术时间(3.14±0.21)年,平均体质量指数(22.48±1.11)kg/m2;对照组中中平均年龄(32.98±1.45)岁,剖宫产次数(1.68±0.24)次,距离上次剖宫产手术时间(3.12±0.24)年,平均体质量指数(22.98±1.04)kg/m2。纳入标准:患者知情同意;本院伦理委员会批准了此次研究;符合剖宫产术后子宫切口憩室的诊断标准;无生殖道畸形;年龄20~40岁;择期手术;有子宫下段横切口剖宫产史;近期有强烈生育需求,已婚状况,无其他不孕疾病,婚姻男方身心健康。排除标准:术中或随访过程中切除子宫;瘢痕体质及过敏性体质;临床资料缺乏者;合并严重传染性疾病者;合并精神及心理疾病者;自愿退出本次研究者。两组患者的一般资料对比无显著差异(P>0.05)。
1.2方法 研究组予宫腹腔镜手术治疗,患者采用全麻,膀胱截石位,建立气腹点,气腹压力在12 mmHg左右。自脐孔置入宫腔镜与腹腔镜,腹腔镜监视下先用宫腔镜检查,了解憩室、宫腔情况。打开膀胱腹膜反折,分离膀胱宫颈间隙达憩室下缘下方1 cm。根据宫腔镜的定位,腹腔镜下单极电钩切开憩室处瘢痕组织,削除肌层缺损薄弱部分,修复平整切口上下缘部位,连续缝合子宫切口及腹膜反折,宫腔镜明确憩室位置后切除后关闭腹腔。对照组予阴式手术治疗,前期处理同研究组,术中沿膀胱腹股沟横切阴道黏膜,在阴道与宫颈交界处注入生理盐水,逐层分离并找到剖宫产切口瘢痕,切除憩室,关闭腹腔。
1.3观察指标 比较两组患者围手术期指标(术中出血量、手术时间、术后肛门排气时间和术后住院时间);比较两组患者并发症发生率;比较两组患者切口憩室深度与憩室宽度变化;所有患者随访1年,记录与观察患者的宫内妊娠率等。
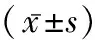
2 结 果
2.1两组患者围手术期指标对比 两组对比,研究组各项围手术期指标均少于对照组(P<0.05)。见表1。
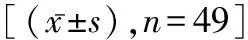
表1 两组患者围手术期指标对比
2.2两组患者并发症发生率对比 研究组并发症发生率4.8%(发热、切口感染各1例)显著少于对照组的23.8%(发热、切口水肿各2例,切口裂开、切口感染各3例)(χ2=6.222,P<0.05)。
2.3两组患者切口憩室深度与憩室宽度变化对比 术后7 d,两组的切口憩室深度与憩室宽度都显著低于术前1 d(P<0.05),且研究组明显低于对照组(P<0.05)。见表2。

表2 两组患者手术前后切口憩室深度与憩室宽度变化对比
2.4随访妊娠情况 所有患者随访1年,研究组的宫内妊娠率54.8%(7/42)显著高于对照组的16.7%(23/42)(χ2=13.274,P<0.05)。
3 讨 论
经阴道手术避免了盆腔器官的暴露和损伤,是利用人体天然的腔道进行手术,但是对患者的创伤依然比较大。采用宫腹腔镜手术,手术人员可在宫腔镜的引导下准确定位憩室与了解憩室性质,且手术视野清晰,从而可提高手术治疗效果[5]。本文结果显示,研究组围手术期指标均少于对照组(P<0.05);研究组并发症发生率低于对照组(P<0.05),表明宫腹腔镜手术治疗剖宫产术后子宫切口憩室能减少对患者的创伤,减少并发症的发生。有学者对子宫切口憩室的形成因素进行了分析,其认为贫血、术后切口感染、血肿形成、术后恶露时间延长是发生子宫切口憩室的高风险因素[6]。还有研究认为产程延长、胎膜早破、子宫后位、剖宫产史是子宫切口憩室形成的独立危险因素[7]。阴式手术治疗可避免在腹部留下瘢痕组织,但是患者术后阴道出血时间较长,很难持续改善患者的预后。宫腹腔镜手术可在全面检查宫腔、盆腔、腹腔基础上,精准地对子宫瘢痕憩室进行切除,还可对输卵管性不孕、盆腔粘连进行治疗[8]。本文结果显示,两组术后7 d的切口憩室深度与憩室宽度都显著低于术前1 d(P<0.05),研究组明显低于对照组(P<0.05),表明宫腹腔镜手术治疗剖宫产术后子宫切口憩室能促进降低切口憩室深度与憩室宽度。
宫腹腔镜联合手术视野良好,宫腔镜可对病变位置、大小、子宫恢复情况进行评估,腹腔镜可准确定位切口憩室位置,两者的联合使用可促进术后子宫恢复,从而改善患者预后[9]。本研究所有患者随访1年,研究组的宫内妊娠率显著高于对照组(P<0.05),表明宫腹腔镜手术治疗剖宫产术后子宫切口憩室能提高患者的随访宫内妊娠率。不过宫腹腔镜手术对于医护人员的技术要求比较高,医护人员需加强对自身专业能的提升,确保术中可精准操作,同时在临床上也需要结合患者实际情况选择合适手术治疗方案。
综上,宫腹腔镜手术治疗剖宫产术后子宫切口憩室能减少对患者的创伤,减少并发症的发生,还能促进降低切口憩室深度与憩室宽度,提高患者的随访宫内妊娠率。
