不同促排卵方案对供精人工授精多囊卵巢综合征患者的疗效分析
2023-11-10张清健宋革姜荣华刘晓玲祝晓丽詹泽虎蔡晓林李艳
张清健,宋革,姜荣华,刘晓玲,祝晓丽,詹泽虎,蔡晓林,李艳
多囊卵巢综合征(polycystic ovary syndrome,PCOS)在育龄妇女中发病率较高,大约占5%~10%[1]。同时PCOS 也是导致妇女无排卵性不育的常见原因。采用适宜的促排卵方案,可有效提高患者的排卵功能。以往枸橼酸氯米芬(clomiphene citrate,CC)是用于PCOS患者的促排卵治疗经典的一线药物[2]。最近来曲唑(letrozole,LE)也被推荐为一线药物来改善PCOS患者的生育结局[3]。对于有CC抵抗的患者,也可采用Gn 治疗[4]。但何种促排卵方案最安全、有效、经济,仍存在争议。进行供精人工授精(artificial insemination with donor sperm,AID)治疗的患者,排除了男方不孕因素,可以作为较好的研究样本。对于进行AID治疗的PCOS患者,不同的促排卵方案,其临床疗效如何,少有研究报道。在国内,较少文章探讨PCOS患者采用不同的促排卵方案后,行AID临床的治疗效果,且研究纳入患者较少,没有与LE方案作比较分析[5]。为此,本文回顾分析我中心PCOS患者240个AID周期,探讨不同促排卵方案对PCOS患者的临床疗效,以探索出最优的促排卵方案,为临床工作提供参考。
1 资料与方法
1.1 临床资料
1.1.1 研究对象 选择2011年1月至2020年12月在广东省生殖医院生殖中心接受AID治疗的191例PCOS患者为研究对象,根据患者采用促排卵药物的不同将其分为3组,其中CC组92例、Gn组53例以及LE组46例,共240个治疗周期。纳入标准:① 符合鹿特丹会议PCOS诊断标准;② 符合AID助孕指征。排除标准:① 糖尿病患者;② 高泌乳素患者;③ 患有子宫畸形、子宫腺肌病、子宫内膜异位症等子宫异常患者。
所有夫妇均自愿要求接受供精助孕治疗,术前签署了相应的AID助孕手术知情同意书。本研究严格掌握适应证并遵守有关供精助孕的各项法律法规。
1.1.2 精液来源 术中所用精子全部来源于经国家批准的人类精子库。
1.2 方法
1.2.1 卵泡监测和授精时机 阴道B超监测卵泡生长,结合尿促黄体生成素峰值和宫颈黏液性状及血激素检测等方法综合监测卵泡的生长发育情况。当尿促黄体生成素出现阳性、优势卵泡直径平均≥18 mm,当日行首次AID授精;超声确认排卵后,行第2次AID。每个周期常规授精2次,部分病例在排卵24 h内进行单次授精[6]。
1.2.2 治疗方案的选择 从月经第3天开始,枸橼酸氯米芬(CC,塞浦路斯)50 mg/粒,50~100 mg/d,连用5 d;从月经第3天开始用促性腺激素(hMG,珠海丽珠公司),每支75 IU,75 IU/d,连用5 d。根据患者的卵巢反应情况调整剂量,如没有优势卵泡,则增加37.5 IU/d;如优势卵泡>3个,则减少37.5 IU/d[7]。LE(浙江海正药业股份有限公司),2.5 mg/粒,从月经第3天开始,每天2.5~5.0 mg,连用5 d。
1.2.3 AID临床妊娠的诊断 AID术后第35天超声检查,以发现孕囊中胚芽和心管搏动确诊为临床妊娠;若发现2个或2个以上孕囊,可确诊为多胎妊娠。
1.3 观察指标
活产率=有活产婴儿的周期例数/总周期例数;流产率=流产周期例数/临床妊娠周期例数;多胎率=多胎周期例数/临床妊娠周期例数。
1.4 统计学方法

2 结果
2.1 3组患者基础情况比较
3组患者的年龄、不孕年限、基础卵泡刺激素、黄体生成素、雌激素、睾酮、泌乳素以及注入前向运动精子总数比较,差异均无统计学意义(P>0.05),详见下页表1。
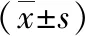
表1 3组患者基础情况比较
2.2 3组患者生育结局比较
Gn组患者的优势卵泡数高于LE组(t=-3.225,P=0.002),与CC组差异无统计学意义(t=-2.987,P=0.073);Gn组患者的子宫内膜厚度高于CC和LE组(P<0.05);3组患者的优势卵泡大小、子宫内膜形态、临床妊娠率、活产率、多胎妊娠率和流产率差异均无统计学意义(P>0.05);LE组单个优势卵泡率高于Gn组和CC组(χ2=8.515、4.663,P=0.004、0.031),Gn组与CC组差异无统计学意义(χ2=1.548,P=0.214);详见下页表2。

表2 3组患者生育结局比较
2.3 3种治疗方案的广义估计线性方程分析
为了排除其它因素对生育结局的影响,研究将患者年龄、不孕年限以及注入前向运动精子总数等因素纳入广义估计线性方程分析,发现3种治疗方案的临床妊娠率、活产率和流产率差异无统计学意义(P>0.05),详见表3。

表3 3种治疗方案的广义估计线性方程分析
3 讨论
3.1 Gn组与CC、LE组患者的疗效比较
本研究发现,Gn组患者的子宫内膜厚度高于CC和LE组;这是由于Gn可使多个卵泡同时发育成熟,进而产生较多的雌激素刺激了子宫内膜生长;CC有抗雌激素作用,不利于子宫内膜的生长,而LE阻断雄激素向雌激素的转化,降低了雌激素水平,同样不利于子宫内膜的生长。
Gn组患者的优势卵泡数高于LE组,差异有统计学意义,但与CC组差异无统计学意义;Gn组单个优势卵泡率低于LE组,与CC组差异无统计学意义。由于Gn可使多个卵泡同时发育成熟,产生多个优势卵泡,因而可造成多胎妊娠。多胎率方面,仅有的2例多胎都源于Gn组,但3组差异无统计学意义。已有研究表明多个优势卵泡数发育可能增加多胎的发生,但并不增加患者妊娠率和活产率[8]。
Gn组患者的临床妊娠率和活产率与CC组和LE组差异无统计学意义;纳入患者年龄、不孕年限以及注入前向运动精子总数等因素的广义估计线性方程分析,也发现3种治疗方案的临床妊娠率和活产率差异无统计学意义。Huang等[9]研究用Gn、CC和LE对PCOS患者进行治疗,也发现3组的临床妊娠率和活产率差异无统计学意义,与本研究结果一致。
与CC或LE组比较,Gn组患者子宫内膜生长情况更好、具有更多的优势卵泡,但并没有转化为更高的临床妊娠率和活产率;并且可能导致多胎的发生。另外,Gn价格比CC和 LE更加昂贵。因此本研究支持将Gn作为二线药物对PCOS患者进行促排卵治疗。此结论与2018年国际多囊卵巢综合征评估和治疗多囊卵巢综合征循证指南的建议内容一致[4]。
3.2 CC组与LE组的PCOS患者疗效比较
在一项双盲、多中心的随机对照研究中发现,与CC比较,PCOS患者采用LE治疗,可获得更高的活产率和排卵率[10]。最近的两项荟萃分析也支持采用LE治疗比CC有更高的活产率[11-12]。与LE相比,CC有抗雌激素作用,不利于子宫内膜的生长发育,会增加患者流产率,降低活产率。
本研究中,LE组临床妊娠率和活产率高于CC组,且流产率低于CC组,但差异均无统计学意义;纳入患者年龄、不孕年限以及注入前向运动精子总数等因素的广义估计线性方程分析也发现,两种治疗方案的临床妊娠率和活产率无统计学意义。两组间临床妊娠率和活产率差异无统计学意义的原因,可能是纳入本研究的患者数量不足,后续还需要纳入更多样本进一步研究。
另外,本研究发现,LE组的单个优势卵泡率明显高于CC组。Huang等[9]研究也发现LE组的单个优势卵泡率(75.9%)明显高于CC组(67.0%)[OR1.55(95%CI:1.11-2.15)],与本研究一致。这提示PCOS患者采用LE促排,可获得较高的单卵泡发育概率,进而可减少多胎妊娠。在人体内优势卵泡出现后,会大幅升高雌激素水平,启动负反馈调节,最终抑制FSH的释放,减少卵泡发育的数目。由于LE半衰期短,较快启动负反馈调节,减少了卵泡发育的数目,因而LE促排卵具有较高单卵泡发育成熟率。
综上所述,PCOS患者采用Gn治疗,患者可获得更多的优势卵泡,子宫内膜生长情况更好,但并没有获得更高的临床妊娠率和活产率,并且可能导致多胎的发生。与CC比较,采用LE治疗,患者可获得更高的单个优势卵泡率,有助于降低多胎率。因此建议PCOS患者在AID治疗中可选LE用于促排卵治疗。
