感染期耳前瘘管切除术疗效及术后复发危险因素分析
2023-10-21石子路常瑶瑶
石子路, 常瑶瑶
(河南科技大学第一附属医院手术部,河南 洛阳 471000)
耳前瘘管又称“耳前窦”,是耳鼻喉科常见病,其发病原因主要源于胚胎时期耳廓形成时第一鳃沟封闭不全或第一、第二鳃弓融合不良导致耳周处形成一个狭窄的瘘管,属于先天性染色体显性遗传疾病[1-2]。国内资料调查,发现耳前瘘管发病率为1.2%,可单侧发病,亦可双侧发病[2]。瘘管开口多位于耳轮脚前,另一端为盲端,深浅长度不一,可呈分支状,而瘘管管腔壁存在的皮脂腺、汗腺、毛囊等组织的分泌物具有较高黏附性,大量聚积瘘管后导致瘘管堵塞,之后引发瘘管细菌感染,平时无症状,继发感染时局部会出现充血、红肿、疼痛,严重时伴有流脓或脓肿,且一次感染后容易反复频繁发作[3-4]。对于耳前瘘管,目前临床通常采取一系列控制感染措施并切除脓肿后,再进行耳前瘘管切除术治疗,但这种治疗方式周期长,患者承受较大痛苦,且术后愈合时间长,易复发[5]。相关资料报道[6],感染期耳前瘘管也可进行手术切除,但临床上关于此方面研究的报道较少。基于此,本研究选取接受耳前瘘管切除术治疗的92例感染期耳前瘘管患者,旨在探讨感染期耳前瘘管切除术的临床疗效,并分析术后复发的危险因素,旨在为临床干预提供参考,报道如下。
1 对象与方法
1.1 对象 选取2020年6月—2022年6月于河南科技大学第一附属医院接受耳前瘘管切除术治疗的92例感染期耳前瘘管患者作为研究对象,其中男43例,女49例,年龄2~60(28.24±8.63)岁。术后随访6个月,根据随访情况将患者分为术后复发组和术后未复发组。本研究开展前经医院伦理委员会批准通过,患者或患者直系家属(年龄<18岁)知情同意。 纳入标准:①符合先天性耳前瘘管诊断标准[7]。②实验室检测、临床特征、影像学特征均确诊为耳前瘘管感染期。③病历资料完整。排除标准:①合并中耳炎及其他耳部疾病者。②麻醉药物过敏者。③先天性心脏病、血液疾病及凝血功能障碍者。
1.2 方法
1.2.1 手术方法 根据患者年龄选择局部麻醉或全身麻醉(全麻),年龄<10岁采用全麻,年龄>10岁采用局部麻醉(局麻)。全麻采用气管插管静脉复合麻醉,局麻及全麻患者均采用缓冲生理盐水(北京生物制品研究所有限责任公司,国药准字S10870001,规格:每支5 mL)10 mL+质量分数1%盐酸利多卡因注射液(北京益民药业有限公司,国药准字H11020322,规格:2 mL:40 mg)10 mL+盐酸肾上腺素注射液[开封制药(集团)有限公司,国药准字H41022507,规格:1 mL:1 mg]6滴混合。术前窦道灌注亚甲蓝注射液(济川药业集团有限公司,国药准字H32024827,规格:2 mL:20 mg),使用尖刀片于瘘管外口沿耳轮脚方向1~2 mm处做一梭形切口并向前下延伸2~3 cm至耳屏前区,锐性分离病灶和正常组织。沿耳屏软骨膜分离瘘管口形成皮瓣,向下掀起皮瓣并暴露瘘管上周壁,用眼科剪沿瘘管纵行方向分离内侧、外侧及后方瘘管壁并剥离至盲端切除。如果部分瘘管壁与耳轮角软骨膜相连,术中可切除相连软骨膜及部分软骨,取颞肌筋膜覆盖残余耳轮脚软骨,感染术腔给予过氧化氢溶液及生理盐水反复冲洗,切除过程要注意避开或主动处理颞浅血管,以免出血。感染期术腔出血较多,使用双击电凝止血。缝合切口时,如切口张力大,先行减张再行“褥式”缝合。如果缺损较大,采用可吸收线缝合皮下组织及颞肌,皮肤行间断不可吸收线缝合,术区下方放置引流皮片,3 d后拔除,并予以加压包扎2~4 d,积液较少可不再加压包扎,积液较多可再加压包扎3 d,消灭无效腔、防止术腔积血积液导致皮瓣坏死和切口愈合不良。术后7~9 d拆线。
1.2.2 观察指标 收集患者临床资料,包括性别、未成年人数、术前感染病程、手术时间、耳前瘘管遗传史、耳前瘘管侧别、耳前瘘管类型、手术方式、麻醉方式、术前是否切开引流及次数、感染部位等。

2 结果
2.1 治疗效果 92例感染期耳前瘘管患者经切除术后随访6个月,共12例复发,复发率13.04%。
2.2 感染期耳前瘘管切除患者术后复发的单因素分析 2组患者性别、是否成年、耳前瘘管遗传史、耳前瘘管侧别、麻醉方式、手术时间、感染部位比较,差异无统计学意义(P>0.05),术前感染病程、瘘管类型、手术方式、瘘管切除史及术前切开引流次数差异有统计学意义(P<0.05)。见表1。
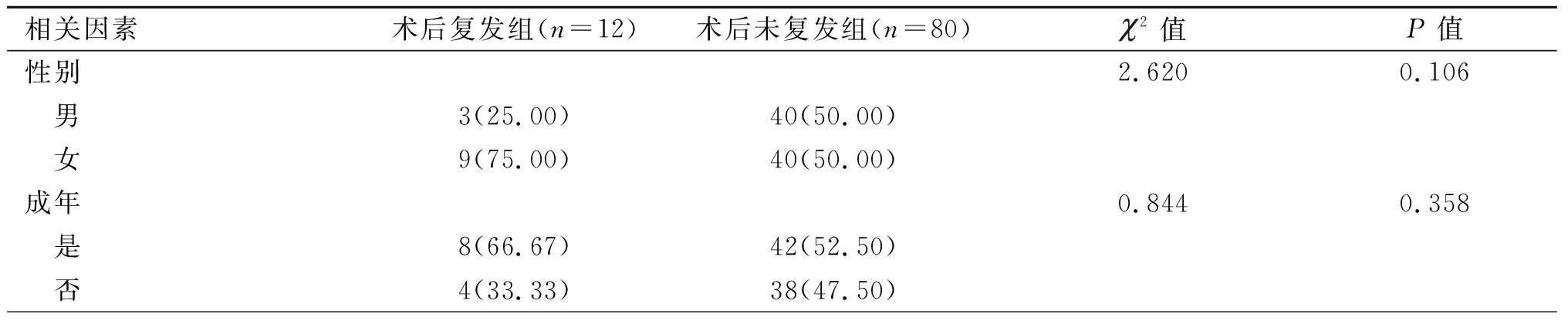
表1 感染期耳前瘘管切除术患者术后复发相关因素分析[n(%)]
2.3 logistic多因素回归分析法明确影响感染期耳前瘘管切除术后复发的危险因素 将2.2中有统计学差异的变量作为自变量(X),复发(复发记为1,未复发记为0)作为因变量(Y),进行logistic回归分析赋值。见表2。经logistic多因素回归分析,瘘管类型、手术方式和术前切开引流>2次是影响感染期耳前瘘管切除术患者术后复发的危险因素。见表3。

表2 logistic多因素回归分析法赋值
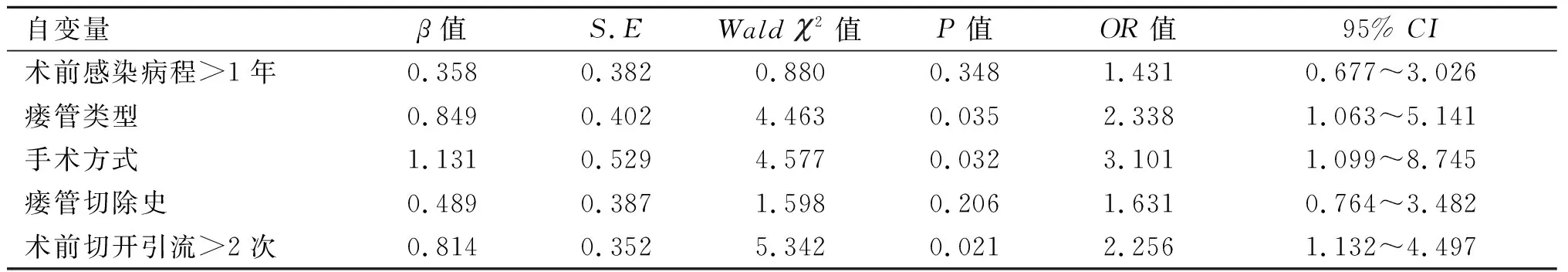
表3 logistic多因素回归分析法明确影响感染期耳前瘘管切除术后复发的危险因素
3 讨论
耳前瘘管属先天性畸形,一旦感染易反复发作,目前国内关于耳前瘘管感染期的治疗均以常规疗法为主,即先切开脓肿引流,采取抗感染措施控制炎症后再行手术切除,手术本身难度不大,但因疾病特殊性,术中容易形成上皮及耳廓软骨等部分残留,引起耳前瘘管再复发事件,复发率高达43%[8-9]。有研究[10]报道,感染期耳前瘘管切除术是一种有效的治疗手段,能明显减少患者痛苦,尽早清除病灶,减少术后复发率。当前关于复发率的报道不一,但基本维持在5.5%左右,而本研究结果显示,92例感染期耳前瘘管患者进行耳前瘘管切除术后随访6个月发现12例复发,复发率为13.04%,高于既往研究结果,猜测可能与本研究选取样本量较少有关。由此可见,感染期先行耳前瘘管切除术患者亦会存在复发情况,探索影响感染期耳前瘘管切除术患者术后复发的危险因素是改善患者预后的关键。
本研究通过比较感染期耳前瘘管切除术后复发、未复发患者临床资料,结果发现,术前感染病程、瘘管类型、手术方式、瘘管切除史及术前切开引流次数存在差异。进一步经logistic多因素回归分析,结果显示瘘管类型、手术方式和术前切开引流>2次是影响感染期耳前瘘管切除术患者术后复发的危险因素。分析原因可能为:①变异型耳前瘘管发生率不高,本研究中有8例(8.70%)。此类瘘管表现多种多样,分布和走向与普通型不同,绝大多数分布于耳廓后下方,并且穿透耳廓软骨,有一些另类的表现为多个瘘口或瘘口位置复杂,瘘管分支难以辨认,手术难度较普通耳前瘘管更大,极易因术中未完全切除瘘管相关软骨或切除范围不足引起术后复发[11-12]。②单纯瘘管切除法是沿瘘管走形完整切除瘘管而不影响周围组织的手术方法;耳前组织整块切除法是指将耳前瘘管及其分支、周围炎性和瘢痕组织以及颞筋膜浅层组织、耳廓软骨及软骨膜的一部分一并切除的手术方法,切除范围较广,能最大化切除瘘管根部可能存在的病变组织[13]。HUANG等[14]通过观察耳前组织整块切除法治疗难治性感染期耳前瘘管的临床效果发现,6个月后的复发率为2.86%。③大部分耳前瘘管无症状,一旦感染,可反复发作,有时可形成脓液,术前需切开脓肿引流,反复感染会增加引流次数,多次反复切开引流后病变部位粘连比较严重,解剖结构不清晰,完全切除瘘管组织较难,容易引起病变组织残留,从而引起复发[15]。因此反复切开引流患者术中应更仔细彻底清除耳前瘘管组织,以尽量减少术后复发。
综上所述,感染期耳前瘘管切除术后患者存在复发风险,瘘管类型、手术方式和术前切开引流次数是影响感染期耳前瘘管切除术后复发的危险因素。
