稳定期慢性阻塞性肺疾病患者营养状况与肺功能指标的相关性分析
2023-10-10牛济慈施丽莎李杰红
牛济慈,施丽莎 ,李杰红
(1.首都医科大学护理学院,北京 100069;2.中日友好医院,北京 100029)
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)简称慢阻肺,是临床常见的慢性呼吸系统疾病,具有发病率高、病程长、病残率高、需长期用药等特点[1]。在我国,慢阻肺死亡率为0.068%,是居民死亡的第三大原因[2]。肺功能检测对呼吸系统疾病的鉴别诊断有着十分重要的意义,可依据肺功能对慢阻肺患者疾病严重程度进行分级[3]。慢阻肺可引起膳食摄入量减少、消化和吸收功能障碍、蛋白质和脂肪合成减少等问题,使患者处于高分解、高代谢状态[4]。一般情况下慢阻肺患者会出现体重下降,约有60%的患者伴有营养不良[5]。孙伟玮[6]的研究显示营养不良会加重慢阻肺患者肺功能损害。有研究[7-8]发现,适当提高体重指数(BMI)能改善肺功能,但仅以BMI 衡量患者的营养状况并不全面。本研究分析营养指标与肺功能的相关性,探讨体脂率(BFP)、基础代谢率、内脏脂肪指数、全身及不同部位的皮下脂肪率和肌肉率对肺功能是否存在影响,旨在为慢阻肺患者进行临床营养学方面的健康指导提供理论依据。
1 对象与方法
1.1 对象
采用便利抽样法,选择2021 年3—5 月在中日友好医院门诊及病房确诊为稳定期慢性阻塞性肺疾病的患者为研究对象。纳入标准:符合GOLD2021 慢性阻塞性肺疾病诊断,处于COPD稳定期;能够配合完成肺功能检测;能够配合完成体成分分析仪检测者。排除标准:存在精神或者智力障碍者;合并支气管哮喘、呼吸衰竭、肺部恶性肿瘤者;合并甲亢、消化道恶性肿瘤等营养吸收障碍疾病者。本研究采用相关分析,样本量应是自变量数量的5~10 倍,本研究的自变量为13 个,考虑到15%的无应答率,样本量最少为75 例,但由于课题开展时间有限,因此实际仅52 例样本。调查对象均自愿参加本研究。
1.2 研究方法
1.2.1 研究工具(1)一般资料问卷。根据研究目的自行设计问卷,包括科室、性别、年龄、体重指数、体脂率、内脏脂肪指数、第一秒用力呼气量(FEV1)等内容。(2)测量工具。欧姆龙HBF- 371脂肪测量仪,康尔福盛Master Screen System PFT 型肺功能测定仪。
1.2.2 观察指标及资料收集方法 记录体重、体重指数、体脂率、基础代谢率、内脏脂肪指数、全身及不同部位的皮下脂肪率、全身及不同部位的肌肉率、FEV1占用力肺活量的百分比(FEV1/FVC)、FEV1占预计值的百分比(FEV1%)、呼气流量峰值(PEF)等。
(1)营养指标测量方法:开启体脂秤,先设置待测患者的年龄、性别及身高(精确至0.5 cm)。随后患者脱去外套、鞋袜,取下背包、饰品、手表等可能影响测量结果的物品。患者双脚站立于测量位置,双手伸直与身体呈90°并握住手柄,保持站立姿势约10 s,待体脂秤读数完毕后测量结束。(2)肺功能指标测量方法:检测场所为肺功能检测室,患者在静息状态下保持坐或站的姿势,尽量呼尽肺内空气后用嘴唇完全含住一次性过滤器,以防漏气。呼气总时间应超过6 s,或持续至呼气容积线出现平台。呼吸过程中无咳嗽中断。
由实习护生对营养指标进行读数并记录;一名呼吸科护士对有异常的指标再次测量,两人复核后记录。肺功能指标由肺功能检测室两名医师读数并记录。所有资料由两人录入电脑,第三人核对。所有营养指标用同一台体脂仪进行检测,肺功能指标由同一台肺功能测定仪进行检测。参照美国胸科协会制定的肺功能检测标准[9]进行质量控制。
参考体脂率分级标准[10]将患者分为体脂偏低组(BFP<18%)、体脂正常组(18%≤BFP<25%)、体脂偏高组(25%≤BFP<30%)、Ⅰ级肥胖组(30%≤BFP<35%)和Ⅱ级及以上肥胖组(BFP≥35%);依据中国肥胖问题工作组标准[11],以BMI 等级标准将患者分为低体重(BMI<18.5)、正常(18.5≤BMI<24)、超重(24≤BMI<28)和肥胖(BMI≥28)几组;依据GOLD 分级标准[12],按照气流受限严重程度进行肺功能评估,即以FEV1占预计值百分比为分级标准,将慢阻肺患者根据气流受限程度分为I 级(轻度,≥80%),Ⅱ级(中度,50%~<80%),Ⅲ级(重度,30%~<50%)、Ⅳ级(极重度,<30%)。
1.2.3 统计学方法 采用SPSS 软件进行统计学分析,计数资料采用频数、百分比表示,计量资料采用均数、标准差表示。组间比较采用方差分析、t 检验和秩和检验。体重指数、体脂率、基础代谢率、内脏脂肪指数、全身及不同部位的皮下脂肪率、全身及不同部位的肌肉率与肺功能指标的相关性采用Pearson 和Spearman 相关分析,以P<0.05 为差异有统计学意义。
2 结果
2.1 一般资料(见表1)
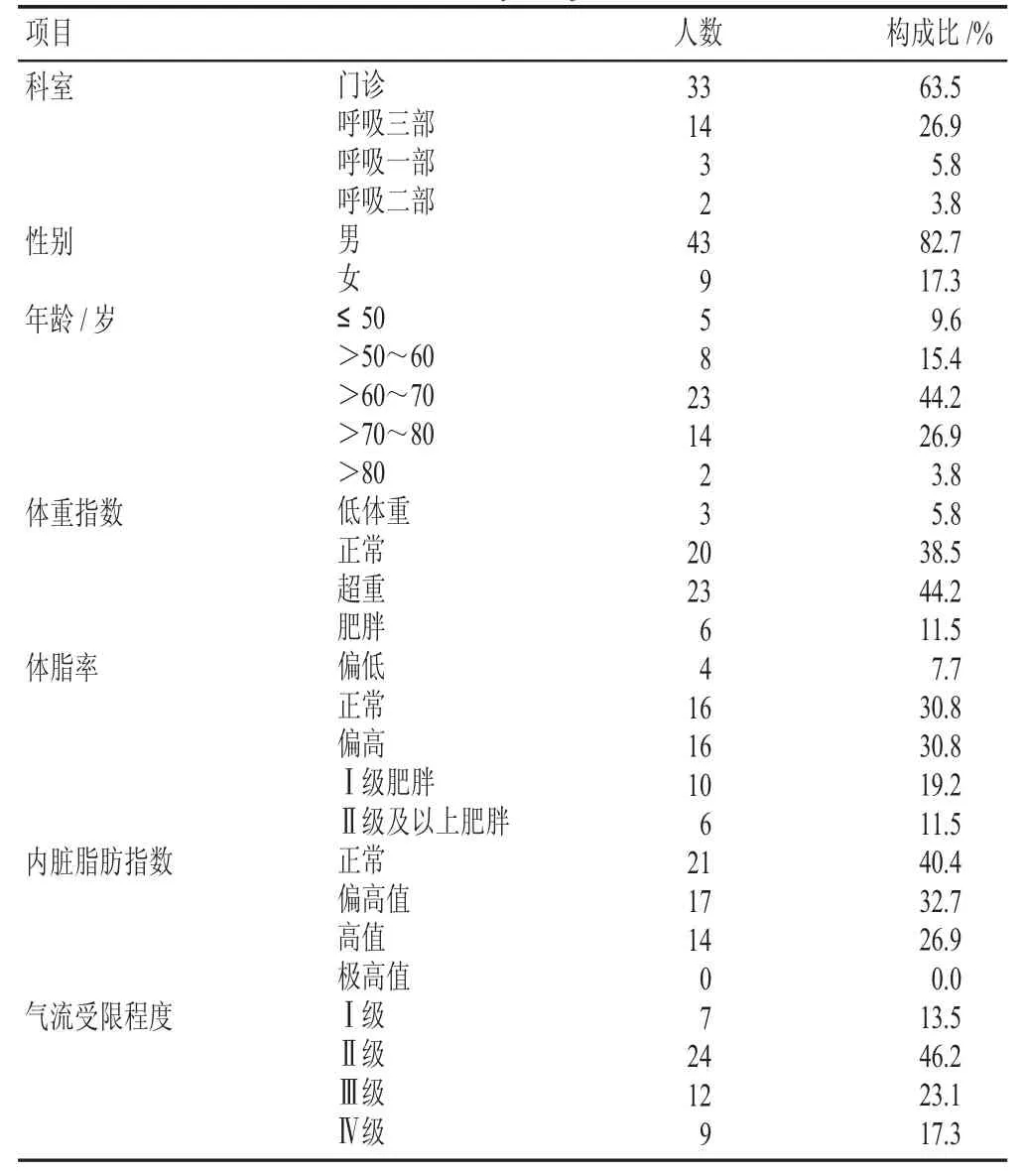
表1 研究对象一般资料、营养状况与肺功能情况Table 1 General information,nutritional status,and pulmonary function of the study subjects
52 例患者中多数人来自门诊,男性居多,男女比为4.8∶1。患者年龄41~83 岁,平均年龄(65.17±1.31)岁;体重指数为(24.19±3.70)kg·m-2,体脂率为(26.86±6.98)%,基础代谢率为(1 529.71±237.19)kcal·d-1,内脏脂肪指数为(10.78±5.23)。男性患者体重指数为(16.7~35.1)kg·cm-2,体脂率为8.6%~38.7%。女性患者体重指数为(19.7~31.5)kg·cm-2,体脂率为29.6%~42.7%。以吴少雄等[13]提出的人体24 h 静息代谢参考值作为基础代谢参照值,30~60 岁男性基础代谢波动率为2.77%~11.45%,>60 岁男性基础代谢波动率为1.23%~12.12%,>60 岁女性基础代谢波动率为0.76%~20.03%。
2.2 患者营养状况与肺功能的相关性
Pearson 相关分析显示,营养指标与FEV1/FVC 及FEV1均无相关性(P>0.05)。基础代谢率、全身肌肉率、下肢肌肉率与PEF 呈正相关关系;Spearman 等级相关分析显示,体重与PEF呈正相关关系(见表2)。
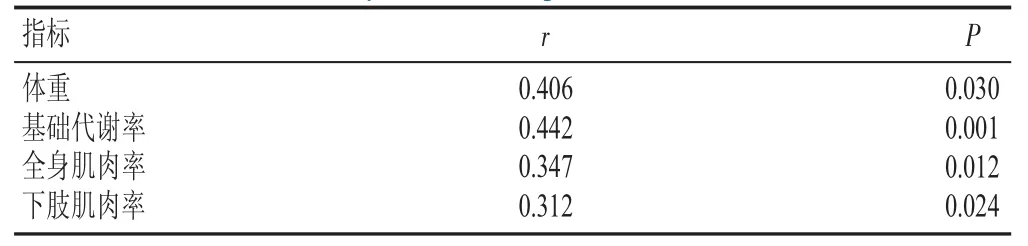
表2 患者营养状况与PEF 的相关性分析Table 2 Correlation analysis between patient nutritional status and PEF
2.3 组间比较结果
2.3.1 不同体脂率患者肺功能指标比较(见表3) 方差分析发现,不同体脂率患者的FEV1不同,差异有统计学意义(P<0.05)。
表3 不同体脂率患者肺功能指标比较(±s)Table 3 Comparison of pulmonary function indicators among patients with different body fat ratios(±s)
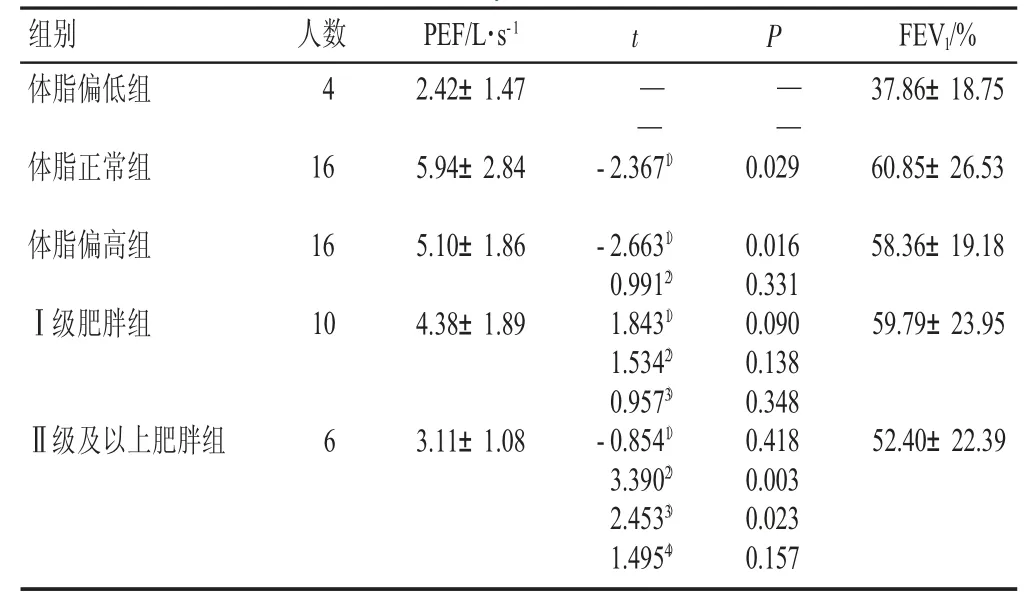
表3 不同体脂率患者肺功能指标比较(±s)Table 3 Comparison of pulmonary function indicators among patients with different body fat ratios(±s)
注:1)与体脂偏低组比较;2)与体脂正常组比较;3)与体脂偏高组比较;4)与Ⅰ级肥胖组比较。
t体脂偏低组体脂正常组——PEF/L·s-1 2.42±1.47 5.94±2.84 5.10±1.86 P——- 2.3671)- 2.6631)0.9912)1.8431)1.5342)0.9573)- 0.8541)3.3902)2.4533)1.4954)体脂偏高组Ⅰ级肥胖组组别 人数4 16 16 10 FEV1/%37.86±18.75 60.85±26.53 58.36±19.18 59.79±23.95 0.029 0.016 0.331 0.090 0.138 0.348 0.418 0.003 0.023 0.157 4.38±1.89Ⅱ级及以上肥胖组6 3.11±1.08 52.40±22.39
独立样本t 检验两两比较发现,体脂正常组与体脂偏高组、体脂偏高组与Ⅰ级肥胖组、Ⅰ级肥胖组与Ⅱ级及以上肥胖组的PEF 比较差异均无统计学意义(P>0.05);体脂偏低组的PEF低于体脂正常组,差异有统计学意义(P<0.05);体脂偏高组的PEF 高于Ⅱ级及以上肥胖组,差异有统计学意义(P<0.05)。
2.3.2 不同BMI 患者肺功能指标比较 独立样本t 检验显示,不同BMI 患者符合正态分布的肺功能指标(FEV1%、PEF)比较差异均无统计学意义(P>0.05);秩和检验显示,各组不符合正态分布的肺功能指标(FEV1/FVC)比较差异无统计学意义(P>0.05)。
2.3.3 不同肺功能分级患者营养指标比较(见表4) 方差分析及Kruskal- Wallis 检验发现,不同肺功能分级患者的上肢肌肉率比较差异有统计学意义(P<0.05)。秩和检验发现,Ⅰ级组与Ⅱ、Ⅲ、Ⅳ组上肢肌肉率比较差异均无统计学意义(P>0.05);Ⅱ级组上肢肌肉率低于Ⅲ级、Ⅳ级组,差异有统计学意义(P<0.05)。独立样本t 检验发现,Ⅱ级组全身皮下脂肪率、躯干皮下脂肪率及下肢皮下脂肪率均高于Ⅲ级组,差异有统计学意义。
表4 不同肺功能分级患者营养指标比较(±s)Table 4 Comparison of nutritional indicators among patients with different pulmonary function grades(±s)
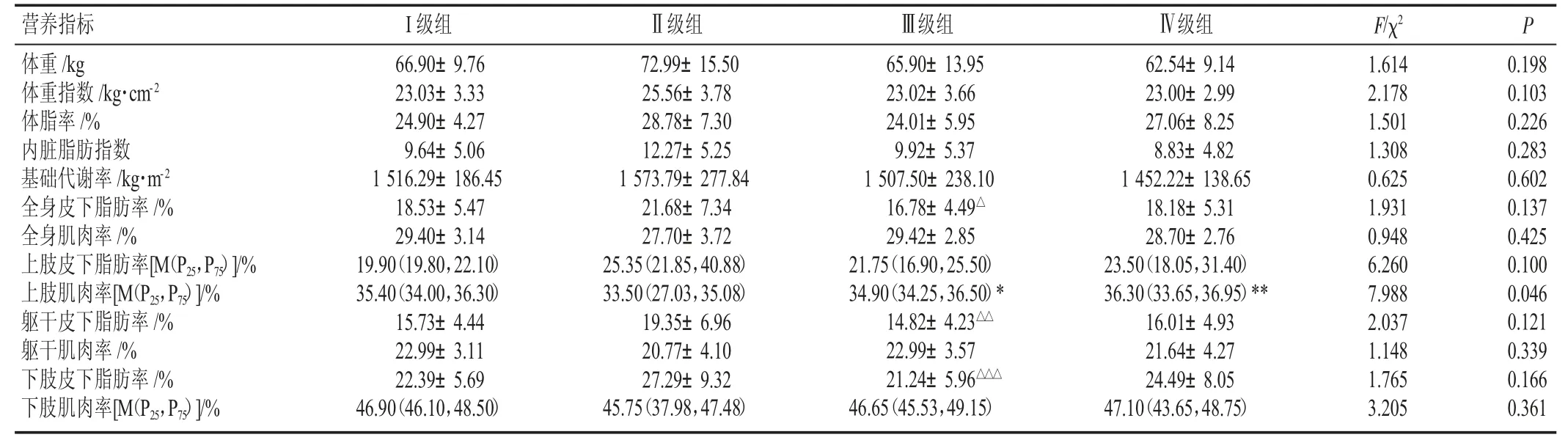
表4 不同肺功能分级患者营养指标比较(±s)Table 4 Comparison of nutritional indicators among patients with different pulmonary function grades(±s)
注:* 表示与Ⅱ级组比较,Z=2.198,P=0.028;** 表示与Ⅱ级组比较,Z=2.062,P=0.039。△表示与Ⅱ级组比较,t=2.115,P=0.042;△△表示与Ⅱ级组比较,t=2.064,P=0.047;△△△表示与Ⅱ级组比较,t=2.041,P=0.049。
营养指标 P 0.198 0.103 0.226 0.283 0.602 0.137 0.425 0.100 0.046 0.121 0.339 0.166 0.361 I 级组F/χ2体重/kg体重指数/kg·cm-2体脂率/%内脏脂肪指数基础代谢率/kg·m-2全身皮下脂肪率/%全身肌肉率/%上肢皮下脂肪率[M(P25,P75)]/%上肢肌肉率[M(P25,P75)]/%躯干皮下脂肪率/%躯干肌肉率/%下肢皮下脂肪率/%下肢肌肉率[M(P25,P75)]/%66.90±9.76 23.03±3.33 24.90±4.27 9.64±5.06 1 516.29±186.45 18.53±5.47 29.40±3.14 19.90(19.80,22.10)35.40(34.00,36.30)15.73±4.44 22.99±3.11 22.39±5.69 46.90(46.10,48.50)Ⅱ级组72.99±15.50 25.56±3.78 28.78±7.30 12.27±5.25 1 573.79±277.84 21.68±7.34 27.70±3.72 25.35(21.85,40.88)33.50(27.03,35.08)19.35±6.96 20.77±4.10 27.29±9.32 45.75(37.98,47.48)Ⅲ级组65.90±13.95 23.02±3.66 24.01±5.95 9.92±5.37 1 507.50±238.10 16.78±4.49△29.42±2.85 21.75(16.90,25.50)34.90(34.25,36.50)*14.82±4.23△△22.99±3.57 21.24±5.96△△△46.65(45.53,49.15)Ⅳ级组62.54±9.14 23.00±2.99 27.06±8.25 8.83±4.82 1 452.22±138.65 18.18±5.31 28.70±2.76 23.50(18.05,31.40)36.30(33.65,36.95)**16.01±4.93 21.64±4.27 24.49±8.05 47.10(43.65,48.75)1.614 2.178 1.501 1.308 0.625 1.931 0.948 6.260 7.988 2.037 1.148 1.765 3.205
3 讨论
3.1 COPD 患者可能存在营养过剩问题
以往研究[5]报道,慢阻肺患者营养不良发生率极高,营养缺乏直接影响疾病的治疗和预后。本研究中,慢阻肺患者肥胖或超重者超过半数,低体重慢阻肺患者仅占5.8%。这可能与样本量较少、研究时间短、样本采集地点单一有关。《中国居民营养与慢性病状况报告》[14]指出,国内不同年龄段人群超重肥胖率随年龄增长而逐渐上升,超过一半的成年居民超重或肥胖。胡川等[15]研究指出,肥胖可能会加重老年稳定期慢性阻塞性肺疾病患者的临床症状。将体重指数控制在正常范围有助于维持呼吸系统功能,延缓肺功能恶化。因此,需对慢阻肺患病群体出现营养过剩的趋势进行研究,针对超重及肥胖慢阻肺患者进行相应健康指导。
3.2 COPD 患者呈男多女少、多为60 岁以上中老年的趋势
由表1 可见,慢阻肺患者男女比为4.8∶1,60 岁以上患者占74.9%。这说明慢阻肺的男性发病率明显高于女性;60 岁以上人群慢阻肺患病率明显高于青壮年。该结论与已有研究[16]相符。但有研究认为年龄大、营养状况差、体重指数低是慢阻肺高危人群的特征[17]。赵海金等[18]提出慢阻肺越早进行干预获益更大。因此,对于营养状况不佳的中老年人群,应将肺功能列为常规体检项目,早诊断、早预防、早治疗。
3.3 体脂率正常的COPD 患者肺功能优于体脂率异常者
本研究结果表明,体脂率正常的COPD 患者肺功能优于体脂率偏低及体脂率偏高的患者(BFP≥35%)。这说明体脂率过高或过低都会影响肺功能。《中国居民膳食指南科学研究报告(2021)》指出中国居民日常膳食中平均脂肪占比持续上升,但新鲜蔬果、豆类制品、奶类制品摄入量不足,食用油、盐的摄入量远高于推荐摄入量,膳食结构不合理问题十分突出。18 岁及以上居民超重率为34.3%、肥胖率为16.4%,成年居民超重或肥胖率已经达到50.7%。因此,应对慢阻肺患者开展个性化的健康宣教,对于体脂率较低的患者鼓励其适当增加饮食中的脂肪摄入量,积极补充营养。有研究[19]提出,鼓励慢阻肺患者食用清淡且富含维生素、血糖生成指数(GI)较低的新鲜水果和蔬菜,如牛油果、柚子、樱桃、柠檬等。慢阻肺患者应将体重、体脂率控制在正常范围,注意监测体脂率、体内肌肉含量等指标,避免出现营养不良或摄入过量脂肪、油、盐等,通过改善营养状况促进肺功能恢复或提升。
3.4 提高全身肌肉率可改善肺功能
本研究结果表明,提高全身肌肉率可改善肺功能。由表2可见,基础代谢、全身肌肉率和下肢肌肉率与PEF 呈正相关关系,体内肌肉含量正向影响慢阻肺患者的肺功能,这与罗瑜等[20-22]的观点一致。呼吸肌训练是促进患者肺功能恢复的重要手段。缩唇及腹式呼吸训练能够提高慢阻肺患者的最大呼气流量,降低呼吸频率,改善肺内高压状态,促进肺泡内淤积的多余气体排出,从而减少肺内残气量,提高肌力及活动耐力,提高肺部、呼吸肌、膈肌功能,减轻临床症状,防止肺功能下降。
4 结语
体脂率正常的慢阻肺患者肺功能优于体脂率偏低和过高的患者,提高全身肌肉率能改善肺功能。本研究发现,慢阻肺患者除了存在以往报道的营养不良问题,还存在营养过剩问题,这可能与近年来生活物资丰富,居民超重或肥胖率逐年升高有关,提示我们在今后的研究中除了关注营养不良问题外,还应加强慢阻肺患者的体重和体脂率控制,以体脂率为依据对慢阻肺患者进行针对性的营养指导。另外,对全身肌肉率较低者进行呼吸肌锻炼指导,提高患者全身及呼吸肌肌肉含量,改善慢阻肺患者肺功能,提高其生活质量。本研究具有一定局限性,慢阻肺患者营养过剩问题较营养不良问题更为突出这一结论,还需大样本研究来进一步验证。同时,由于研究时间在春夏季,未能涵盖慢阻肺高发的秋冬季节样本,今后还会通过增加样本量、延长研究时间,针对稳定期慢阻肺患者开展营养状况研究,从而更好地为临床慢阻肺患者提供营养指导。
