探究妊娠期甲状腺功能减退症对孕妇血糖、血脂及妊娠结局的影响
2023-09-22侯玉琼
侯玉琼
在妊娠期出现甲状腺功能减退症的情况并不罕见,是一种危害性高、发病高的疾病。甲状腺功能减退症是最常见的与妊娠有关的甲状腺疾病, 影响到所有孕妇的3%~5%[1]。一般分为临床甲状腺功能减退症、亚临床甲状腺功能减退症, 其中后者的发病率更高[2,3]。孕妇在患病后出现妊娠期糖尿病、脂代谢紊乱、妊娠期高血压等并发症的几率均会提升, 出现早产、流产、死胎等不良事件的几率也会增加[4,5]。本文以2020 年1 月~2021 年12 月为研究时间, 从该时间内本院孕妇中择取2000 例, 均接受甲状腺功能筛查, 根据筛查结果将出现甲状腺功能减退症的100 例孕妇作为观察组,随机选取正常孕妇100 例作为对照组, 探索其差异性如下。
1 资料与方法
1.1 一般资料 以2020 年1 月~2021 年12 月为研究时间, 从该时间内本院孕妇中择取2000 例, 均接受甲状腺功能筛查, 根据筛查结果将出现甲状腺功能减退症的100 例孕妇作为观察组, 随机选取正常孕妇100 例作为对照组。对照组:年龄20~40 岁, 平均年龄(30.32±3.77)岁;孕前体质量指数(BMI)15~35 kg/m2,平均BMI(23.32±3.91)kg/m2;孕周36~39 周, 平均孕周(37.72±1.55)周;孕次1~4 次, 平均孕次(2.23±0.62)次;初产妇60 例、经产妇40 例。观察组:年龄21~40 岁,平均年龄(30.51±3.43)岁;孕前BMI 16~35 kg/m2, 平均BMI(23.40±3.89)kg/m2;孕周37~39 周, 平均孕周(37.80±1.40)周;孕次1~3 次, 平均孕次(2.40±0.53)次;初产妇61 例、经产妇39 例;亚临床甲状腺功能减退症90 例、临床甲状腺功能减退症10 例。两组孕妇的一般资料比较, 差异无统计学意义(P>0.05), 具有可比性。本研究详细方案已通过本院医学伦理委员会审批。
1.2 纳入、排除及诊断标准
1.2.1 纳入标准 ①在孕期均无甲状腺疾病史;②均无糖尿病、高血压、高血脂史;③均未使用过甲状腺疾病相关药物进行治疗;④均被告知研究具体内容且表示认同;⑤对照组TSH<2.50 mU/L、TPO-Ab 结果显示为阴性, 即<9 IU/ml。
1.2.2 排除标准 ①在整个孕期及产后1 个月内失去随访者;②有其他重大疾病者;③有其他甲状腺疾病者。
1.2.3 妊娠期甲状腺功能减退症诊断标准 以2017年美国甲状腺协会 (ATA) 提出的诊断标准为背景:①亚临床甲状腺功能减退症的诊断条件为TSH>4.0 mU/L、FT4在正常水平内。②临床甲状腺功能减退症的诊断条件为TSH>4.0 mU/L、FT4低于正常水平。
1.2.4 妊娠期糖尿病诊断标准 以下条件只要满足1 条即可以诊断为妊娠期糖尿病:①空腹静脉血糖出现2 次及以上的水平>5.1 mmol/L 的情况;②在妊娠24~28 周时开展糖耐量检测, 显示空腹血糖>5.1 mmol/L、1 h 血糖值>10.0 mmol/L 或者2 h 血糖值>8.5 mmol/L。
1.3 方法 所有孕妇均接受甲状腺功能筛查:在清晨采集所有孕妇的空腹静脉血3 ml, 在室温下静置30 min, 接受3500 r/min 的离心处理5 min 后, 将血清分离, 择取美国BeckmanCoulter 全自动化学发光仪DXI 800 展开FT3、FT4、TSH、TPO-Ab 水平的检测。两组孕妇均接受血糖、血脂水平的检测:在妊娠晚期清晨采集两组孕妇的空腹静脉血, 择取产自日本希森美康株式会社的CHEMIX-180 型全自动生化分析仪, 使用葡萄糖氧化酶法进行血糖、血脂水平的检测, 具体包括FBG、2 h PG、TC、TG、LDL-C、HDL-C。
1.4 观察指标
1.4.1 比较两组血糖、血脂指标水平 包括FBG、2 h PG、TC、TG、LDL-C、HDL-C。
1.4.2 比较两组不良妊娠结局发生情况 包括流产、早产、围生期胎儿死亡、出生缺陷、妊娠有关疾病等。
1.4.3 比较两组甲状腺功能指标水平 包括FT3、FT4、TSH、TPO-Ab。
1.5 统计学方法 采用SPSS22.0 统计学软件进行统计分析。计量资料以均数±标准差(±s)表示, 采用t 检验;计数资料以率(%)表示, 采用χ2检验。P<0.05 表示差异具有统计学意义
2 结果
2.1 两组血糖、血脂指标水平比较 观察组的FBG、2 h PG、TC、TG、LDL-C 水平高于对照组, HDL-C 水平低于对照组, 差异具有统计学意义 (P<0.05)。见表1。观察组中妊娠期糖尿病发生率为40.00%(40/100), 高于对照组的20.00%(20/100), 差异具有统计学意义(χ2=9.524, P=0.002<0.05)。
表1 两组血糖、血脂指标水平比较( ±s, mmol/L)
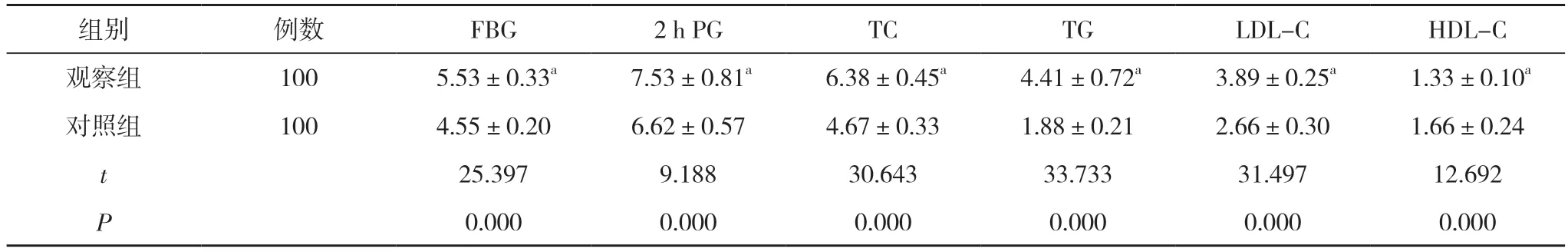
表1 两组血糖、血脂指标水平比较( ±s, mmol/L)
注:与对照组比较, aP<0.05
组别 例数 FBG 2 h PG TC TG LDL-C HDL-C观察组 100 5.53±0.33a 7.53±0.81a 6.38±0.45a 4.41±0.72a 3.89±0.25a 1.33±0.10a对照组 100 4.55±0.20 6.62±0.57 4.67±0.33 1.88±0.21 2.66±0.30 1.66±0.24 t 25.397 9.188 30.643 33.733 31.497 12.692 P 0.000 0.000 0.000 0.000 0.000 0.000
2.2 两组不良妊娠结局发生情况比较 观察组的不良妊娠结局发生率高于对照组, 差异具有统计学意义(P<0.05)。见表2。
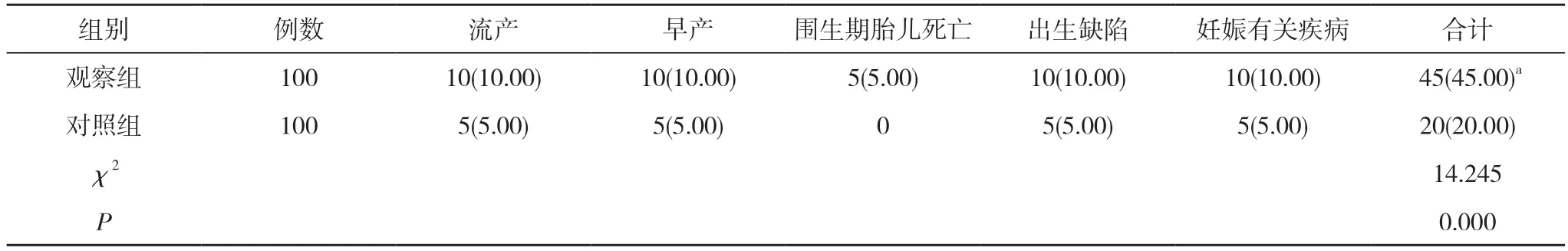
表2 两组不良妊娠结局发生情况比较[n(%)]
2.3 两组甲状腺功能指标水平比较 观察组的FT3、FT4水平低于对照组, TSH、TPO-Ab 水平高于对照组,差异具有统计学意义 (P<0.05)。见表3。
表3 两组甲状腺功能指标水平比较( ±s)
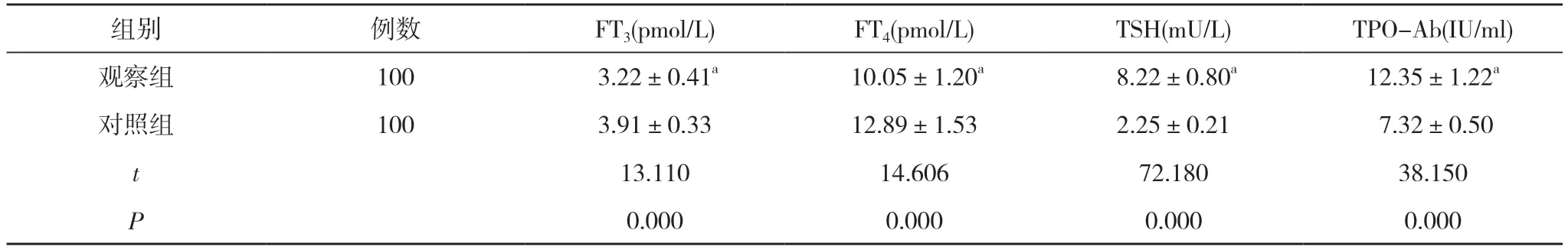
表3 两组甲状腺功能指标水平比较( ±s)
注:与对照组比较, aP<0.05
组别 例数 FT3(pmol/L) FT4(pmol/L) TSH(mU/L) TPO-Ab(IU/ml)观察组 100 3.22±0.41a 10.05±1.20a 8.22±0.80a 12.35±1.22a对照组 100 3.91±0.33 12.89±1.53 2.25±0.21 7.32±0.50 t 13.110 14.606 72.180 38.150 P 0.000 0.000 0.000 0.000
3 讨论
随着我国二胎、三胎政策的开放, 大龄产妇变得更多, 孕期甲状腺功能异常出现的几率也随之升高[6,7]。在妊娠期的女性, 自身下丘脑-垂体-甲状腺调控系统会处于应激状态, 甲状腺激素水平会变得不稳定。甲状腺激素对于人体来说十分重要, 能够调节孕妇及胎儿的能量代谢, 例如碳水化合物、蛋白质、脂肪等[8,9]。当甲状腺激素出现异常时, 孕妇可能会产生妊娠期糖尿病、妊娠期高血压、妊娠期高血脂症等, 新生儿也可能会出现体质量过低、呼吸窘迫、认知功能障碍等[10,11]。孕期特殊的内分泌状态使得甲状腺激素水平发生改变, 同时会影响血糖及血脂的代谢, 目前认为甲状腺功能减退症同妊娠期糖尿病可相互影响, 一种疾病会促进另一疾病的发生, 加重不良危害[12,13]。通过体外和体内实验发现, 妊娠期甲状腺功能减退症导致胰岛素抵抗可能与过量的葡萄糖-脂肪酸循环引起的外周胰岛素反应性减少, 削弱了胰岛素增加胰岛素敏感组织的血流速率的能力有关。为此,本研究分析了孕期甲状腺激素水平与血糖、血脂的相关性, 探讨妊娠期甲状腺功能减退症与妊娠期糖尿病及血脂代谢紊乱的关系, 同时评价妊娠结局, 做到提前干预, 保证母婴健康, 最终结果显示:观察组的FBG、2 h PG、TC、TG、LDL-C 高于对照组, HDL-C 低于对照组, 差异具有统计学意义 (P<0.05)。观察组中妊娠期糖尿病发生率高于对照组, 差异具有统计学意义(P<0.05)。观察组的不良妊娠结局发生率高于对照组,差异具有统计学意义 (P<0.05)。观察组的FT3、FT4低于对照组, TSH、TPO-Ab 高于对照组, 差异具有统计学意义 (P<0.05)。可以看出, 出现妊娠期甲状腺功能减退症的孕妇更容易出现妊娠期糖尿病、高血脂症, 且更易发生妊娠期糖尿病、脂类代谢紊乱, 更容易引起不良妊娠结局。
进而分析为:目前孕期通过进行血清FT4、TSH及TPO-Ab 水平检测来评估甲状腺功能, 这3 个指标作为孕期甲状腺功能筛查的主要评定指标。已有研究发现[14,15], 亚临床甲状腺功能减退症患者多数会存在TPO-Ab 阳性, 说明自身的免疫功能异常, 看作是一种胰岛素抵抗状态, 从而会引起血糖和胰岛素升高, 进一步促进了妊娠期糖尿病的发生。与甲状腺功能正常的女性相比, 患有甲状腺功能减退症的女性患妊娠期糖尿病的风险明显升高, 会增加胰岛素抵抗[16,17]。亚临床甲状腺功能减退症患者对脂质代谢也有影响, 甲状腺激素通过调节肝细胞表面低密度脂蛋白受体表达及脂蛋白酶的活性, 进而影响脂类物质的代谢[18,19]。可能的原因为当发生甲状腺功能减退症时, 甲状腺素降低, 肝细胞表面低密度脂蛋白受体数量及活性降低, 低密度脂蛋白摄取减少, 即清除和降解减少, 致使血中低密度脂蛋白水平升高[20,21]。同时甲状腺素下降会降低脂蛋白的活性, 引起胆固醇清除降解减少, 血中浓度升高。另外甲状腺功能减退症会使游离脂肪酸大量流入肝脏, 引起肝内低密度脂蛋白合成增加, 最终导致TG含量升高[22,23]。长时间的甲状腺功能减退症伴糖脂代谢紊乱, 将会使妊娠期妇女的血糖及血脂水平长期异常, 致使血管壁造成损伤, 血流量供应减少, 进一步导致机体各脏器血流灌量减少, 从而缺乏细胞供氧量, 更为甚者出现胎盘老化, 致使胎儿生长发育受限[24]。班彦杰等[25]学者于2020 年在《中国实用妇科与产科杂志》上发表了一篇文献, 进行了与本文类似的研究, 得到的数据与结论也与本文较为相似。刘成程等[26]学者于2021 年在《中国妇幼保健》上发表了文献, 其中进行的研究、得到的数据、分析的结论均与本文基本一致。
综上所述, 妊娠期甲状腺功能减退症与妊娠期糖尿病和高血脂症具有相关性, 存在甲状腺功能异常孕妇更易发生妊娠期糖尿病和脂类代谢紊乱, 更容易引起流产、早产、围生期胎儿死亡及出生缺陷等一系列不良妊娠结局, 应在孕期尽早进行甲状腺功能筛查, 有助于改善不良妊娠结局。
