乙型肝炎肝硬化并发自发性细菌性腹膜炎患者外周血单个核细胞NLRP3和Caspase-1水平变化及其临床意义探讨*
2023-09-13冯冬霞杨振斌刘亚芹胡茜莹
冯冬霞,奚 晶,杨振斌,刘亚芹,胡茜莹
乙型肝炎肝硬化患者营养状态较差,免疫力低下,极易出现各种感染。自发性细菌性腹膜炎(spontaneous bacterial peritonitis,SBP)是失代偿期肝硬化患者最易发生的腹腔感染,是指病原微生物侵入腹腔,造成明显损伤的感染,可迅速发展为肝肾功能衰竭,导致病情进一步恶化,是肝硬化等终末期肝病患者死亡的主要原因之一[1,2]。有报道显示,炎症介质参与了SBP的发生发展过程。核苷酸结合寡聚化结构域样受体蛋白3(nucleotide-binding oligomerization domain-like receptor protein 3,NLRP3)炎性小体主要由NLRP3和半胱氨酸蛋白酶1(caspase-1)组成,可参与促炎因子白细胞介素(interleukin,IL)的成熟和释放过程[3,4]。相关研究指出,机体NLRP3炎性小体活化可导致白细胞介素大量释放,激活Caspase-1凋亡通路,引起炎症反应的放大[5]。本研究旨在探究乙型肝炎肝硬化并发SBP患者外周血单个核细胞(peripheral blood mononuclear cells,PBMCs)NLRP3和Caspase-1水平变化及其临床意义。
1 资料与方法
1.1 病例来源 2018年1月~2020年5月我院诊治的乙型肝炎肝硬化并发SBP患者65例,男42例,女23例;年龄为41~73岁,平均年龄为(53.5±3.1)岁。符合《慢性乙型肝炎防治指南(2015年版)》的诊断标准[6],SBP符合《肝硬化腹水及相关并发症的诊疗指南》的诊断标准[7,8]:(1)有以下症状或体征之一:①急性腹膜炎的表现:出现呕吐、腹泻,腹部压痛或反跳痛,腹肌张力增高;②全身炎症反应综合征的表现:发热或体温不升、寒战、心动过速等;③无诱因肝功能指标恶化;④肝性脑病;⑤休克;⑥顽固性腹水或肾功能衰竭;⑦急性胃肠道出血。(2)有以下实验室检查异常之一:①腹水多形核白细胞计数≥0.25×109/L;②腹水细菌培养阳性;③血清降钙素原(procalcitonin,PCT)>0.5 ng/mL。根据严重程度将SBP分为轻症组和重症组。满足以下任何2项者,诊断为SBP重症感染:①体温>39℃;②感染性休克;③急性呼吸窘迫综合征;④不明原因的急性肾损伤3期;⑤外周血白细胞>10.0×109/L ;⑥血清降钙素原>2 ng/mL。排除标准:(1)合并其他脏器器质性疾病;(2)肝细胞癌;(3)其他病因导致的肝硬化;(4)合并自身免疫性疾病、酒精性肝病或药物性肝损伤;(5)合并消化道出血。本研究符合《赫尔辛基宣言》及其附录准则。
1.2 PBMCs NLRP3和Caspase-1水平检测 入院24 h内采集空腹静脉血3 ml,置于EDTA抗凝管中静置,以1:1将人外周血与淋巴细胞分离液(美国Sigma公司)混合,使用LB-5000型医用离心机(上海赵迪生物科技有限公司)3000 r/m离心10 min,分离PBMCs。再将Trizol加入装有PBMCs的试管,保存于-80℃、备用。应用大连宝生物有限公司提供的mRNA提取试剂盒提取PBMCs 总RNA,使用康为世纪反转录试剂盒进行反转录,qPCR引物由上海生工公司设计和合成(表1)。使用大连宝生物有限公司荧光定量试剂盒建立反应体系,使用7500型实时荧光定量PCR仪(Life Technoligies Holdings Pte Ltd)检测PBMCs NLRP3和Caspase-1 mRNA水平。
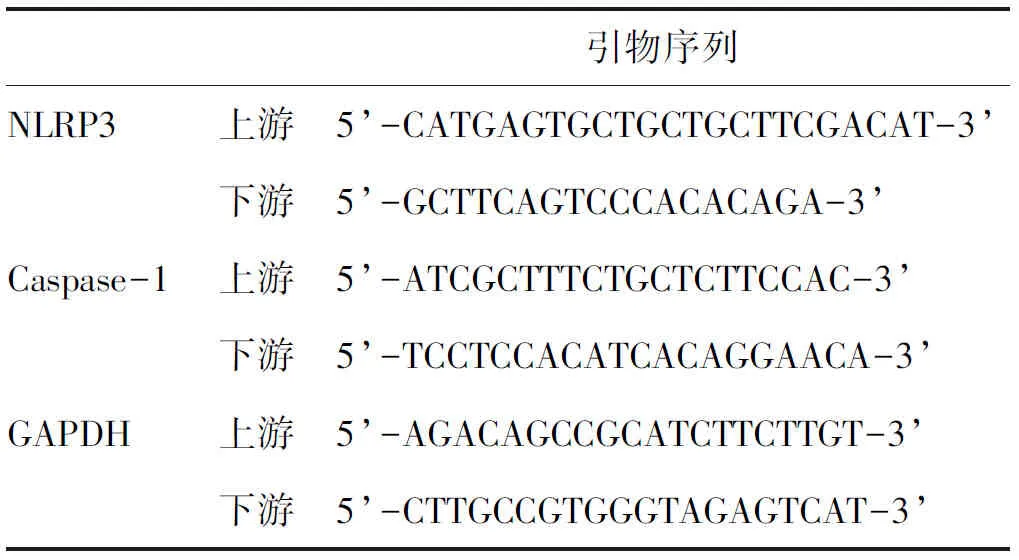
表1 引物序列
1.3 血清IL-1β和IL-18水平检测 采用ELISA法检测血清IL-1β和IL-18水平(济南来宝医疗器械有限公司)。
2 结果
2.1 轻症与重症组PBMCs NLRP3和Caspase-1及血清白介素水平比较 重症组PBMCs NLRP3和Caspase-1 mRNA水平及血清IL-1β和IL-18水平显著高于轻症组(P<0.05,表2)。
表2 两组PBMCs NLRP3和Caspase-1及血清白介素水平比较
2.2 各指标评估病情严重程度的价值 PBMCs NLRP3联合Caspase-1水平评估SBP患者病情严重的AUC显著大于各指标单独预测(P<0.05,表3、图1)。
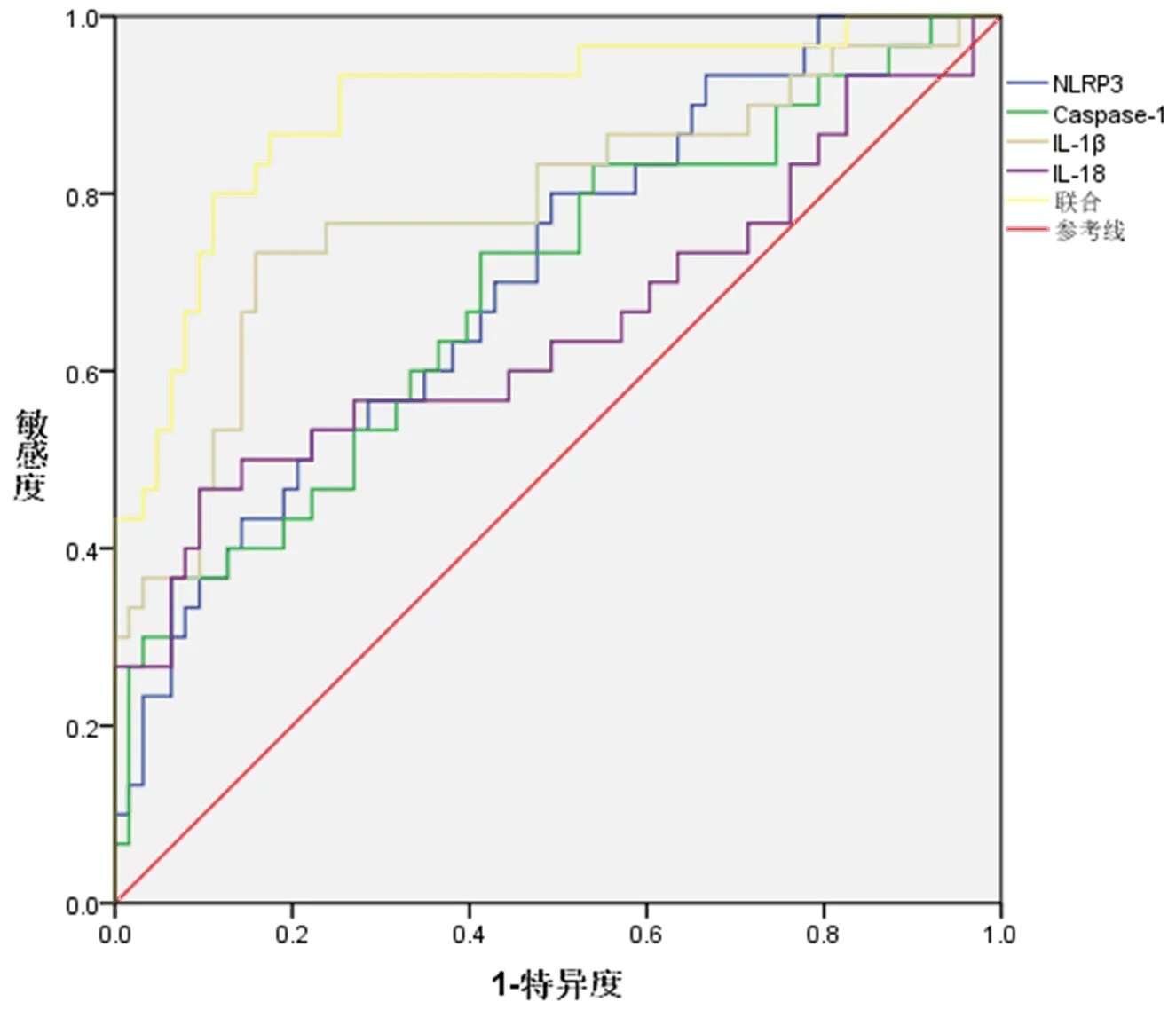
图1 各指标评估病情严重程度的ROC曲线

表3 各指标评估病情严重程度的价值
2.3 死亡组与生存组PBMCs NLRP3和Caspase-1及血清白介素水平比较 死亡组NLRP3和Caspase-1 mRNA水平及血清IL-1β和IL-18水平显著高于生存组(P<0.05,表4)。
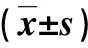
表4 死亡组与生存组NLRP3和Caspase-1及白介素水平比较
2.4 PBMCsNLRP3和Caspase-1及血清白介素水平预测预后的价值 应用PBMCs NLRP3联合Caspase-1水平预测患者预后的AUC显著大于各指标单独检测(P<0.05,表5、图2)。

图2 各指标预测预后的ROC曲线

表5 各指标预测预后的价值
3 讨论
SBP是指在肝病伴有腹水的基础上,无腹腔内感染灶和脏器破损,也无其他直接污染途径存在时发生的腹膜细菌感染。在肝硬化腹水患者较常见,也发生于急性肝衰竭或肾病综合征的[9,10]。肝硬化腹水患者因长期营养不良及免疫功能低下,单核-巨噬细胞系统和中性粒细胞系统功能减弱、肝功能受损导致抗感染能力下降,易并发SBP[11]。近年来,炎症小体及下游炎性因子在肝炎等肝脏疾病发病过程中的作用受到广泛关注。炎症小体是NLRP及其形成的多蛋白水解复合物,在多种疾病发病过程中具有重要作用[12,13]。NLRP3炎性小体属于NLRs家族,是一种由NLRP3、凋亡相关斑点样蛋白和Caspase-1组成的蛋白复合体。NLRP3可通过刺激细胞表面Toll受体或激活凋亡相关斑点样蛋白方式,促进NLRP3炎性小体形成,进而促使NLRP3和Caspase-1 mRNA水平上调。IL-18和IL-1β是NLRP3炎性小体分泌的炎性因子,IL-18可促进肥大细胞等分泌Th2细胞因子,以增强免疫应答;IL-1β可促进嗜酸性粒细胞聚集,维持相关细胞因子水平[14,15]。本研究发现,重症SBP组PBMCs NLRP3和Caspase-1 mRNA水平及血清IL-1β和IL-18水平显著高于轻症组,提示PBMCs NLRP3和Caspase-1水平与SBP严重程度有关,主要是因为细菌感染可激活NLRP3炎症小体及下游炎症因子,加重肝脏炎症反应。当机体受到细菌感染时,炎症小体可作用于关键的调节及转录因子,激活炎性介质,加重局部炎症反应,促进肝脏病变进展。另外,本研究结果显示,应用NLRP3和Caspase-1水平联合检测评估病情严重程度的AUC为0.899,提示联合检测对乙型肝炎肝硬化并发SBP患者病情严重程度具有评估价值。
SBP是肝硬化腹水患者的一种常见而严重的并发症,多见于晚期肝硬化和其它一些重症肝炎患者,是终末期肝病患者的重要死亡原因之一[16]。随着对SBP早期诊断和治疗水平的提高,其病死率有所下降,但整体病死率仍处于较高水平。相关研究指出,SBP患者肝脏炎症状态与预后相关[17,18]。NLRP3可影响体内炎症信号通路激活,促进IL-18等炎症介质释放,导致肝脏间质细胞纤维化改变[19,20]。本研究发现,死亡组PBMCs NLRP3和Caspase-1 mRNA水平及血清IL-1β和IL-18水平显著高于生存组,提示它们可能与患者预后有关。NLRP3和Caspase-1异常水平可导致肝脏上皮细胞线粒体损伤和线粒体膜完整性破坏,并可促进局部炎性介质释放,加剧炎性细胞对肝脏上皮组织的损害,而进一步促进肝脏上皮细胞凋亡和坏死[21,22]。抑制机体NLRP3和Caspase-1水平上调,减轻局部炎性介质对肝脏组织的损伤,或可起到延长患者生存期和改善预后的作用。本研究发现,应用PBMCs NLRP3和Caspase-1水平联合检测预测患者预后的AUC为0.916,表明联合检测对并发SBP患者预后具有预测价值,提示或可将它们的监测应用于预测乙型肝炎肝硬化并发SBP患者的预后。
综上所述,乙型肝炎肝硬化并发SBP患者存在PBMCs NLRP3和Caspase-1水平升高现象,且联合检测对患者预后具有预测价值。
