鼻腔喷雾对ICU 重症肺炎有创-无创序贯机械通气患者的护理效果评价
2023-09-07梅湘芸何文楠庞晓君黄敏
梅湘芸 何文楠 庞晓君 黄敏
有创-无创序贯机械通气是治疗重症肺炎的常用手段,但属于侵入性治疗,会破坏呼吸道正常结构,导致病原菌侵入下呼吸道,从而引起呼吸机相关性肺炎(VAP)[1]。既往临床为了预防VAP 发生,会对呼吸机有创-无创序贯机械通气患者加强口腔护理[2],然而,鼻腔连接上下呼吸道,鼻腔分泌物的增加会导致病原菌在鼻腔内大量繁殖,并会迁移至下呼吸道内,导致肺部炎症加重,影响预后[3]。有研究指出[4],肺部微生物菌群主要来自鼻腔和口腔,各占8.7%和21.1%,若鼻腔分泌物不能及时清除,会导致大量病原菌在上呼吸道内积聚、繁殖,进而迁移至下呼吸道,加重肺部炎症。鼻腔喷雾护理是指通过使用特定医疗器具让鼻腔黏膜与鼻腔冲洗液充分接触,在冲洗液机械力作用下清除鼻腔致病微生物及分泌物,同时保持鼻腔湿润,使鼻腔形成黏膜保护层,避免病原体与鼻黏膜接触,有效预防鼻腔病原菌大量繁殖[5]。目前鼻腔喷雾护理方式主要包括鼻腔冲洗、鼻腔擦洗和鼻腔喷雾等,鼻腔冲洗由于冲洗液机械力太大而容易引起鼻腔出血[6],且难以深入鼻腔深部,导致冲洗效果不理想。鼻腔喷雾可将液体转化为微小颗粒并输送至鼻窦及鼻腔深部,患者舒适度高,容易被接受[7]。本研究为了能更好地预防ICU 重症肺炎患者VAP,在有创-无创序贯机械通气期间对患者实施鼻腔喷雾护理,获得较理想效果。
1 对象与方法
1.1 研究对象
选取2021 年6 月—2022 年6 月重症监护病房(ICU)收治的重症肺炎有创-无创序贯机械通气患者88 例为研究对象。纳入条件:符合重症肺炎临床诊断标准[8];有创-无创序贯机械通气时间>48 h;患者生命体征平稳。排除条件:合并心、肝、肾功能不全;有鼻腔外伤史或手术史;合并颅底骨折;入组前2 周有鼻腔用药史。按照组间基本特征具有可比性的原则将患者分为观察组和对照组,每组44 例。观察组中男24 例,女20 例;病程3~14 d,平均6.25±1.89 d;序贯器官衰竭评分(SOFA)4~8分,平均5.42±1.23 分;急性生理与慢性健康状况评分Ⅱ(APACHE-II)14~22 分,平均18.22±2.02分;学历:初中及以下12 例,高中及中专18 例,大专及以上14 例。对照组中男22 例,女22 例;病程3~14 d, 平均6.36±1.92 d; SOFA4~8 分,平均5.63±1.45 分; APACHE-II 14~22 分,平均18.16±1.89 分;学历:初中及以下13 例,高中及中专17 例,大专及以上14 例。两组以上资料比较差异无统计学意义(P>0.05)。患者对研究内容知情,愿意积极配合。
1.2 护理方法
1.2.1 对照组 行有创-无创序贯机械通气常规护理。①抬高床头30°,头、颈、躯干保持同一轴线,以确保呼吸道顺畅。②指导患者有创-无创序贯机械通气期间行节律性呼吸,以缓解焦虑、紧张情绪。③密切观察患者生命体征、意识状况、气血指标等变化,以防止出现不良事件。密切监测机械通气参数是否合适,是否发生漏气。④协助患者咳嗽及排痰,每2 h 拍背及翻身1 次。⑤指导患者闭口用鼻呼吸,避免呼气及吸气压力过大而引起胃胀气。⑥采用生理盐水棉球擦拭口腔,每日2 次。糖皮质激素雾化治疗后患者采用无菌蒸馏水漱口,避免口腔真菌感染。
1.2.2 观察组 在对照组基础上行0.9%氯化钠溶液鼻腔喷雾护理。①鼻腔喷雾使用前,由责任护士评估患者鼻腔状况及配合度,确保操作安全,并向患者及家属讲解鼻腔喷雾的目的及意义,以提高患者配合度。②选取光线充足及环境宽敞明亮的操作室,操作者备好一次性无菌棉签、鼻腔喷雾壶及34~35 ℃ 生理盐水。③ 操作者携物品至床旁,并协助患者取半坐位,头向后仰,采用生理盐水无菌棉棒在鼻前庭旋转2 圈,动作轻柔,让鼻黏膜与棉棒充分接触,清洗鼻前庭,每天4 次。④鼻腔喷雾。指导患者保持坐位,头向后仰,充分暴露鼻腔后,将20 ml 的34~35 ℃生理盐水装入喷雾式鼻腔喷雾装置内,将喷雾接头靠近一侧鼻孔,缓慢按压鼻腔喷雾壶,将喷雾壶内生理盐水喷入鼻孔内,每天喷4 次,每次3 喷,让鼻黏膜保持湿润,另一鼻孔采用相同操作,清洗结束后轻轻按摩双侧鼻腔,并采用棉球擦拭鼻腔,持续5 d。操作过程中避免按压喷壶力度过大而损失鼻黏膜,行鼻腔擦拭时,避免棉球深入鼻腔过深而导致患者不适,若患者自述不适时,应立刻停止操作。
1.3 观察指标
(1)鼻腔分泌物评分:由2 名副主任医师采用电子鼻咽镜观察患者鼻腔分泌物,操作前采用2%丁卡因对鼻腔进行表面麻醉,麻醉后采用含酒精的纱布对电子鼻咽镜进行消毒、润滑,经前鼻孔缓慢置入鼻腔内部,若鼻腔无分泌物记为“1 分”,若鼻腔分泌物为浆液性记为“2 分”,若鼻腔分泌物为浆液脓性记为“3 分”,若鼻腔分泌物为脓性记为“4 分”[9]。
(2)鼻腔舒适性评分:采用视觉模拟评分法(VAS)[10]进行评价,在一条刻有10 cm 的标尺上依次记为0~10 分,评分越高说明患者舒适性越差。
(3)C 反应蛋白(CRP)恢复正常时间、有创-无创序贯机械通气时间、入住ICU 时间、总住院时间比较:记录两组CRP 恢复正常时间、有创-无创序贯机械通气时间、入住ICU 时间、总住院时间。CRP 恢复正常时间是指患者CRP ≥10 mg/L 恢复至<10 mg/L 所需时间。有创-无创序贯机械通气时间是指患者插管至拔管所需时间。入住ICU 时间是指患者进入ICU 至转出ICU 所需时间。总住院时间是指患者办理入院手续至出院所需时间。
(4)下呼吸道菌群:收集患者肺部痰液标本,采用16SrDNA 测序技术检测患者下呼吸道菌群,只要痰液中检测到1 种或以上的病原菌阳性,则为下呼吸菌群阳性。
(5)VAP:患者肺部炎症发生在有创-无创序贯机械通气48 h 以上则可判断为VAP。VAP 发生率=VAP 例数/观察例数×100%。
(6)鼻腔黏膜出血:由操作者密切观察患者鼻腔出血情况,鼻腔黏膜出血率=鼻腔出血例数/观察例数×100%。
(7)患者满意率:应用自拟的ICU 有创-无创序贯机械通气患者满意调查问卷进行评价,问卷从基础护理、并发症预防、护理舒适性、服务态度、护理效果方面进行评价,合计25 个条目,根据满意程度依次记为1~4 分,总评分25~100 分,>90 分为满意。满意率=满意例数/观察例数×100%。
1.4 资料收集
分别在患者入组时及干预第7 天由2 名责任护士负责收集相关数据,鼻腔分泌物评分及VAS 评分通过现场评分获得,两组下呼吸道菌群情况、VAP发生情况、鼻腔黏膜出血情况及预后时间由责任护士负责记录,患者满意率在患者出院时由责任护士以问卷形式负责收集。
1.5 数据分析方法
应用SPSS 22.0 统计学软件对数据进行分析,计数资料计算百分率,组间率的比较采用χ2检验;计量资料以“均数±标准差”表示,组间均数比较采用t检验。以P<0.05 为差异具有统计学意义。
2 结果
2.1 两组干预前后鼻腔分泌物评分及鼻腔VAS 评分比较
干预前,两组鼻腔分泌物及VAS 评分比较差异不具有统计学意义(P>0.05);干预后,观察组鼻腔分泌物评分及VAS 评分低于对照组,差异有统计学意义(P<0.05)。见表1。
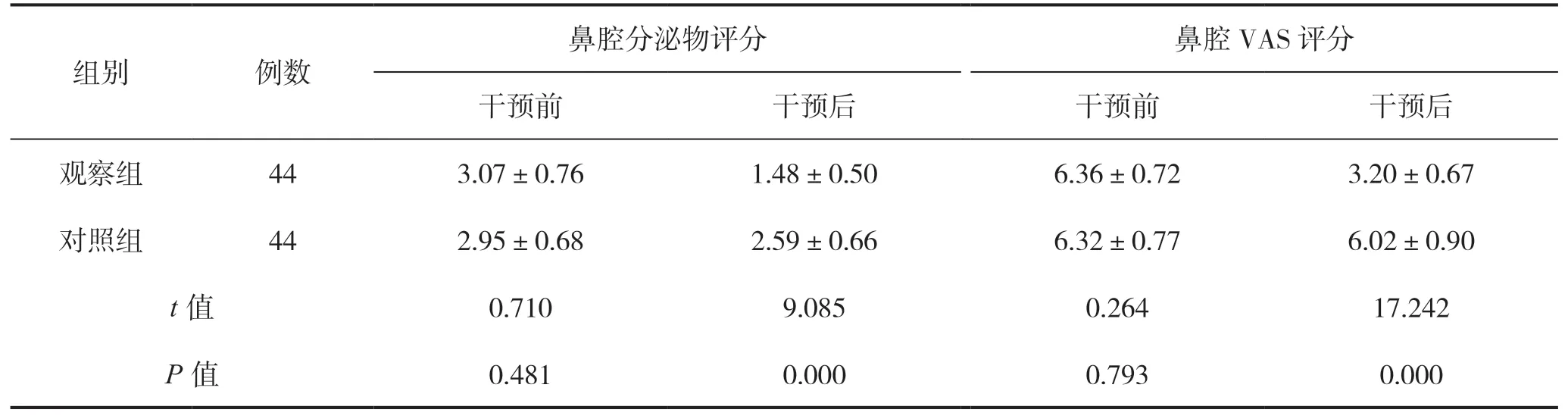
表1 两组干预前后鼻腔分泌物评分及鼻腔VAS 评分比较(分)
2.2 两组患者CRP 恢复正常时间、有创-无创序贯机械通气时间、入住ICU 时间、总住院时间比较
观察组CRP 恢复正常时间、有创-无创序贯机械通气时间、入住ICU时间、总住院时间短于对照组,差异有统计学意义(P<0.05)。见表2。
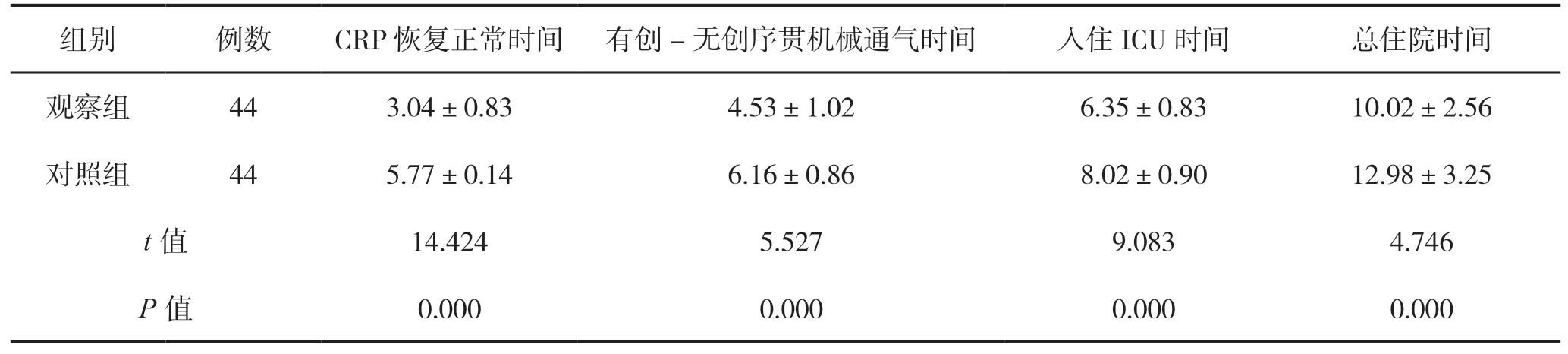
表2 两组患者CRP 恢复正常时间、有创-无创序贯机械通气时间、入住ICU 时间、总住院时间比较(d)
2.3 两组下呼吸道菌群检出率、VAP 发生率、鼻黏膜出血率及患者满意率比较
观察组下呼吸道菌群阳性检出率、VAP 发生率及鼻腔黏膜出血发生率低于对照组,差异有统计学意义(P<0.05),观察组患者满意率高于对照组,差异有统计学意义(P<0.05)。见表3。
3 讨论
3.1 鼻腔喷雾护理可减少鼻腔分泌物,改善鼻腔舒适度
有创-无创序贯机械通气患者常存在口干、鼻塞、鼻干等不适症状,患者容易由于不适而出现非计划拔管,影响有创-无创序贯机械通气效果[11]。研究认为,提高有创-无创序贯机械通气患者舒适性可有效预防非计划拔管的发生[12]。此外,有创-无创序贯机械通气过程中,干燥的气体会刺激鼻黏膜,导致鼻黏膜分泌物增加,同时会导致鼻腔干燥,影响纤毛吸附及清理能力,导致鼻腔分泌物与灰尘及细菌结痂,潴留在鼻腔内,从而导致细菌在鼻腔内大量繁殖,并沿鼻腔进入下呼吸道,引起肺部感染,加重患者病情,因此,进行鼻腔干预、改善鼻腔内环境至关重要[13-14]。鼻腔喷雾护理通过将药物喷洒在患者的鼻腔内,使其通过鼻咽部进入患者的呼吸道,并达到改善鼻腔内环境的作用。通过鼻腔喷雾护理可以润滑鼻腔黏膜、清洁分泌物、降低鼻塞等症状,从而减轻患者的不适感和提高治疗效果。本研究发现,观察组鼻腔分泌物评分及鼻腔VAS 评分低于对照组,说明与常规性护理相比,实施鼻腔喷雾护理能有效减少鼻腔分泌物,提高患者有创-无创序贯机械通气舒适性,这一结果与许姣姣[15]对无创机械通气患者实施鼻腔喷雾护理结果一致。这可能与鼻腔喷雾式护理干预可有效提高鼻腔湿润度,避免鼻腔过于干燥而大量产生分泌物,并可激活鼻腔纤毛清除能力,有效溶解鼻腔分泌物与粉尘及细菌产生的结痂,从而改善患者鼻腔舒适度[16]。
3.2 鼻腔喷雾护理可预防有创-无创序贯机械通气患者相关并发症
鼻腔是病原菌聚集的重要场所,当鼻腔内的病原菌大量繁殖时会蔓延至下呼吸道,从而加重肺部炎症,影响患者预后。在序贯机械通气过程中,气流持续经过鼻腔,会导致鼻腔内细菌随气流进入肺部,导致肺部感染症状加重[17]。另外,鼻腔内分泌物若不能及时清除,也会导致细菌在鼻腔内不断繁殖,并在无创机械通气时随着气流进入下呼吸道,从而引起VAP,加重了肺炎患者病情[18]。本研究为了预防鼻腔内病原菌迁移至下呼吸道而引起VAP,在序贯机械通气过程中对患者实施口腔护理的基础上联合鼻腔喷雾护理,结果显示,观察组下呼吸道菌群阳性检出率、VAP 发生率低于对照组。这是因为:通过鼻腔喷雾护理及时清除了患者鼻腔分泌物,并保持了鼻腔湿润,增强纤毛活性,从而有效排出鼻腔分泌物及细菌,避免细菌侵入下呼吸道[19]。另外,本研究中观察组鼻腔黏膜出血发生率低于对照组,这是因为:无创机械通气时,气路从呼吸机导管通过口、鼻、面罩进入呼吸道,可能会引起鼻咽部干燥不适,导致鼻咽黏膜由于干燥而出血,而鼻腔喷雾护理可以有效润滑鼻腔黏膜,在一定程度上缓解咽喉部干燥不适,避免鼻腔过于干燥致毛细血管破裂而引起鼻黏膜出血。
3.3 鼻腔喷雾护理可改善患者预后,提高患者满意率
有创-无创序贯机械患者往往存在呼吸道炎症、分泌物增多等问题,而这些分泌物可能阻碍气流通畅,影响治疗效果。保持鼻腔内环境清洁,不仅能提升患者舒适度,而且能有效预防相关并发症,改善患者预后。本研究结果显示,观察组CRP 恢复正常时间、有创-无创序贯机械通气时间、入住ICU时间、总住院时间短于对照组,且观察组满意率高于对照组,说明鼻腔喷雾护理可改善有创-无创序惯呼吸机患者预后,提高患者满意率。分析可能由于鼻腔喷雾护理能有效减轻鼻腔内病原菌大量繁殖及聚集,能有效降低细菌感染风险,与口腔护理共同应用在有创-无创机械通气患者中可有效保持鼻腔湿润,使鼻腔能更好地发挥滤过及自净功能,从而促进鼻腔分泌物排出,有效预防下呼吸道感染,避免患者病情加重,促进患者预后,缩短患者住院时间,从而提高患者护理满意程度[20-21]。
4 小结
鼻腔喷雾护理可有效减少重症肺炎有创-无创序贯机械通气患者鼻腔分泌物,提高患者有创-无创序贯机械通气舒适性,可有效预防下呼吸道菌群定值,降低VAP 及鼻腔黏膜出血发生率,改善患者预后,提高患者治疗满意程度。但本研究存在一定的局限性,如纳入对象样本量较少,且对患者干预时间较短,在日后还需要扩大样本量进一步验证鼻腔喷雾护理的安全性,并延长护理时间,以便更好地发现鼻腔喷雾护理的最佳时机。
