基于Logistic 回归模型分析影响高血压脑出血患者术后肺部感染的危险因素*
2023-09-02李婷裴永菊王文慧王欣静
李婷 裴永菊 王文慧 王欣静
(1 河南省人民医院重症医学科 郑州 450003;2 郑州大学人民医院 河南 郑州 450003)
高血压脑出血(HICH)属于高血压最为严重的并发症之一,多发于50~70 岁年龄段的男性群体,具有起病急、进展快、病情凶险以及致残率、病死率高等诸多临床特点,对患者生命安全造成极大威胁,同时也给家庭与社会造成了沉重负担[1]。现阶段,临床常借助手术来清除HICH 患者颅内血肿,有效降低颅内压,发挥保护脑神经的作用,但因患者以中老年人群为主,常伴慢阻肺、糖尿病等基础疾病,同时受手术、麻醉、创伤等影响导致其机体抵抗力明显下降,再加上自身病情、后续连续性临床治疗等因素的影响,在很大程度上增加了患者肺部感染的风险[2~3]。相关研究指出,肺部感染可在很大程度上加剧患者脑组织的缺氧程度,引起继发性脑损伤,对其身体恢复极为不利[4~5]。现阶段,临床上已有诸多探讨HICH 保守治疗期间并发肺部感染危险因素的相关性报道,但对于其术后肺部感染危险因素的报道较少。鉴于此,本研究基于Logistic 回归模型,对影响HICH 患者术后肺部感染的危险因素展开深入探讨,旨在为临床治疗提供一定参考。现报道如下:
1 资料与方法
1.1 一般资料 对2021 年1 月至2022 年12 月在河南省人民医院接受手术治疗的80 例HICH 患者的临床资料展开回顾性分析,其中男58 例,女22例;年龄42~78 岁,平均(67.93±8.10)岁;高血压病程9~17 年,平均(13.65±4.10)年;自发病到手术时间20~60 h,平均(40.18±10.35)h;术前格拉斯哥昏迷(GCS)评分3~12 分,平均(7.25±1.98)分。本研究通过医院医学伦理委员会批准(审批号:202000189号)。
1.2 入组标准 (1)纳入标准:有多年高血压病史,并通过颅脑CT 或MRI 等影像学检查、结合临床症状确诊为HICH;自发病到手术时间未超过72 h;有脑内血肿清除术或是去骨瓣减压术适应证;临床资料完善。(2)排除标准:伴有凝血功能障碍者;因颅内肿瘤、血管畸形或外伤等原因诱发的脑出血者;脑干、小脑或蛛网膜下腔出血者;合并脑梗死者;入院前合并呼吸道感染或肺部感染患者。
1.3 研究方法 记录两组患者的临床资料[性别、年龄、既往病史(慢阻肺、糖尿病)、吸烟史、血浆白蛋白水平、术前GCS 评分]、脑出血情况(具体脑出血部位、破入脑室情况)及手术情况(气管切开、插管时间、机械通气时间、留置鼻饲管时间)。对80 例HICH 手术患者按照术后肺部感染与否分为肺部感染组(n=30 例)、肺部未感染组(n=50 例)。肺部感染诊断参考《医院感染诊断标准(试行)》[6]进行判断,当患者满足下述3 条便可确诊:(1)伴气促、咳嗽及咳痰等一系列呼吸道症状;(2)双肺闻及干湿啰音;(3)体温>38.5℃,且白细胞计数较高;(4)痰培养结果呈阳性;(5)肺部CT、X 线等检查提示明显炎症病变。
1.4 观察指标 (1)病原菌检出情况:通过痰培养检查肺部感染组患者的病原菌情况。(2)单因素分析:对两组患者的基本资料、脑出血情况及手术情况进行单因素分析。(3)多因素分析:通过Logistic 回归模型分析HICH 患者术后肺部感染的独立危险因素。
1.5 统计学方法 采用SPSS23.0 软件分析处理数据。计数资料以%表示,单因素分析采用χ2检验;将单因素分析结果中有统计学意义的指标采用Logistic 回归模型展开多因素分析。P<0.05 为差异有统计学意义。
2 结果
2.1 病原菌检出情况 肺部感染组30 例患者通过痰培养共检出30 株病原菌,其中肺炎克雷伯杆菌12 株,占比40.00%;金黄色葡萄球菌6 株,占比20.00%;鲍曼不动杆菌5 株,占比16.67%;铜绿假单胞杆菌4 株,占比13.33%;大肠埃希菌2 株,占比6.67%;肺炎链球菌1 株,占比3.33%。
2.2 单因素分析
2.2.1 两组临床资料比较 两组性别、年龄、既往病史(慢阻肺、糖尿病)及吸烟史相比,差异无统计学意义(P>0.05);肺部感染组血浆白蛋白水平<30 g/L、术前GCS 评分<6 分者占比较肺部未感染组更高(P<0.05)。见表1。

表1 两组临床资料比较[例(%)]
2.2.2 两组脑出血情况比较 肺部感染组基底节出血者占比较肺部未感染组更高,差异有统计学意义(P<0.05);两组破入脑室情况相比,差异无统计学意义(P>0.05)。见表2。
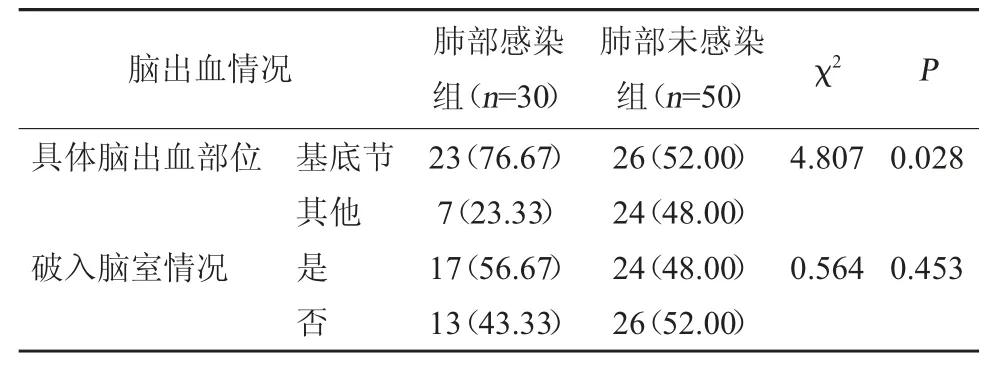
表2 两组脑出血情况比较[例(%)]
2.2.3 两组手术情况比较 两组气管切开、插管时间相比,差异无统计学意义(P>0.05);肺部感染组机械通气时间≥24 h、留置鼻饲管时间≥10 d 者占比较肺部未感染组更高(P<0.05)。见表3。

表3 两组手术情况比较[例(%)]
2.3 多因素分析 将上述结果中有统计学意义的指标作为自变量并赋值,将术后肺部感染作为因变量(1=发生,0=未发生)。Logistic 回归分析发现,血浆白蛋白水平<30 g/L、术前GCS 评分<6 分、基底节出血、机械通气时间≥24 h、留置鼻饲管时间≥10 d 可能是HICH 患者术后肺部感染的独立危险因素(P<0.05)。见表4、表5。

表4 自变量赋值表

表5 HICH 患者术后肺部感染的危险因素分析
3 讨论
近年来,随着人口老龄化的不断进展,我国HICH 患者人数不断增多,不仅威胁患者生命安全,还给家庭及社会带来沉重的负担[7~8]。临床发现,HICH 患者的预后不佳除了与未及时清除脑内血肿与缓解机体炎症、应激反应等因素有关外,术后肺部感染也属于其重要的影响因素[9~10]。本研究纳入的80 例HICH 中有30 例(37.50%)患者术后出现肺部感染,较国外相关研究报道的HICH 保守治疗患者肺部感染发生率明显更高[11]。同时,本研究结果显示,肺部感染组痰培养的病原菌以肺炎克雷伯杆菌、金黄色葡萄球菌及鲍曼不动杆菌为主。与谢婧、张爽等[12~13]研究结果近似。因此,积极分析HICH 患者术后肺部感染的影响因素,并针对相关病原菌给予有效防控具有重要意义。
本研究通过对比两组患者的基本资料、脑出血情况及手术情况,结果显示,肺部感染组血浆白蛋白水平<30 g/L、术前GCS 评分<6 分、基底节出血、机械通气时间≥24 h 及留置鼻饲管时间≥10 d 者占比较肺部未感染组更高(P<0.05)。将上述指标采用Logistic 回归模型展开多因素分析,发现血浆白蛋白水平<30 g/L、术前GCS 评分<6 分、基底节出血、机械通气时间≥24 h 及留置鼻饲管时间≥10 d 均可能是HICH 患者术后肺部感染的独立危险因素。与王敏等[14]研究结果基本一致。分析原因:(1)血浆白蛋白是一种重要的营养物质,其水平偏低提示机体营养状态不佳,直接影响患者机体免疫功能,增加术后肺部感染风险,因此临床上要注意检测患者血浆白蛋白水平,一旦缺乏可给予适当补充,从而提升患者机体免疫力;(2)GCS 量表是临床评估患者昏迷程度的常用工具,也可有效反映其中枢神经损伤程度,评分越低代表患者意识状态越差,提示颅内血肿对周围血管、脑组织等产生的压迫越严重,造成患者咳嗽反射能力下降甚至完全消失,引起吞咽困难、呛咳以及误吸等,导致呼吸道内分泌物不能及时排出,增强术后肺部感染风险,因此临床中要对意识状态较差者加强呼吸道及肺部护理,尽可能降低肺部感染发生风险[15];(3)基底节区属于HICH 的多发部位,其形成的血肿会严重压迫丘脑、内囊等部位,影响下丘脑相关功能,间接引起神经源性肺水肿,增加术后肺部感染风险;(4)机械通气不仅会损坏气道屏障,降低其对外界病原菌的防御能力,还会使黏附于气道、气管套管的细菌顺利进入下呼吸道,同时长时间机械通气还会损伤支气管纤毛,直接影响气道排痰功能,因此在患者病情允许的情况下要尽早撤离呼吸机,同时还需加强对管路的消毒与湿化处理;(5)长时间留置鼻饲管不仅会引起反流、误吸,还会造成口咽部细菌量剧增,因此在患者病情好转且意识逐渐清醒后,要尽早拔除鼻饲管,降低肺部感染风险[16~17]。
综上所述,HICH 患者术后肺部感染的病原菌以肺炎克雷伯杆菌、金黄色葡萄球菌及鲍曼不动杆菌为主,独立危险因素包括血浆白蛋白水平<30 g/L、术前GCS 评分<6 分、基底节出血、机械通气时间≥24 h 及留置鼻饲管时间≥10 d,临床需据此给予适当干预,降低术后肺部感染的发生风险。
