新生儿先天性肾上腺皮质增生症筛查中17羟孕酮切值的建立
2023-09-01肖林武周远青钟华何思玲谭伊丽欧阳嘉颖广东医科大学顺德妇女儿童医院佛山市顺德区妇幼保健院广东佛山528300
肖林武,周远青,钟华,何思玲,谭伊丽,欧阳嘉颖(广东医科大学顺德妇女儿童医院(佛山市顺德区妇幼保健院),广东 佛山 528300)
先天性肾上腺皮质增生症在全球范围内的发生率为两万分之一,且先天性肾上腺皮质增生症在不同民族以及地区之间也有明显差异,在我国的发生率是一万一千分之一[1-2]。先天性肾上腺皮质增生症的类型相对较多,主要有21-羟化酶、11β-羟化酶、17α-羟化酶缺陷等,其中21-羟化酶占比较高,达到95%,在临床上是该病的一种基础类型。依据缺失情况分为三种类型,一种是失盐型,一种是单纯男性化型,最后一种是非典型性型[3-4]。失盐型相对其他两种更加严重,主要是指先天性肾上腺皮质增生症患者的21-羟化酶完全缺失,先天性肾上腺皮质增生症患者出生2-4周后会存在多种临床症状,比较多见的是腹泻以及高血钾等代谢紊乱症状,因先天性肾上腺皮质增生症的临床症状不够典型,容易产生误诊或是漏诊,不利于先天性肾上腺皮质增生症的临床治疗以及预后控制,需要加强对先天性肾上腺皮质增生症的筛查,17羟孕酮切值是先天性肾上腺皮质增生症诊断的一种有效指标。本次研究选择我院的512例新生儿,对其实施先天性肾上腺皮质增生症筛查以及相关分析,建立17羟孕酮切值,内容如下。
1 资料与方法
1.1 临床资料 将2020年1月-2022年5月期间收治的512例新生儿作为筛查标本,依据患者的出生日期将其分为足月儿组以及早产儿组,其中足月儿组(37孕周及以上)以及早产儿组(37孕周以下)的例数分别为260例、252例,两组的基本资料可以对比(P>0.05)。纳入标准:资料完整的先天性肾上腺皮质增生症患者;排除标准:合并精神疾病的先天性肾上腺皮质增生症患者;意识模糊患者;合并肝、肾以及心脏等器质性疾病患者。
1.2 方法 对新生儿样本的筛查需要在新生儿出生48-72小时内进行。依据《新生儿疾病筛查血片采集技术规范》的要求进行监测。首先需要采集先天性肾上腺皮质增生症患者3滴足跟血,将其在采血滤纸上置放,放于自然通风处,将其制作成3个干血斑,且每个直径大于8mm,待其干燥之后在冰箱内保存且密封。标本采集需要安排专业检验人员进行,保证操作检验人员的专业技能符合检验需求,避免因为血液采集等操作影响该检验以及筛查的整体质量。
17羟孕酮浓度监测以时间分辨免疫荧光法为主,检测用到的设备与相关试剂盒为Wallac1420时间分辨荧光免疫分析仪、Neonatal17-0HP试剂盒,时间分析荧光免疫分析仪的生产厂家是PerkinElmer公司。17羟孕酮浓度通常是以试剂盒厂家所提供的切值为基本,但是其可能会存在误差,因此,本次研究需要对参与筛查的先天性肾上腺皮质增生症标本进行两次监测。早产儿17羟孕酮切值为26nmol/L,而足月儿17羟孕酮切值为15.26nmol/L。超过该值则认为有可能患上新生儿先天性肾上腺皮质增生症,若是先天性肾上腺皮质增生症患者初步筛查的结果属于阳性,一般需要将其召回进行采血并重新监测。
17羟孕酮是诊断该疾病的一种敏感指标。国内与国外多项研究显示,17羟孕酮浓度水平与新生儿出生孕周有明显关系,应加强对先天性肾上腺皮质增生症的筛查。对新生儿进行先天性肾上腺皮质增生症筛查是患者获得及时诊断的关键。在实验室对先天性肾上腺皮质增生症的筛查过程中,确立合理的17羟孕酮阳性切值对其诊断以及之后的治疗至关重要,同时其对降低以及预防失盐型新生儿发生肾上腺危象、休克、后遗症、脑损伤及病死有极大支持效果。也可以控制因预防女性患儿外生殖器男性化的误诊、减少因雄激素过多导致的身材矮小、降低患儿生理以及心理发育障碍等问题,对新生儿的发育以及成长有一定保障。
17羟孕酮是一种多见的C-21内源性孕激素,其主要产生于患者的肾上腺皮质和性腺,主要是在糖皮质激素和性类固醇的合成过程中产生,21-羟化酶具有催化17羟孕酮使其转变为11-脱氧皮质醇的功能,最终会形成皮质醇。17羟孕酮一般可以查出七成无症状的21-羟化酶缺陷症,使其得到及时且安全的治疗。目前,17羟孕酮筛查已经被国内以及国外多数医院列为新生儿筛查必查项目,即需要在新生儿出生几日之后对其实施17羟孕酮监测。有研究认为,新生儿在孕后期肾上腺永久皮质分化与增生会不断加速,同时胎儿皮质有退化趋势,使得肾上腺皮质激素合成功能不断增强,早产儿出生时候肾上腺胎儿皮质占比较大,1-羟化酶活性降低,因此该研究认为足月儿的17羟孕酮水平明显低于早产儿17羟孕酮水平。之后随着新生儿肾上腺皮质逐渐分化,肾上腺发育21-羟化酶不断增多,而17羟孕酮会有明显下降。
1.3 观察指标 记录早产儿组与足月儿组的新生儿17羟孕酮浓度、95%百分位数和99%百分位数的17羟孕酮浓度。
1.4 统计学分析 用SPSS20.0分析两组对比产生的多指标数据,数据资料有计数资料与计量资料,计量资料(新生儿17羟孕酮浓度均值)、计数资料(早产儿组新生儿95%百分位数、99%百分位数的17羟孕酮浓度)分别行t检验、χ2检验对比。若是两组计数资料以及计量资料对比结果显示P<0.05,则说明差异有统计学意义。
2 结果
足月儿组(37孕周及以上)以及早产儿(37孕周以下)例数分别为260例、252例,其中早产儿组与足月儿组的新生儿17羟孕酮浓度是(23.30±10.03)nmol/L、(15.33±5.66)nmol/L,早产儿组与足月儿组的新生儿17羟孕酮浓度对比,差异显著,且有统计学价值(P<0.05);早产儿组新生儿95%百分位数和99%百分位数的17羟孕酮浓度分别为53.98nmol/L和78.775nmol/L,足月儿组新生儿95%百分位数和99%百分位数的17羟孕酮浓度分别为29.23nmol/L和40.74nmol/L,早产儿组新生儿95%百分位数和99%百分位数的17羟孕酮浓度与足月儿组相比,差异显著,有统计学价值(P<0.05),见表1。
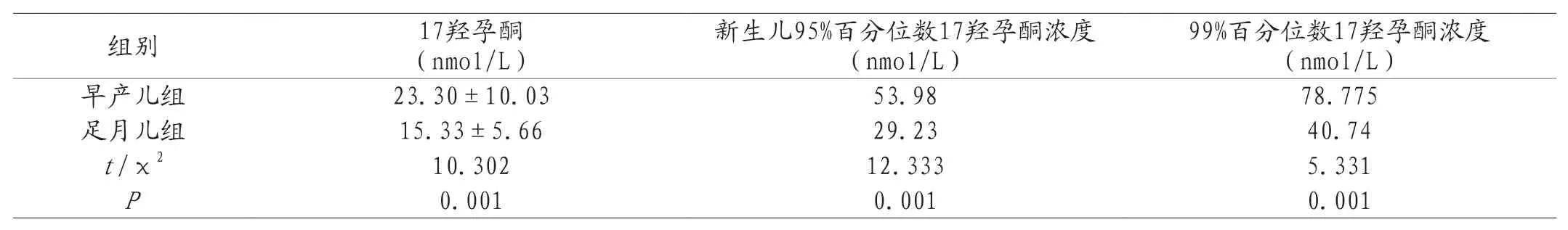
表1 两组新生儿的先天性肾上腺皮质增生症筛查结果比较
3 讨论
先天性肾上腺皮质增生症在临床上是一种常见的先天性常染色体隐性遗传病,发病多是因为患者的肾上腺皮质激素合成中酶含量不足,使得皮质醇合成出现受阻,其负反馈作用将下丘脑-垂体促肾上腺皮质激素分泌量增加,进而使得患者的皮质功能出现减退,其在不同患者身上的临床症状不一,且患者有性腺发育异常,个别患者会存在高血压以及水盐代谢紊乱为主的综合征。先天性肾上腺皮质增生症会对患者本人的健康以及生命安全产生巨大影响,应对其实施有效筛查以及相关诊断,保证患者获得安全且具有针对性的治疗[5]。
本次研究结果显示:足月儿组(37孕周及以上)以及早产儿组(37孕周以下)例数分别为260例、252例,其中早产儿组与足月儿组的新生儿17羟孕酮浓度是(23.30±10.03)nmol/L、(15.33±5.66)nmol/L,早产儿组与足月儿组的新生儿17羟孕酮浓度对比,差异显著,且有统计学价值(P<0.05),可以看出早产儿组与足月儿组的新生儿17羟孕酮浓度情况,尤其是早产儿17羟孕酮浓度明显升高,通过其对先天性肾上腺皮质增生症进行筛查以及相关诊断,为患者获得安全且有效的治疗奠定基础。笔者认为17羟孕酮阳性切值过高容易发生误诊或是漏诊,而17羟孕酮阳性切值过低则会增加医院召回率,浪费医院医疗资源,不利于患者的及时治疗,同时还可能会增加患者家属的精神负担以及心理压力。本次建立17羟孕酮切值,使其符合临床患者的需求,结合试剂盒的标准,使早产儿的17羟孕酮切值控制在26nmol/L[6]。
早产儿组新生儿95%百分位数和99%百分位数的17羟孕酮浓度分别为53.98nmol/L和78.775nmol/L,足月儿组新生儿95%百分位数和99%百分位数的17羟孕酮浓度分别为29.23nmol/L和40.74nmol/L,早产儿组新生儿95%百分位数和99%百分位数的17羟孕酮浓度与足月儿组相比,差异显著,有统计学价值(P<0.05)。可以看出对足月儿以及早产儿实施95%百分位数和99%百分位数的17羟孕酮浓度监测,能为17羟孕酮阳性切值的建立提供必要支持以及辅助。
阳性17羟孕酮切值确立在新生儿筛查实验中尤其重要,其会影响先天性肾上腺皮质增生症阳性评估,因为不同实验室的筛查条件不一样,不同地区人群分布也有明显差异,因此要保证筛查的科学性,不能仅以试剂盒厂家提供的17羟孕酮阳性切值作为判断标准,而是需要建立符合实验室的合理17羟孕酮切值[7-9]。有研究认为新生儿出生之后,如果合并出现心肺疾病,17羟孕酮会明显提升。也有学者通过新生儿出生体重以及胎龄等创建相应17羟孕酮切值,对先天性肾上腺皮质增生症诊断准确性提升有极大价值[10-11]。
本研究认为,出生孕周与17羟孕酮浓度有极大相关性,根据筛查结果确定早产儿组和足月儿组17羟孕酮浓度阳性切值,本次建立17羟孕酮切值,使其符合临床患者的需求,结合试剂盒的标准以及相关因素,使早产儿的17羟孕酮切值控制在26nmol/L,而足月儿17羟孕酮切值为15.26nmol/L,使得建立的17羟孕酮阳性切值不会出现误诊以及漏诊,降低召回率。
通过以上分析可知,对512例新生儿实施先天性肾上腺皮质增生症筛查,并结合试剂盒提供的标准以及患者的出生孕周建立17羟孕酮切值,在保证筛查以及检查安全的情况下,减少误诊、漏诊以及召回,为提升先天性肾上腺皮质增生症患儿在之后的治疗以及预后效果提供必要支持。