宫颈环形电切术对宫颈癌前病变的疗效分析
2023-08-07李翠贾菲菲郭睿宋新玲
李翠 贾菲菲 郭睿 宋新玲
宫颈癌是妇科常见恶性肿瘤, 具有发病率高、死亡率高等特点。随着女性工作压力的加大及饮食习惯的改变, 近几年宫颈癌发生率越来越高, 且呈现低龄化, 对女性健康造成极大威胁, 逐渐引起人们关注。宫颈癌前病变是特指宫颈上皮内瘤变, 具有癌变潜能, 若治疗不及时, 随着病情进展, 极易进展为宫颈癌, 危害性大, 对女性生理、心理均造成极大影响。宫颈癌前病变患者无特殊症状, 部分患者有阴道分泌物增加、接触性出血等症状, 早期发现, 尽早诊断, 积极治疗,有利于控制病情进展, 可降低宫颈癌发生率。手术治疗是宫颈癌前病变首选的治疗方式, 宫颈环形电切术具有操作精准、创伤性小等优势, 患者接受度高, 在临床中逐渐开始应用。为探究宫颈环形电切术治疗宫颈癌前病变的效果, 现以68 例该疾病患者为例, 现将结果总结报告如下。
1 资料与方法
1.1 一 般 资 料 研 究 纳 入2019 年10 月~2020 年10 月宫颈癌前病变患者68 例, 根据电脑流水号编号将患者分为对照组及研究组, 每组34 例。对照组:年龄25~51 岁, 平均年龄(32.84±6.28)岁;病程1~6 年, 平均病程(4.11±1.07)年;疾病类型:Ⅱ级20 例、Ⅲ级14 例。研究组:年龄25~49 岁, 平均年龄(32.79±6.31)岁;病程1~7 年, 平均病程(4.08±1.11)年;疾病类型:Ⅱ级24 例、Ⅲ级10 例。两组患者的年龄、病程、疾病类型等一般资料比较, 差异无统计学意义(P>0.05),具有可比性。见表1。
表1 两组患者的一般资料比较( ±s, n)
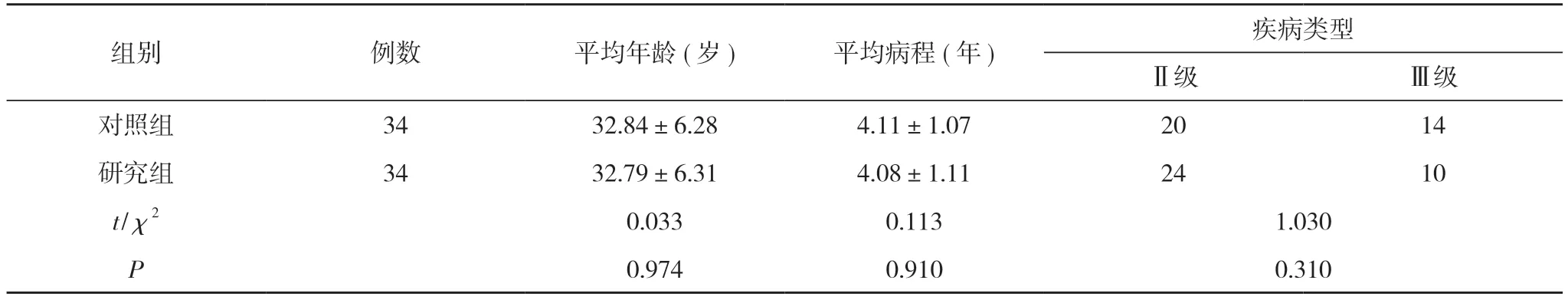
表1 两组患者的一般资料比较( ±s, n)
注:两组比较, P>0.05
组别 例数 平均年龄(岁) 平均病程(年) 疾病类型Ⅱ级 Ⅲ级对照组 34 32.84±6.28 4.11±1.07 20 14研究组 34 32.79±6.31 4.08±1.11 24 10 t/χ2 0.033 0.113 1.030 P 0.974 0.910 0.310
1.2 纳入及排除标准
1.2.1 纳入标准 经过阴道镜检查确诊为宫颈癌前病变患者, 符合手术指征;年龄≥25 岁;宫颈高级别鳞状上皮内病变;患者知情同意, 签署手术知情同意书。
1.2.2 排除标准 合并脏器(肝、肺等)严重障碍患者;精神障碍患者;血液疾病及凝血功能患者[1]。
1.3 方法
1.3.1 对照组 采用宫颈冷刀锥切术治疗, 具体如下:①术前:对于未绝经患者, 需月经结束后3~5 d实施手术治疗, 叮嘱患者术前3 d 不可进行性生活, 常规用稀释碘伏对阴道、宫颈进行冲洗, 2 次/d, 术前排空膀胱, 做好术前准备;②术中:予以患者静脉麻醉,术中持续监测患者体征变化, 选取病灶外缘3~5 mm处, 将锥形病变组织切除, 高度2.0~2.5 cm、宽度2.0~2.3 cm, 在切除时注意且不可超过子宫颈口;③术后:手术结束后, 缝合创面, 预防出血, 并对宫颈进行碘伏纱布填塞, 观察出血情况, 若无出血, 于24 h 后取出,术后常规应用抗生素(约48 h), 并结合患者具体情况,开展镇痛、抗感染、止血等常规治疗。
1.3.2 研究组 采用宫颈环形电切术治疗, 具体如下:①术前:相关措施同对照组;②术中:手术中,协助患者取膀胱截石位, 采取局部浸润麻醉, 常规铺巾, 将窥器置入患者阴道内, 保持宫颈充分暴露, 阴道镜下进行醋酸试验及碘试验, 明确切除范围, 将电源接通, 选定切割位, 以患者宫颈病变性质、范围等, 设定功率、电极(环形), 于外缘3~5 mm 处, 旋转电极, 进刀点:宫颈3 点处, 方向:顺时针, 采取一次性环形切除方式, 将移行区病变组织切除, 对于病变深者, 可先将浅层组织切除, 再切除深层组织, 以保证所有病变组织全部切除;③术后:手术完成后, 予以患者电凝止血,若出血量多, 可以遵医嘱应用宫缩素注射止血, 常规应用抗生素抗感染。
1.3.3 术后康复指导 术后叮嘱两组患者每日阴道应用保复康栓共2 周, 术后2 个月不可盆浴、严禁性生活,严格遵医嘱用药, 定期复查。
1.4 观察指标及判定标准
1.4.1 对比两组临床疗效 疗效判定标准[2]:显效:治疗后患者白带异常等症状完全消失, 阴道镜检查宫颈表面光滑, 病灶无残留;有效:患者临床症状(白带异常等)有显著改善, 阴道镜检查宫颈表面光滑, 少量病变组织存在残留;无效:经治疗, 患者症状无变化,阴道内镜检查宫颈表面粗糙, 病灶无改善。总有效率=(显效+有效)/总例数×100%。
1.4.2 对比两组并发症发生情况 包括阴道出血、感染、宫颈粘连。
1.4.3 对比两组手术指标 包括手术时间、术中出血量。
1.5 统计学方法 采用SPSS26.0 统计学软件进行统计分析。计量资料以均数±标准差(±s)表示, 采用t 检验;计数资料以率(%)表示, 采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组临床疗效比较 研究组总有效率94.12%高于对照组的73.53%, 差异具有统计学意义 (P<0.05)。见表2。

表2 两组临床疗效比较[n(%)]
2.2 两组并发症发生情况比较 研究组并发症发生率2.94%低于对照组的20.59%, 差异具有统计学意义(P<0.05)。见表3。
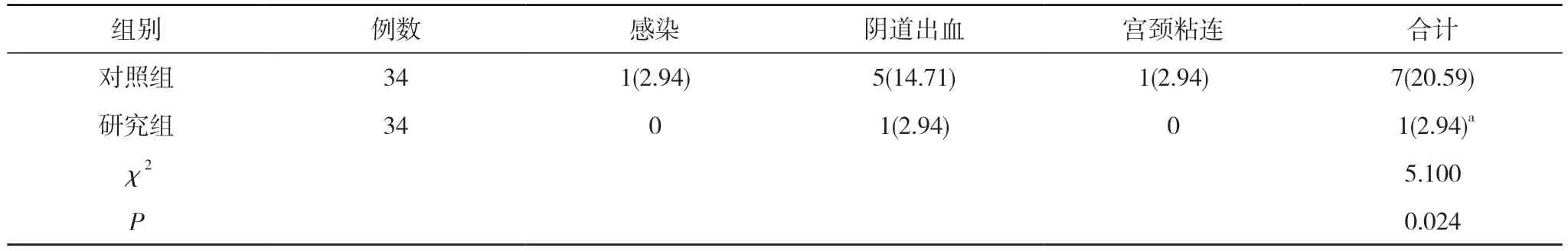
表3 两组并发症发生情况比较[n(%)]
2.3 两组手术指标比较 研究组手术时间(12.64±2.12)min 短于对照组的(22.86±4.19)min、术中出血量(21.27±3.81)ml 少于对照组的(36.44±4.37)ml, 差异具有统计学意义 (P<0.05)。见表4。
表4 两组手术指标比较( ±s)

表4 两组手术指标比较( ±s)
注:与对照组比较, aP<0.05
组别 例数 手术时间(min) 术中出血量(ml)对照组 34 22.86±4.19 36.44±4.37研究组 34 12.64±2.12a 21.27±3.81a t 12.691 15.257 P 0.000 0.000
3 讨论
宫颈癌是一种常见的女性生殖系统恶性肿瘤, 严重威胁女性健康安全。临床发现, 宫颈癌的发生、进展属于一个进行性过程, 该过程持续时间可几年, 也可几十年, 在宫颈癌发生前这一特殊阶段, 临床将其称之为癌前病变阶段[3-5]。宫颈癌前病变阶段开展及时、有效的治疗, 可控制病情进展, 降低癌症发生。针对宫颈癌前病变患者, 手术为其主要治疗手段, 但手术的方式很多, 不同的手术其优势、局限也不同[6,7]。基于此,选取科学、优质的手术治疗方法为现阶段研究的焦点问题。
以往临床手术多应用宫颈冷刀锥切术治疗, 该手术治疗虽然能达到治疗目的, 切除病灶, 但对患者宫颈创伤性大, 患者术后恢复慢, 效果欠佳。随着医学水平的进步, 宫颈环形电切术作为新型的治疗手段已在临床中应用[8,9]。宫颈环形电切术为电波刀技术(高频),其治疗原理是将高频电极通过金属色释放至病灶部位,借助能量传导、电弧切割等, 完成电凝、电切割操作,不影响切缘病理检测。宫颈癌前病变患者应用宫颈环形电切术治疗, 对患者产生的创伤性小、出血量少,术后患者康复快, 宫颈形态恢复如初, 备受患者认可,接受度高[10,11]。相关研究指出, 与宫颈冷刀锥切术治疗比较, 宫颈环形电切术优势体现在:①术后并发症少, 切割不影响周围组织, 安全性高, 无灼烧风险, 可预防粘连、感染等发生;②操作简单, 创伤性小, 对患者生育功能基本无影响, 为有生育需求患者提供了福音[12]。本次研究中, 研究组总有效率94.12%高于对照组的73.53%, 差异具有统计学意义 (P<0.05)。研究组并发症发生率2.94%低于对照组的20.59%, 差异具有统计学意义 (P<0.05)。研究组手术时间(12.64±2.12)min 短于对照组的(22.86±4.19)min、术中出血量(21.27±3.81)ml 少于对照组的(36.44±4.37)ml, 差异具有统计学意义 (P<0.05)。由此证实了宫颈环形电切术的有效性、安全性。
综上所述, 宫颈癌前病变治疗中, 宫颈环形电切术的应用, 不但能达到治疗效果, 且疗效高、并发症少,成效显著, 建议将该治疗手段广泛推广应用。
