1~15岁单侧髋关节发育不良患儿坐骨厚度演变探讨
2023-08-02贾国强申向阳管之也
贾国强,申向阳,袁 悦,管之也,金 斌,孙 军
髋关节发育不良(developmental dysplasia of the hip,DDH)是儿童骨科常见的复杂髋关节疾病谱。根据目前的研究,髋关节发育不良的主要病理改变股骨头变小呈橄榄样、前倾增加、颈干角增大、股骨头塌陷坏死,髋臼外上方的软骨、盂唇等的形变,包括髋臼前倾、盂唇增厚内翻或外翻、髋臼指数增大、眉弓硬化等[1-6]。目前,对于髋关节的主要受力区髂骨的研究较多,而对于坐骨的形态及其病理改变缺乏研究[7]。
在儿童生长发育过程中,坐骨增厚的主要形式是软骨化骨,其厚度和形态随年龄逐渐向成人髋关节演变[8]。而在DDH患儿中,其演变过程并不明确。DDH患儿患侧坐骨厚度及形态和对侧并不完全相同,部分坐骨髋臼内壁处呈现“凸形”,占据髋关节空间,增加了复位后再脱位及股骨头的撞击磨损可能[9-11]。因此,该研究拟通过测量CT不同截面、不同部位坐骨厚度,比较单侧DDH患儿两侧坐骨厚度的演变规律及其增厚的相关因素。
1 材料与方法
1.1 一般资料回顾性收集2015年1月—2022年7月安徽医科大学附属省儿童医院骨科接受治疗的DDH患儿资料,并进行门诊病例检索。纳入标准:① 单侧发病患儿,包括全脱位、半脱位、髋臼发育不良;② 包含CT检查;③ 年龄0~14周岁。排除标准:① 神经肌肉性疾病所致髋脱位、畸形性髋脱位、外伤性髋脱位等;② 双侧脱位患儿;③ 影像学资料不清晰或临床记录不完善;④ 行CT检查前有Pavlik吊带治疗、闭合复位或其他治疗等病史。
根据以上纳入排除标准,共收集329例DDH患儿,男女比例为66 ∶263,左侧 ∶右侧为223 ∶106。患儿年龄为1~15岁,平均3.81岁。由于患儿年龄跨度较大,且主要是低年龄儿,本研究采用目前常用的国际髋关节脱位程度标准(international hip displasia institute,IHDI)进行分度[12],Ⅰ度0 例,Ⅱ度86例,Ⅲ度69例,Ⅳ度174例。
1.2 研究方法所有纳入研究的373例患儿,在接受任何形式的治疗前行CT检查。低年龄无法配合患儿(<4岁)检查前30 min使用水合氯醛经肛门灌肠镇静(25 mg/kg)。所有患儿检查时仰卧于检查台,双腿与肩等宽,轻度内旋约15°,处于镇静状态下患儿使用被褥维持肢体位置。所有测量数据均通过医院的CT图像存档和通信系统(Picture Archiving and Communication System,PACS)进行测量。由于儿童期髋关节处于整体发育阶段,增厚的坐骨和髂骨厚度、骺板厚度、脱位程度、股骨头骺商等都可能具有相关性,本研究测量髂骨厚度、骺板厚度和骺商等指标,判断和坐骨厚度演变的相关性。共有两名观察者进行测量,连续变量取平均值,分类变量若有差异以年资最高者为准。CT重建层厚1 mm,并应用工作站进行MPR多平面重组,将测量部位调整至最佳位置进行测量。
1.3 测量方法
1.3.1冠状面坐骨厚度测量 在冠状位上,以正常侧髋臼为参考系,轴位Y型软骨坐骨耻骨支最大截面为参考截面,测量冠状位髋关节截面指标。两侧Y型软骨中心连线为H线,两侧坐骨最下缘连线为b线,两连线中间部分被a线平分,分为两部分,从下往上分为1区和2区,1区代表髋臼边缘区域,2区代表髋臼中心区域,不同区域中心以P点表示。在两区等分线中心上垂直于坐骨内板测量坐骨厚度,由脱位侧到对侧依次为厚度CL1、CL2、CL3、CL4,测量方法如图1所示。
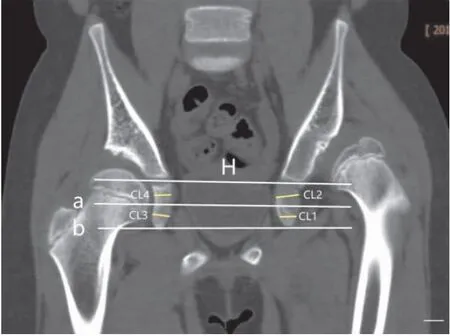
图1 磁共振测量时髋关节冠状面和矢状面分区示意图
1.3.2轴面坐骨厚度测量 同样,在轴位上,以正常侧髋臼为参考系,冠状位Y型软骨坐骨髂骨支最大截面为参考截面,测量轴位髋关节截面指标。做两髋臼软骨中心连线H和两髋臼软骨后缘关节边缘连线a,做一条平分线b将两者中间区域平分为1区和2区,1区代表髋臼边缘区域,2区代表髋臼中心区域,测量过1区和2区中心Q点垂直髋臼坐骨内板垂线,分别为厚度AL1、AL2、AL3、AL4。测量方法见图2。同样在该截面测量轴位骺板宽度,见图3。
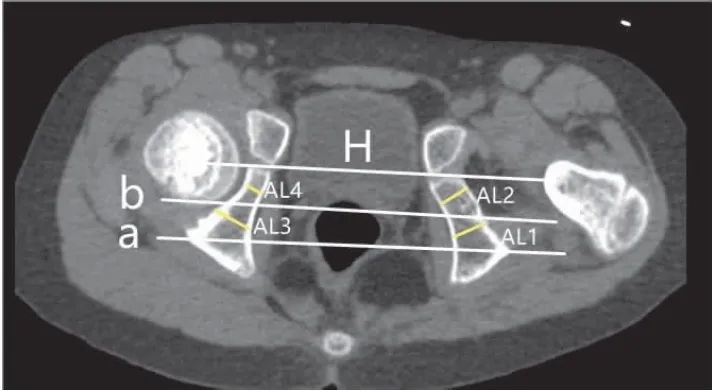
图2 CT测量髋关节冠状面示意图
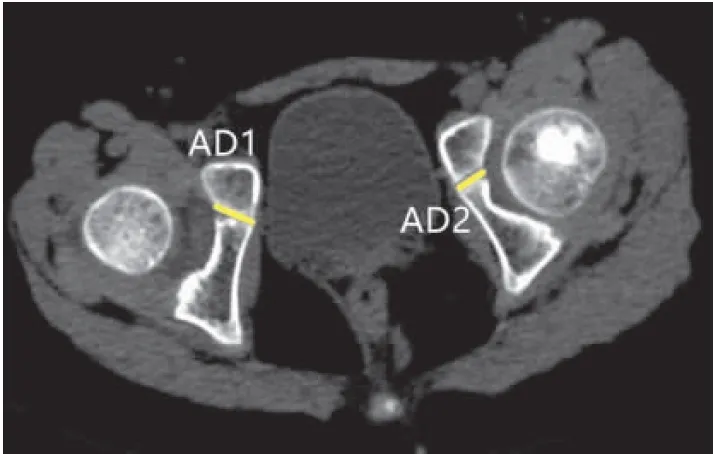
图3 CT测量髋关节轴面骺板厚度示意图
1.3.3冠状面相关指标比值测量 在轴面耻骨坐骨骺板厚度最大处相对应的冠状面上测量髂骨厚度,定义Y型软骨髋臼处最外缘为点A,髋臼骨性最外缘为点B,点M为点A和点B 弧形中点。过A点做髂骨内板垂线,髂骨厚度为IL1,过髋臼弧形中点M点做内板垂线,为IL2,同样方法测量对侧。CD1为患侧骺板厚度,由髋臼骺板外侧缘至骨盆侧内侧缘,CD2为同样测量方法测量对侧。骺商测量方法:股骨头骨骺骺板厚度为d,高度为h,h/d即为股骨头骨骺骺商。测量方法见图4。

图4 CT测量时髋关节冠状位髂骨厚、骺板宽度、骺商示意图
1.4 统计学处理采用SPSS 24.0版(IBM Corp, Armonk, New York, USA)进行统计学分析。连续型变量以均数±标准差表示(Mean±SD),配对样本t检验比较脱位侧和对侧不同截面坐骨厚度、骺板厚度、髂骨厚度的差异。Pearson、Spearman相关因素分析坐骨厚度和相应骺板厚度、侧别、性别、IHDI不同脱位程度、轴位坐骨形态、骺商、轴位坐骨厚度、冠状位髂骨厚度等的相关性[13]。P<0.05表示差异有统计学意义。相关系数结果如下:0.8~1.0,极强相关;0.6~0.8,强相关;0.4~0.6,中等程度相关;0.2~0.4,弱相关;0~0.2,极弱相关或无相关。
2 结果
2.1 冠状位不同部位坐骨厚度、骺板厚度、骺商等CT测量结果根据以上纳入排除标准,共收集329例DDH患儿,年龄1~15岁,平均3.81岁,其中学龄前儿童占71%,青少年60例(≥10岁)。半脱位患儿86例。患儿冠状位和轴位坐骨厚度、髂骨厚度、骺板厚度、骺商等见表1、2。根据配对样本t检验结果,相同年龄不同截面和不同区域患侧坐骨厚度均大于对侧,1~15岁各年龄段差异均有统计学意义(P<0.05)。患侧冠状位骺板宽度、轴位骺板宽度、髂骨厚度等大于对侧,差异有统计学意义(P<0.05),骺商小于对侧,差异有统计学意义(P<0.05),患侧髂骨形变和股骨头形变程度均大于对侧。
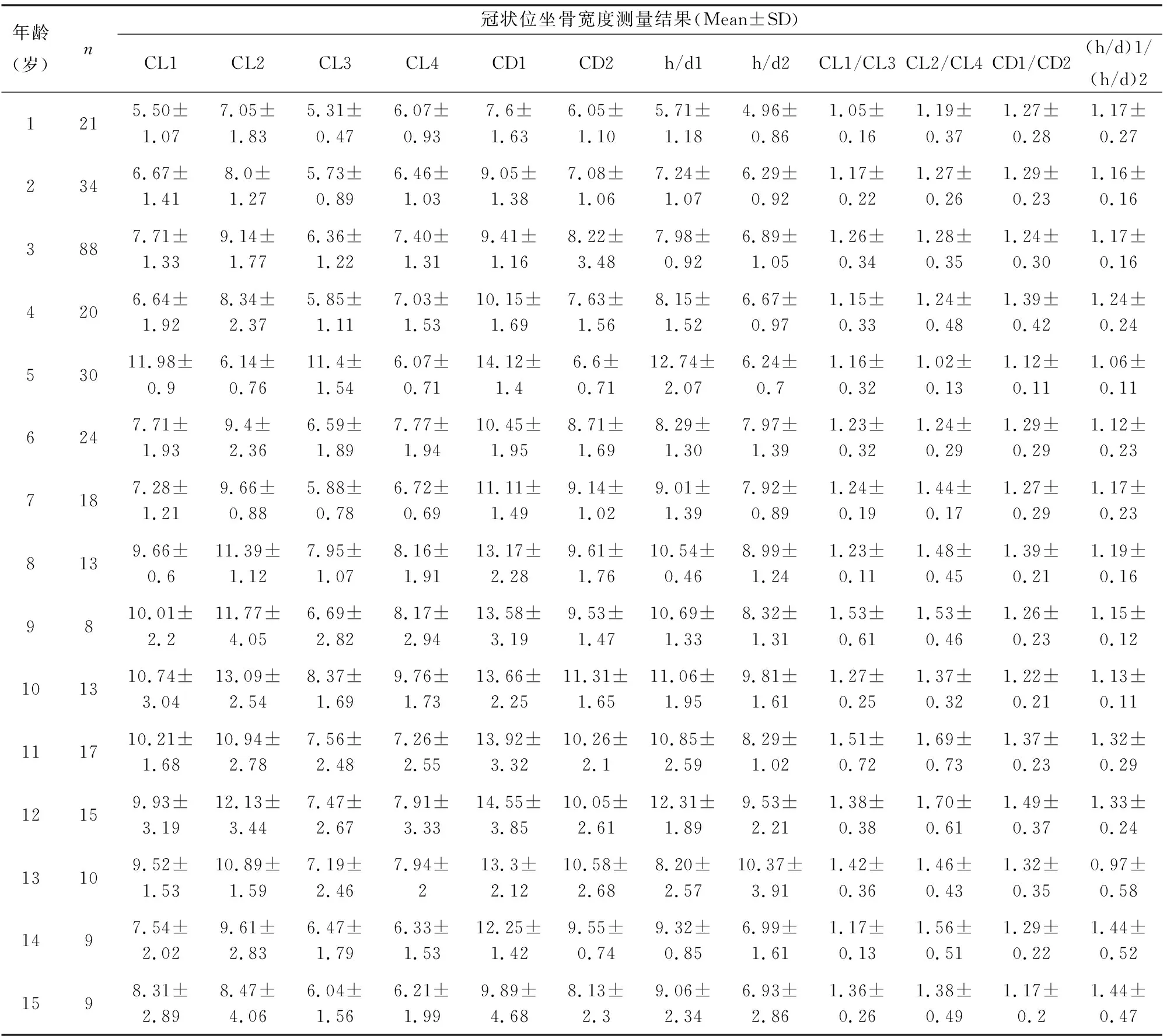
表1 冠状位坐骨厚度CL、骺板厚度CD、h/d及患健侧比值
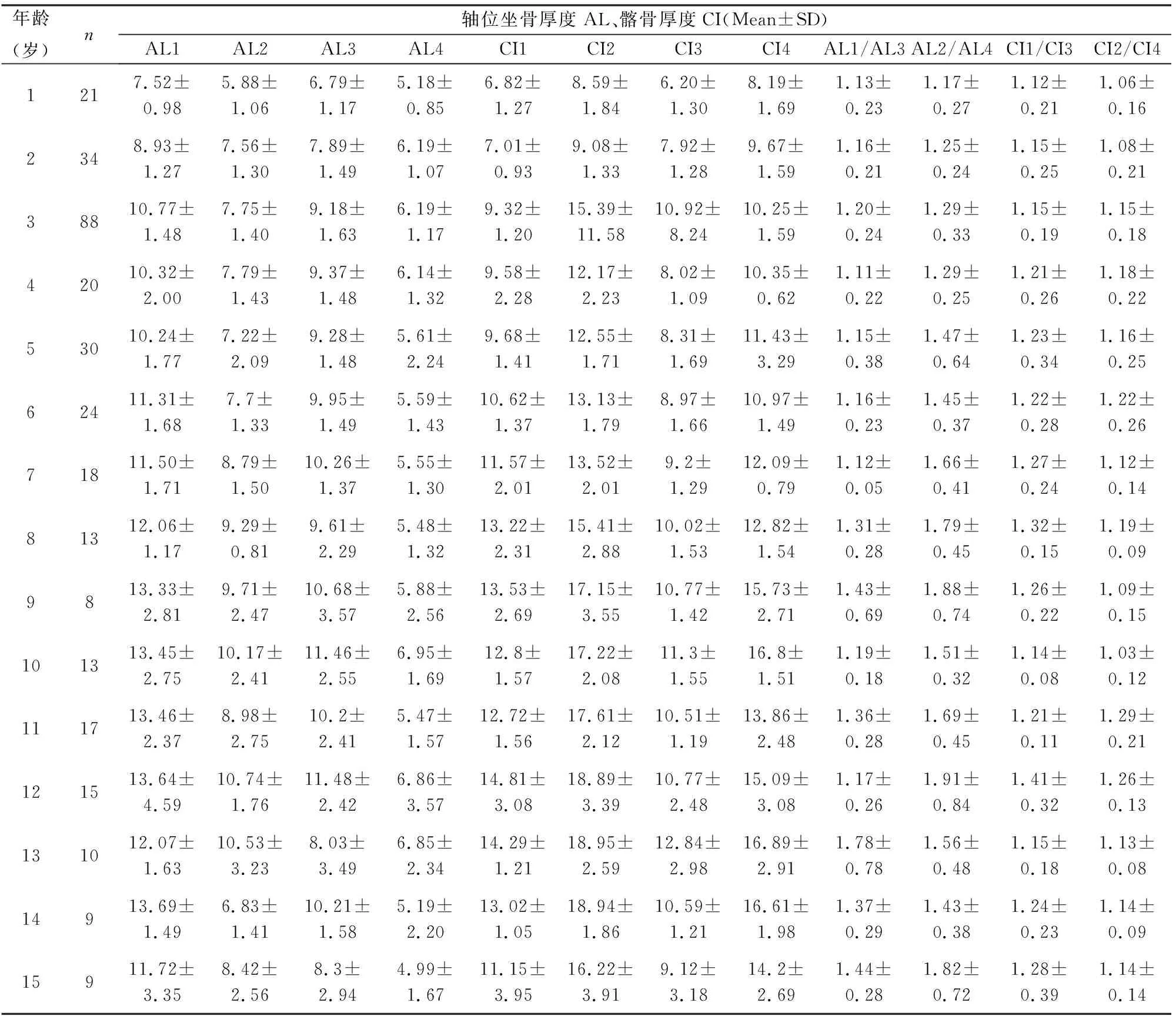
表2 轴位坐骨厚度AL、髂骨厚度CI及左右侧比值
2.2 不同截面、部位坐骨厚度及相同区域坐骨厚度比值等结果折线图演变规律冠状位CL1-CL4 在1~10岁时随着年龄的增长,坐骨厚度逐渐增加,意味着骨性坐骨厚度随年龄增长而增加,10岁时达到顶峰。在11~15岁坐骨厚度逐渐降低,整个演变过程骨性坐骨厚度CL1-CL4的范围为2.1~16.7 mm、3.3~18.9 mm、2.4~13.6 mm和3.0~14.9 mm。轴位AL1-AL4呈现类似的演变过程,在1~13岁时,随着年龄的增长,坐骨厚度逐渐增加,坐骨厚度随年龄增长而增加,13岁时达到顶峰。在13~15岁时,坐骨厚度稍微下降,整个演变过程坐骨厚度AL1-AL4的范围为4.6~20.4 mm、2.5~17.2 mm、3.4~16.3 mm和2.4~14.2 mm。CL1/CL2、CL3/CL4、AL1/AL2、AL3/AL4平均值均大于1(1.21~1.42),且在9岁之前呈现增加的趋势,说明1~9岁不同部位双侧坐骨厚度差异逐渐增加,10~15岁差异减小,但双侧差异有统计学意义。同时可见无论冠状位还是轴位,髋关节中心区域的差异大于边缘区。
2.3 坐骨厚度和骺板厚度、髂骨厚度、骺商、脱位程度等的相关性在坐骨厚度和年龄、脱位程度的Spearman相关性检验结果中,无论是冠状位还是轴位,坐骨厚度和年龄基本呈中度正相关,和脱位程度基本没有相关性。具体相关系数r和P值见表3。
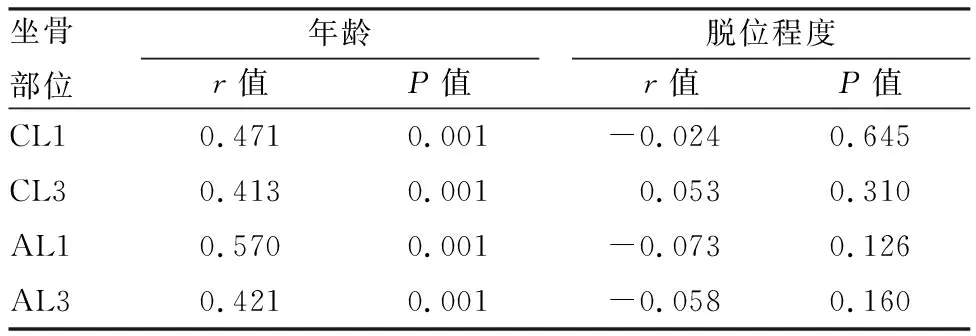
表3 不同部位坐骨厚度和脱位程度Spearman相关性检验结果
在患侧坐骨厚度和骺板厚度CD、骺商h/d、冠状位髂骨厚度IL等Pearson相关性检验中,不同部位、不同截面坐骨厚度和同侧相应的骺板厚度、冠状位髂骨厚度等呈正相关,且和骺板宽度有较强相关性。坐骨厚度和骺商呈一般强度负相关,差异有统计学意义,具体相关系数r和P值见表4。

表4 患侧不同部位坐骨厚度和骺板宽度、骺商等因素的相关性检验结果
3 讨论
临床上,X线可以观察到DDH患儿坐骨增厚的现象,CT上不同年龄患儿可见坐骨增厚程度和部位不同,且可能影响着复位方式和复位质量,甚至引起远期的髋关节撞击及骨性关节炎[6,14]。在患儿生长发育过程中,坐骨增厚属于软骨化骨过程,在CT上测量坐骨的骨性部分发育过程,虽然不像MRI上包含软骨成分,但揭示了整个坐骨骨性部分发育演变过程,对早期明确坐骨厚度转归及是否需要手术干预具有重要意义[15-16]。
本研究冠状位坐骨和髂骨的发育在1~10岁时快速发育,后发育逐渐下降,具有同步性。目前学者们对髋臼髂骨部分发育的研究较多,DDH髂骨的病变Kim分区的2-3区,此处为站立行走时髋关节受力最大区,因此髋关节病变和受力程度明显相关[7]。本研究结果显示,坐骨增厚冠状位上在1区和2区,轴位上主要在中央区2区。虽然一定年龄内患侧轴位上2区先增大后减小,随着发育过程加大髋臼窝容积,但始终落后于对侧。Lu et al[17]对髋关节髋臼的前倾在MRI上进行了研究,正常髋臼前倾在0~2岁时快速发育,2~9岁时基本不发育,且DDH患儿髋臼前倾大于正常患儿。本研究结果是在1~10岁时,患儿的髂骨厚度和坐骨厚度,均和对侧同步发育,10岁以后基本保持恒定,说明髋关节的发育在一定的年龄内持续发育,而进入青春期后髋关节软骨化骨基本不再增加。
由于骺板厚度和坐骨厚度有关,本研究中患侧骺板厚度、对侧骺板厚度均随着年龄逐渐增加,且在10岁时到达顶峰,之后又逐渐下降。这和Lu et al[17]研究类似,10岁可能是髋关节发育的一个节点,此时Y形软骨骨化基本结束,软骨本身不再增殖。也有学者对青春期DDH髋臼覆盖情况进行研究,结果在12岁以后,髋臼前倾逐渐减小,这也可能和髋臼边缘软骨骨化有关[18-19]。同样,轴位骺板厚度12岁之前差异有统计学意义,之后双侧差异无统计学意义,这也和Y形软骨本身的发育有关。
在坐骨厚度的研究中,无论是1区还是2区,坐骨厚度均随着年龄增加而增加。在患儿生长发育的青春期之前,双侧同一部位的坐骨厚度差异逐渐增大,可能和DDH患儿坐骨软骨的增殖和凋亡紊乱有关,这需要进一步的基础实验研究进行验证。坐骨增厚在冠状位和轴位上主要是2区中心区增厚,这可能和脱位后缺少头臼相互刺激或和骺板的距离有关。
本研究冠状位和轴位坐骨厚度和年龄呈中度或较强正相关,而冠状位和脱位程度并不相关。冠状位上,无论脱位程度如何,一旦坐骨失去了股骨头的刺激,其发育过程可能就和股骨头是否和髋臼接触无关。而在轴位上,坐骨厚度和脱位程度有中度负相关性,脱位程度越低,坐骨厚度越大。髋关节坐骨类似曲面的球形,骺板增宽可能也会影响着坐骨增厚,坐骨增厚和髋臼指数、髋臼软骨指数一样,可能也是髋关节发育不良指标之一。而不同坐骨厚度和骺商呈一般强度负相关,说明骺商越小,坐骨厚度越大,也即坐骨增厚和股骨头发育不良具有相关性。同样,对侧的统计结果和患侧类似,DDH患儿各种指标发育不良的始动因素可能具有同源性。
本研究有一定的局限性。首先,样本量不够大,且患儿年龄分布不符合正态性,学龄前儿童较多,且半脱位患儿多为大龄儿,可能会导致结果的偏倚。在以后的诊疗中,会进一步加入新的同质患儿,尤其是学龄期和青春期儿童。其次,本研究测量数据没有进行组间、组内一致性比较,仅由两名临床医师完成,是否具有可重复性并不确定。最后,由于患儿体位因素或CT扫描层面因素,测量时的标准截面可能并不相同,导致偏倚。
总之,1~15岁单侧DDH患儿,1~10岁时冠状位1区和2区坐骨厚度随着年龄增长而匀速增加,11~15岁以后增速逐渐下降,无论冠状位还是轴位,双侧髋关节中心区域的差异性大于边缘区。坐骨厚度和骺板厚度、冠状面髂骨厚度等呈正相关性,和骺商呈负相关性。单侧脱位DDH患儿髋关节坐骨、髂骨和股骨头不同空间部位的演变具有同时性,均为1~10岁时快速发育,11~15岁时发育缓慢。
