腹部超声检测卵巢体积联合AMH 评估卵巢储备功能的价值
2023-07-11张孝平黄金成
张孝平 黄金成
(福建省南平市光泽县医院 南平 354100)
卵巢储备功能是指卵巢皮质区卵泡生长、发育、形成成熟可受精卵母细胞的能力,可反映女性生育能力[1]。卵巢皮质区内卵母细胞质量降低或可募集卵泡数量减少即为卵巢储备功能减退,可进一步导致女性生殖潜力降低和基础性激素缺乏,其在<20岁、20~30 岁、30~40 岁女性中的发生率分别为1/10000、1/1000、1/100[2~3]。不同于卵巢早衰或更年期,卵巢储备功能减退患者无明显临床体征、症状,可能仅表现为不孕症,早期诊断困难。目前,临床针对卵巢储备功能减退的诊断尚无统一标准,多通过窦卵泡计数(Antral Follicle Count, AFC)、卵泡刺激素(Follicle Stimulation Hormone,FSH)、年龄等手段评估[4]。但由于卵巢储备功能减退患者个体差异大,且易受诸多因素影响,因此临床应积极探讨一种联合诊断方式以提升早期防治效果。经腹部超声具有易重复操作、操作方便等优势,广泛用于妇科疾病的检查中,可清晰显示卵巢整体状态及卵巢与子宫的关系[5]。抗苗勒氏管激素(Anti-Müllerian Hormone,AMH)属于转化生长因子β 超家族成员,由窦前与窦状卵泡颗粒细胞与次级卵泡产生,在早衰与卵巢低反应女性中水平较低[6]。本研究分析腹部超声检测卵巢体积(Ovarian Volume, OV)联合血清AMH水平在卵巢储备功能中的评估价值。现报道如下:
1 资料与方法
1.1 一般资料 选取2020年5月至2021年6月于福建省南平市光泽县医院接受孕前检查的120 例女性,年龄21~40 岁,平均(27.33±4.98)岁;体质量指数18.5~27.6 kg/m2,平均(22.43±1.65)kg/m2;孕次0~3 次,平均(0.94±0.23)次;初潮年龄10~16岁,平均(13.44±1.85)岁。本研究经福建省南平市光泽县医院医学伦理委员会审查批准(批号:福建省南平市光泽县医院伦理字201900315 号)。
1.2 入组标准 (1)纳入标准:年龄20~40 岁;自愿签署知情同意书;月经正常;精神状态良好;可配合腹部彩超检查。(2)排除标准:泌尿生殖系统感染未控制;近期接受性激素类药物、抗感染、抗生素等药物治疗;伴有多囊卵巢综合征、盆腔炎、盆腔积液、子宫肌瘤、子宫内膜异位症等疾病;伴有凝血功能障碍;超声显示卵巢不清、高反应;双侧卵巢或单侧卵巢切除引起的卵巢功能早衰;合并心脑血管、肝、肾和造血系统等严重原发性疾病;伴有抑郁、精神障碍等疾病;卵巢切除;合并高雄激素血症;伴有先天性生殖系统疾病;原发性闭经;宫腔术后所致粘连。
1.3 研究方法
1.3.1 分组方法 参考第8 版《妇产科学》[7]中相关标准判断卵巢储备功能是否良好:(1)基础卵泡刺激素(bFSH)>10 U/L;(2)bFSH/LH>3;(3)早卵泡期FSH 水平正常,但基础雌二醇(E2)值>60~80 pg/ml。若符合上述3 条中任一一条则视为卵巢储备功能减退,将卵巢储备功能减退者纳入减退组,其余纳入正常组。
1.3.2 腹部超声检测OV 仪器选用AlokaSSD-650型超声系统(日本阿洛卡),经腹部探头频率为3.5 MHz,所有入选者腹部超声检查时间为早卵泡期(月经干净后3~7 d)。检查具体步骤:膀胱充盈,取仰卧位,经腹超声测定卵巢最外限的长(L)、宽(W)、高(H)三径线,应用椭圆计算公式(L×H×W×0.523)计算出OV。
1.3.3 AMH 与性激素水平 于月经来潮第3~4 天采集所有受检者晨起3 ml 外周静脉血,并置于无菌试管中。在Thermo ScientificTMSorvall ST4 Plus 型离心机(上海辅泽商贸有限公司)上离心10 min(离心率为3000 r/min,离心半径为6 cm),取上层血清放于MDF-DU502VXL-PC 型号的-86℃超低温冰箱(普和希健康医疗器械<上海>有限公司)中待测。通过化学发光法(试剂盒购自武汉伊莱瑞特生物科技股份有限公司)测定血清黄体生成素(LH)、FSH、泌乳素(PRL)、孕酮(P)与雌二醇(E2)水平,仪器选用DXI800 型全自动化学发光仪(美国贝克曼库尔特公司)。利用固相夹心法、酶联免疫吸附法(试剂盒购自麒盟<上海>生物医学有限公司)测定AMH 水平,酶标仪购自美谷分子仪器(上海)有限公司,所有操作均严格按照试剂盒与仪器说明书操作规则执行。
1.4 观察指标 对比两组一般资料、OV、AMH 及性激素水平;通过Pearson 相关性,分析OV、AMH水平与性激素水平相关性;线性回归分析OV、AMH、LH、FSH、E2水平与卵巢储备功能减退发生的关系;绘制受试者工作特征(ROC)曲线,分析OV、AMH 及两者联合评估卵巢储备功能的价值。
1.5 统计学方法 采用SPSS24.0 软件分析研究数据。计量资料以(±s)表示,采用t检验;计数资料以%表示,采用χ2检验;采用Pearson 分析指标间相关性;线性回归分析指标与卵巢储备功能减退发生的关系;ROC 曲线分析预评估值。P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料对比 减退组年龄、体质量指数、孕次、初潮年龄与正常组相比,差异无统计学意义(P>0.05)。见表1。
表1 两组一般资料对比(±s)
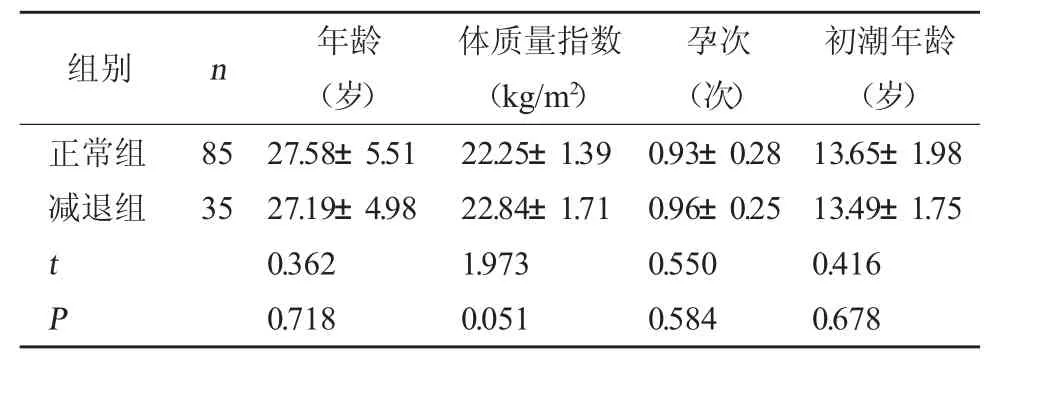
表1 两组一般资料对比(±s)
初潮年龄(岁)正常组减退组组别n年龄(岁)体质量指数(kg/m2)孕次(次)8535 t P 27.58±5.5127.19±4.980.3620.71822.25±1.3922.84±1.711.9730.0510.93±0.280.96±0.250.5500.58413.65±1.9813.49±1.750.4160.678
2.2 两组OV 与AMH 对比 减退组OV、AMH 水平均低于正常组(P<0.05)。见表2。
表2 两组OV 与AMH 对比(±s)

表2 两组OV 与AMH 对比(±s)
组别nOV(cm3)AMH(ng/ml)正常组减退组8535 t P 5.27±1.113.83±1.076.5260.0003.15±0.742.18±0.716.6030.000
2.3 两组性激素水平对比 减退组LH、FSH 与E2水平均高于正常组(P<0.05);减退组PRL、P 水平与正常组相比,差异无统计学意义(P>0.05)。见表3。
表3 两组性激素水平对比(±s)
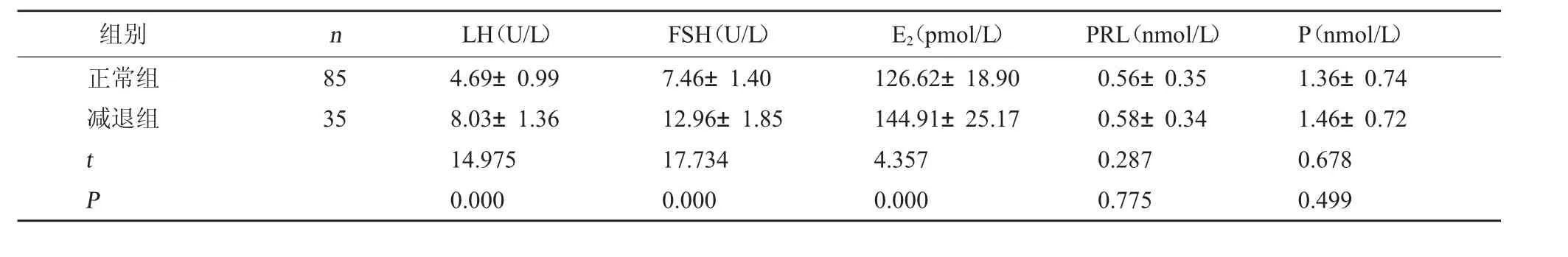
表3 两组性激素水平对比(±s)
组别nLH(U/L)FSH(U/L)E2(pmol/L)PRL(nmol/L)P(nmol/L)正常组减退组8535 t P 4.69±0.998.03±1.3614.9750.0007.46±1.4012.96±1.8517.7340.000126.62±18.90144.91±25.174.3570.0000.56±0.350.58±0.340.2870.7751.36±0.741.46±0.720.6780.499
2.4 OV、AMH 与性激素水平相关性分析 Pearson相关性结果显示,OV、AMH 与LH、FSH、E2水平均呈负相关(r<0,P<0.05)。见表4。

表4 OV、AMH 与性激素水平相关性分析
2.5 卵巢储备功能的影响因素线性回归分析 线性回归分析显示,OV、AMH、LH、FSH、E2水平均与卵巢储备功能减退的发生相关(P<0.05)。见表5。

表5 卵巢储备功能的影响因素线性回归分析
2.6 OV、AMH 及两者联合评估卵巢储备功能的价值分析 将OV、AMH 及两者联合作为检验变量,将卵巢储备功能作为状态变量(0=卵巢储备功能正常,1=卵巢储备功能减退),绘制ROC 曲线发现,OV、AMH 及两者联合评估卵巢储备功能的曲线下面积(AUC)分别为0.825(95%CI:0.742~0.909)、0.834(95%CI:0.754~0.914)、0.905(95%CI:0.851~0.958)。见图1、表6。

图1 OV、AMH 及两者联合预测卵巢储备功能的ROC 图

表6 OV、AMH 及两者联合评估卵巢储备功能的价值分析
3 讨论
卵巢储备功能由卵巢卵泡质量、卵泡数量决定,当卵母细胞质量降低或可募集卵泡数量减少时,机体内分泌紊乱,潜在生殖能力减弱,初期可诱发卵巢储备功能减退,病情逐渐加重后可引起卵巢早衰或不孕[8~9]。由于女性生殖细胞无法再生,卵巢储备消耗具有不可逆性,因此准确评估不孕女性尤其是有生育需求的年轻女性卵巢功能具有重要意义[10]。
超声可直观显示卵巢形态学变化与卵巢血流灌注情况,且具有操作简单、速度快等优势。毛书霞等[5]利用阴道超声监测卵巢储备功能减低患者治疗前后的OV 变化,结果发现,治疗后患者OV 明显增大,提示超声检测OV 可反映卵巢储备功能减低患者的治疗疗效。汪华等[11]研究针对卵巢储备功能下降、卵巢早衰及卵巢储备功能正常的女性患者实施阴道三维能量多普勒超声成像,结果发现,OV 诊断卵巢储备功能下降的AUC 为0.933,灵敏度为1.00,特异度为0.52。上述研究均证实,阴道超声在诊断卵巢储备功能中具有较高的效能。本研究结果显示,减退组OV 低于正常组,且当OV 为4.215 cm3值时,其评估卵巢储备功能的效能最高,对应AUC 为0.825、灵敏度为0.76、特异度为0.645、约登指数为0.410,证实腹部超声检测OV 同样可诊断女性患者的卵巢储备功能。原因可能在于:卵巢储备功能减退患者的卵巢间质部出现纤维化,卵巢皮质不断变薄,致使OV 随之缩小。但需注意的是,OV 存在个体差异,易受仪器、操作技术等因素影响,因此仍需探讨一种诊断效能更高的联合方案。
AMH 属于糖蛋白二聚体,由小窦卵泡、窦前卵泡颗粒细胞分泌,可诱导苗勒氏管退化,多作为反映卵泡池中生育卵泡水平的指标[12]。临床研究发现,血清AMH 水平随女性年龄上升而增高,高峰期为女性青春期,成年后AMH 分泌保持稳定水平,但绝经后几乎检测不到[13]。AMH 与LH、FSH 等基础性激素相比更利于直接反映原始卵泡储备能力,且受下丘脑-垂体-性腺轴的调控不明显,随月经周期波动小。Tang 等[14]研究纳入124 例腹腔镜子宫内膜瘤切除术患者,结果发现,卵巢储备功能减退组、卵巢早衰组患者血清AMH 水平比术前降低,且AMH 对术后卵巢储备功能异常的诊断价值为0.866(95%CI:0.801~0.923)。Tal 等[15]在一项回顾性分析中报道,血清AMH 水平与卵巢储备功能减退患者的累积活产率高度相关,且是累积活产率的独立预测因素(OR:1.39,95%CI:1.18~1.64)。本研究结果发现,减退组AMH 水平低于正常组,且AMH 评估卵巢储备功能的AUC 为0.825,与上述研究结论相似,证实AMH水平与卵巢储备功能密切相关,临床应密切监测血清AMH 水平,以预防卵巢储备功能减退发生。
本研究结果显示,减退组LH、FSH 与E2水平均高于正常组,推测原因可能与卵泡数目降低相关,卵泡数目减少会解除抑制素对FSH 抑制,减弱FSH敏感性,致使FSH、LH 水平升高;E2由生长期卵泡分泌,FSH 水平上升会促使原始卵泡生长,因此E2水平随之上升;此外,在卵巢功能衰退过程中,下丘脑-垂体-卵巢轴的性激素反馈机制负反馈作用减弱,因此造成FSH、LH 水平上升[16]。本研究线性回归分析显示,OV、AMH、LH、FSH、E2水平均与卵巢储备功能减退的发生相关,且经Pearson 相关性检验发现,OV、AMH 与LH、FSH、E2水平呈负相关,可见OV、AMH、性激素水平与卵巢储备功能减退的发生有关,且OV、AMH 与性激素水平密切相关。本研究进一步绘制ROC 曲线发现,OV、AMH 及两者联合评估卵巢储备功能减退的AUC 分别为0.825(95%CI:0.742~0.909)、0.834(95%CI:0.754~0.914)、0.905(95%CI:0.851~0.958),可见OV、AMH 在评估卵巢储备功能减退中均具有一定价值,且联合时的评估价值最高,这可能是因卵泡质量与耗竭受诸多因素(如免疫、年龄、环境、医源性、遗传等)影响,加之卵泡功能变化复杂多样,患者个体化差异大,因此OV、AMH 单独检测时易受上述因素影响而降低评估效果,而两者联合时可取长补短、减少因素影响。
综上所述,腹部超声检测OV 联合血清AMH水平有助于评估孕前检查女性的卵巢储备功能,且与性激素水平密切相关。但本研究尚存在一定不足,如样本量少、病例来源单一;未分析OV 与血清AMH 水平相关性;随访时间短,未分析OV、血清AMH 水平对卵巢储备功能减退患者治疗后卵巢恢复程度的预测价值,因此日后仍需进一步探索。
