多系统萎缩和帕金森病患者24 h动态血压特点分析
2023-07-08石金鑫程晓玲李婧婧李丽霞
刘 丽 石金鑫 程晓玲 李婧婧 赵 慧 李丽霞 张 巍
首都医科大学附属北京天坛医院,北京100070
多系统萎缩(multiple system atrophy,MSA)是一种散发的、病因不明的神经变性疾病,该病主要累及锥体外系、锥体系、小脑和自主神经系统,病情进展快,缺乏有效的治疗手段,主要特征是早期出现严重的自主神经功能障碍[1]。根据临床表现是以帕金森病(Parkinson’s disease,PD)样症状为突出表现还是以小脑性共济失调症状为突出表现,分为MSA-P(MSA parkinsonism variant)和MSA-C(MSA cerebellar variant)[2]。PD是一种常见的神经变性疾病,以运动迟缓、肌强直、静止性震颤及步态姿势障碍为主要特征,自主神经功能受损可发生在PD 的各个阶段,甚至在运动症状出现之前[3]。MSA和PD的神经病理均以主要成分为α-突触核蛋白的路易小体为主要特征,同属于α-突触核蛋白病的范畴[4],且二者在临床表现上也有诸多相似之处,因此在疾病的早期容易误诊。本研究采用24 h 动态血压监测探讨MSA 和PD 患者在血压水平、变异性及昼夜节律方面的异同,旨在了解不同神经变性疾病对心血管系统的影响。
1 资料与方法
1.1 一般资料纳入自2016-01—2021-01 北京天坛医院住院的82例MSA患者及同期住院的年龄、性别1∶1匹配的82例PD患者为研究对象,收集患者病史、实验室检查、用药及24 h 动态血压参数。82 例MSA 患者为MSA 组,男45 例(54.9%),女37 例(45.1%);年龄41~75(60.3±7.7)岁;MSA-P 型患者43 例(52.4%),MSA-C 型患者39 例(47.6%)。82 例PD患者为PD组。
1.2 纳入及排除标准纳入标准:(1)MSA 患者的诊断须符合2008年Gilman第2版MSA诊断标准[2]中的临床很可能的MSA患者;(2)PD诊断依据2015年国际运动障碍协会(Movement Disorder Society,MDS)修订版的PD最新诊断标准[5],选取符合临床确诊的PD患者和临床可能的PD患者;(3)临床资料完整,24 h 血压监测数据完整有效。排除标准:(1)使用抗帕金森药物治疗的患者;(2)使用其他影响血压药物的患者;(3)合并高血压、糖尿病、严重心脑血管病、重要脏器功能不全、感染、风湿免疫性疾病、恶性肿瘤、视听障碍不能配合、资料不完整者等。
1.3 方法
1.3.1 收集临床资料:包括病史、诊断、实验室检查结果、用药等。
1.3.2 采集24 h 动态血压监测(ambulatory blood pressure monitoring,ABPM)参数:使用无创动态血压监测仪记录患者24 h 动态血压的变化,日间测量1次/30 min,夜间测量1 次/60 min,日间定义为06:00时至22:00 时,夜间定义为22:00 时至次日06:00时。24 h有效血压读数应达到总监测次数的80%以上为血压监测数据完整有效。收集研究对象24 h的ABPM 数据:24 h、日间和夜间的平均收缩压(systolic blood pressure,SBP),24 h、日间和夜间的平均舒张压(diastolic blood pressure,DBP),24 h、日间及夜间的最高SBP 和DBP,24 h、日间及夜间的最低SBP和DBP、晨峰平均SBP和DBP,24 h、日间及夜间平均SBP和DBP的标准差。
1.3.3 高血压诊断标准:ABPM的高血压诊断标准依据《中国高血压防治指南》(2018 年修订版)[6]:24 h平均SBP/DBP≥130/80 mmHg(1 mmHg=0.133 kPa),日间≥135/85 mmHg,夜间≥120/70 mmHg。根据夜间血压相对于日间血压下降程度=(日间平均SBP/DBP —夜间平均SBP/DBP)/日间平均SBP/DBP×100%,将血压昼夜节律分为4种类型,10%~20%:勺型;<10%:非勺型;<0%:反勺型;>20%:深勺型。SBP 与DBP 血压节律类型不一致时以SBP 为准。晨峰血压增高诊断标准[6]:起床后2 h 内的SBP 平均值—夜间最低值1 h内的SBP平均值,差值≥35 mmHg定义为晨峰血压增高[6]。血压变异性以动态血压标准差表示。
1.3.4 直立性低血压:卧立位血压监测:患者卧床安静休息30 min,之后测量卧位状态的血压和心率,然后迅速下床站立,立即测定血压和心率,此后站立状态每隔1 min 测量1 次血压和心率,站立5 min 时测量最后1次。直立性低血压评定标准[1]:仰卧位变为站立位之后,3 min内SBP下降至少30 mmHg或DBP下降至少15 mmHg 为卧立位血压试验阳性,评定为直立性低血压。未达到诊断标准者择日再复测1次。
1.4 统计学分析采用SPSS 24.0 统计软件进行数据统计分析,符合正态分布的计量资料以均数±标准差(±s)表示,组间比较采用t检验,计数资料以例数和率表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 2组患者基本情况比较MSA组患者起病年龄(57.2±8.5)岁,PD组为(53.1±8.7)岁,MSA组患者起病年龄大于PD组,差异有统计学意义(P<0.05)。MSA组患者病程(3.0±2.1)a,PD组为(7.7±4.5)a,MSA组病程短于PD组,差异有统计学意义(P<0.05)。
2.2 2组患者24 h血压水平比较MSA组24 h最低SBP 和夜间最低SBP 明显高于PD 组,差异均有统计学意义(P<0.05);2 组各时段的平均SBP 和DBP、最高SBP 和DBP 及晨峰平均SBP 和DBP 比较,差异均无统计学意义(P>0.05);2组患者24 h最低DBP、日间及夜间最低DBP 和日间最低SBP 比较,差异均无统计学意义(P>0.05)。见表1。
表1 MSA组和PD组患者24 h血压水平比较 (mmHg,±s)Table 1 Comparison of blood pressure levels at 24 h in MSA group and PD group (mmHg,±s)
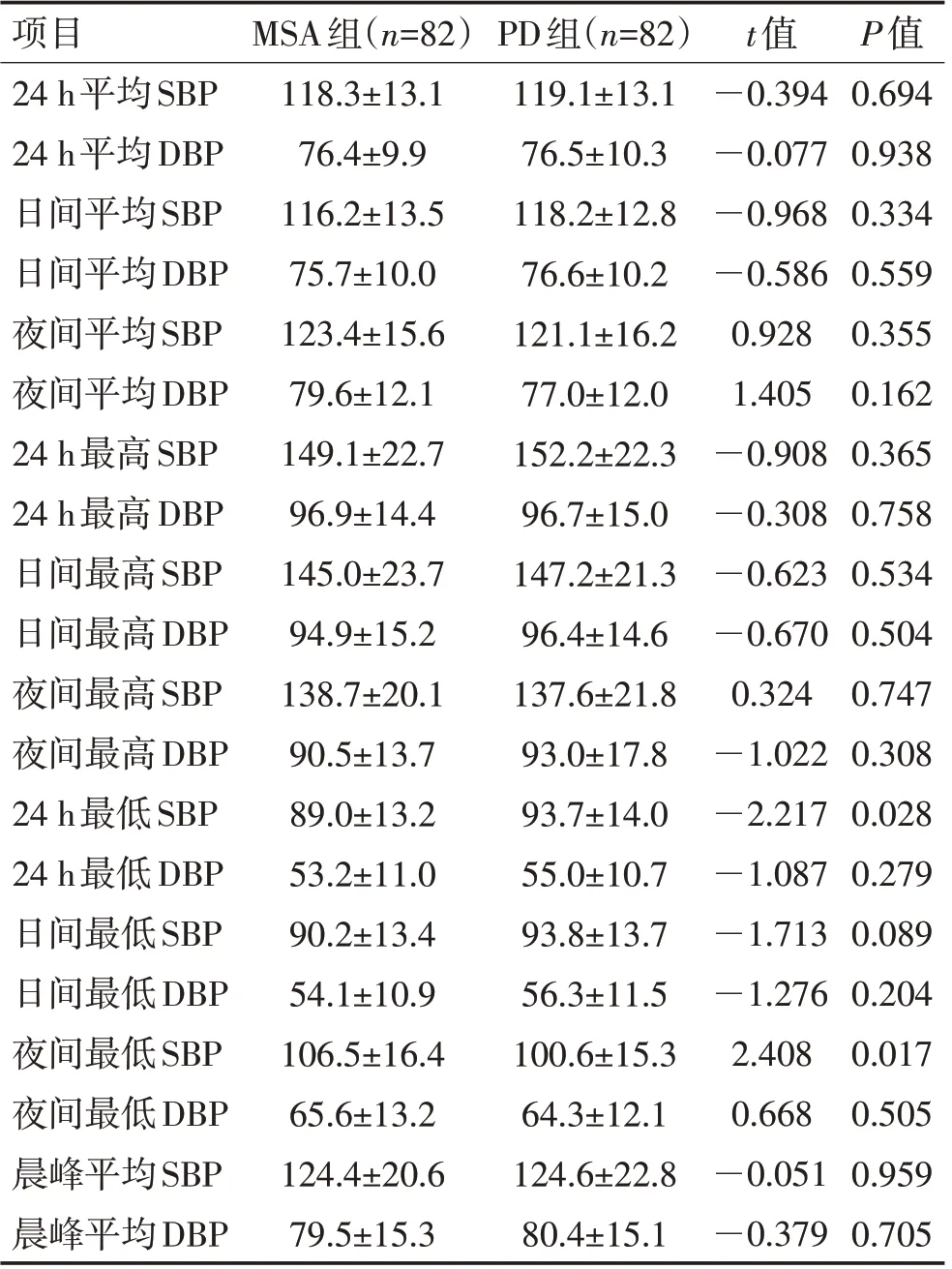
表1 MSA组和PD组患者24 h血压水平比较 (mmHg,±s)Table 1 Comparison of blood pressure levels at 24 h in MSA group and PD group (mmHg,±s)
项目24 h平均SBP 24 h平均DBP日间平均SBP日间平均DBP夜间平均SBP夜间平均DBP 24 h最高SBP 24 h最高DBP日间最高SBP日间最高DBP夜间最高SBP夜间最高DBP 24 h最低SBP 24 h最低DBP日间最低SBP日间最低DBP夜间最低SBP夜间最低DBP晨峰平均SBP晨峰平均DBP MSA组(n=82)118.3±13.1 76.4±9.9 116.2±13.5 75.7±10.0 123.4±15.6 79.6±12.1 149.1±22.7 96.9±14.4 145.0±23.7 94.9±15.2 138.7±20.1 90.5±13.7 89.0±13.2 53.2±11.0 90.2±13.4 54.1±10.9 106.5±16.4 65.6±13.2 124.4±20.6 79.5±15.3 PD组(n=82)119.1±13.1 76.5±10.3 118.2±12.8 76.6±10.2 121.1±16.2 77.0±12.0 152.2±22.3 96.7±15.0 147.2±21.3 96.4±14.6 137.6±21.8 93.0±17.8 93.7±14.0 55.0±10.7 93.8±13.7 56.3±11.5 100.6±15.3 64.3±12.1 124.6±22.8 80.4±15.1 t值—0.394—0.077—0.968—0.586 0.928 1.405—0.908—0.308—0.623—0.670 0.324—1.022—2.217—1.087—1.713—1.276 2.408 0.668—0.051—0.379 P值0.694 0.938 0.334 0.559 0.355 0.162 0.365 0.758 0.534 0.504 0.747 0.308 0.028 0.279 0.089 0.204 0.017 0.505 0.959 0.705
2.3 MSA 组和PD 组日间和夜间血压水平比较2组患者平均血压夜间均高于日间,MSA 组夜间平均SBP高于日间,夜间平均DBP 高于日间,差异均有统计学意义(P<0.05);PD组夜间平均SBP和DBP与日间比较,差异均无统计学意义(P>0.05)。见表2。
表2 MSA组和PD组内日间和夜间平均血压比较 (mmHg,±s)Table 2 Comparison of average daytime and nighttime blood pressure in MSA group and PD group (mmHg,±s)
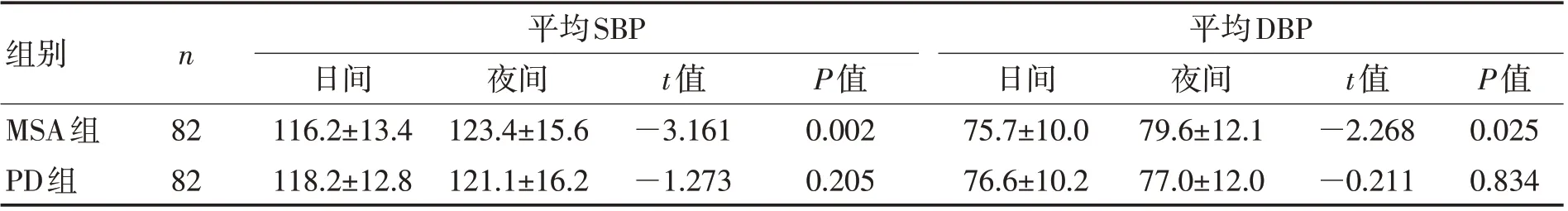
表2 MSA组和PD组内日间和夜间平均血压比较 (mmHg,±s)Table 2 Comparison of average daytime and nighttime blood pressure in MSA group and PD group (mmHg,±s)
组别MSA组PD组n 平均SBP 平均DBP 82 82日间116.2±13.4 118.2±12.8夜间123.4±15.6 121.1±16.2 t值—3.161—1.273 P值0.002 0.205日间75.7±10.0 76.6±10.2夜间79.6±12.1 77.0±12.0 t值—2.268—0.211 P值0.025 0.834
2.4 MSA 组和PD 组患者血压变异情况比较2 组患者24 h 平均SBP 和DBP、日间平均SBP 和DBP、夜间平均SBP 和DBP 的变异性比较,差异均无统计学意义(P>0.05)。见表3。
表3 MSA组和PD组血压变异性比较 (mmHg,±s)Table 3 Comparison of blood pressure variability between MSA group and PD group (mmHg,±s)
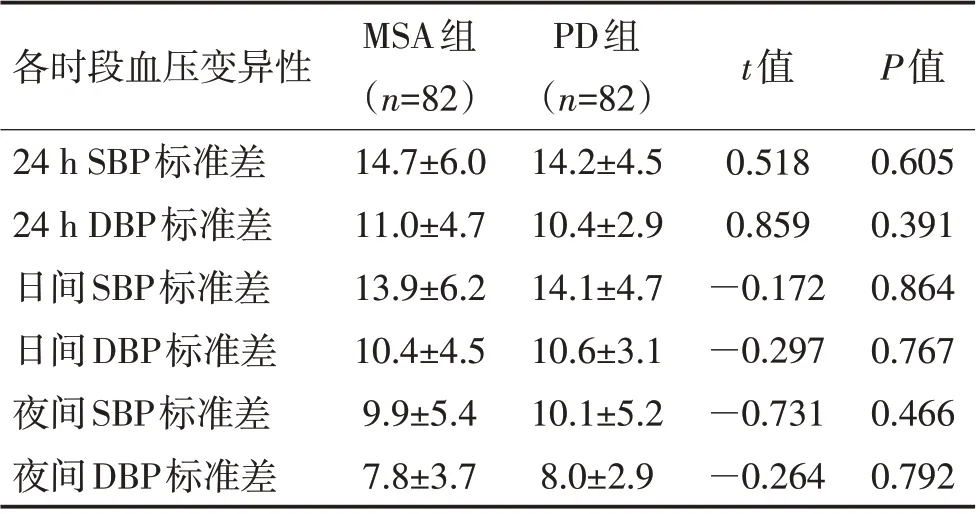
表3 MSA组和PD组血压变异性比较 (mmHg,±s)Table 3 Comparison of blood pressure variability between MSA group and PD group (mmHg,±s)
各时段血压变异性24 h SBP标准差24 h DBP标准差日间SBP标准差日间DBP标准差夜间SBP标准差夜间DBP标准差MSA组(n=82)14.7±6.0 11.0±4.7 13.9±6.2 10.4±4.5 9.9±5.4 7.8±3.7 PD组(n=82)14.2±4.5 10.4±2.9 14.1±4.7 10.6±3.1 10.1±5.2 8.0±2.9 t值0.518 0.859—0.172—0.297—0.731—0.264 P值0.605 0.391 0.864 0.767 0.466 0.792
2.5 MSA组和PD组患者血压异常类型比较24 h ABPM 分析显示,MSA 组和PD 组符合24 h 高血压标准的患者各34 例(41.5%),日间高血压患者各18 例(22.0%),夜间高血压患者分别为66例(80.5%)和59例(72.0%)。2组患者上述3种类型高血压的发生比率比较,差异无统计学意义(P>0.05)。MSA 组伴晨峰血压增高患者10例(12.2%),PD组21例(25.6%),差异有统计学意义(P<0.05)。MSA 组伴直立性低血压患者55例(67.1%),PD组23例(28.0%),差异有统计学意义(P<0.05)。见表4。

表4 MSA组和PD组患者血压异常类型比较 [例(%)]Table 4 Comparison of abnormal blood pressure types in MSA group and PD group [n(%)]
2.6 MSA 组和PD 组血压昼夜节律类型比较2 组患者血压昼夜节律均以反勺型最为常见,分别为56例(68.3%)和52 例(63.4%);其次为非勺型,均为23例(28.0%);勺型少见,分别为3 例(3.7%)和7 例(8.5%)。2组患者血压昼夜节律的发生比率比较,差异无统计学意义(P>0.05)。见表5。
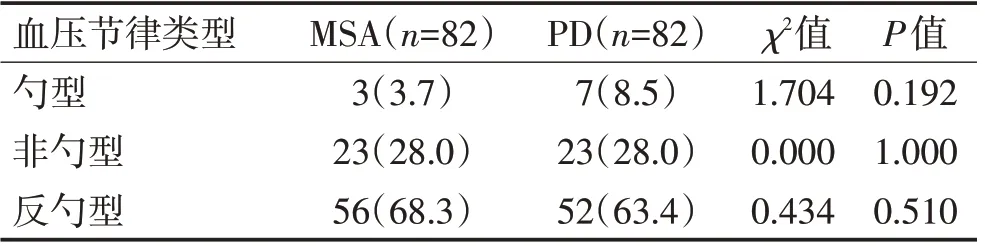
表5 MSA组和PD组患者血压昼夜节律类型比较 [例(%)]Table 5 Comparison of blood pressure circadian rhythm types in MSA group and PD group [n(%)]
3 讨论
正常人体血压呈昼夜节律性变化,表现为日间血压偏高,而夜间血压偏低。一般情况下,清晨觉醒起床后血压迅速增高,在2~4 h内达到较高水平,这个过程称为血压的晨峰,然后在08:00~09:00 达到第1 个峰值,白天血压基本处于相对较高水平,在16:00~18:00再次出现小高峰后平稳下降,03:00~05:00达到谷值,24 h的ABPM呈现双峰一谷的勺形曲线[7]。24 h血压波动通常在10~20 mmHg,不会过高或过低,这种小幅平缓的血压波动有利于脏器得到充分休息,保证机体更好地顺应内外环境的变化。血压水平和节律的异常都会引起机体内环境稳态失衡,导致脏器损伤。
血压水平和节律的异常与自主神经病变关系密切[7],交感神经和副交感神经是组成自主神经系统的两大部分,日间清醒活动状态可引起交感神经兴奋,副交感神经处于相对抑制状态;而在夜间睡眠时,交感神经兴奋性明显下降,副交感神经的兴奋性明显增强,是引起正常人体血压昼夜变化的主要原因[8]。MSA和PD患者由于自主神经功能损害,导致血压昼夜节律性出现异常变动,日常诊间或家庭血压监测可能并不能够真实反映MSA 和PD 患者的血压变动情况,而通过24 h 的动态血压监测可评估血压水平和昼夜节律特征。本研究发现,MSA和PD患者的血压水平和节律均表现出异常变动,夜间血压高于日间血压,夜间高血压较为普遍,24 h高血压及日间高血压也较常见;2 组患者均出现病理性血压昼夜节律,以反勺型血压为主,正常的勺型血压很少见[9-12]。夜间高血压与心、脑急性血管事件密切相关,应引起重视。
本研究显示,MSA 和PD 组患者24 h、日间及夜间平均血压均无统计学差异,血压节律分布及血压变异性也无统计学差异,但2组患者存在明显的不同之处:MSA组患者的夜间血压明显高于日间血压,而PD组患者的夜间与日间血压比较无统计学差异。2组血压变化的特点可能与各自的自主神经病变特点相关。研究发现,MSA患者的自主神经病变较PD患者表现得更全面、更严重,推测原因可能如下[13-15]:(1)PD患者同时存在中枢自主神经和外周自主神经受累,但以节后纤维病变为主;而中枢交感神经节前纤维病变是MSA 患者自主神经受累的主要特征,且MSA 患者中枢自主神经病变受累程度远重于PD 患者;(2)与PD患者相比,MSA患者病理特点是脑干不同区域的自主神经发生病变[1],而且MSA 患者受累的神经数量更多,范围更广,自主神经功能障碍更严重[1,16];(3)研究发现,MSA患者位于腹外侧延髓的儿茶酚胺能神经元大量变性丢失,程度比PD患者更严重,心血管自主神经功能障碍更明显[14-15]。
当人体从卧位变为立位时,由于重力作用使得300~800 mL的血液集中于下半身的容量血管中,从而导致一过性静脉回流和心排血量减少,引起血压下降。正常情况下,位于心、肺、主动脉弓和颈动脉窦的压力感受器受到激活,引起交感神经介导的儿茶酚胺水平升高,使容量血管张力增加,动静脉收缩,心肌收缩力增强,心率增快,从而心排血量增加;同时,迷走神经受到抑制,使血压在1 min 或更短时间内恢复正常。目前认为,直立性低血压是由于血管去交感神经支配造成的,正常情况下压力感受器激活后引起交感神经兴奋,从而导致血管收缩,进而维持立位血压。研究发现,PD患者这种血管收缩的代偿功能是减弱或缺失的[17]。本研究发现,MSA 患者直立性低血压的发生率明显高于PD 患者,提示MSA患者血管交感神经衰弱较PD患者更严重,MSA患者直立性低血压的发生不仅与节后肾上腺能纤维病变相关,还涉及延髓心血管中枢(孤束核、迷走神经背核等)及交感神经节等病变[16,18]。
清晨是血压水平波动最大的时段,血压晨峰现象是指血压在清晨骤然升高的现象[6,19],其发生机制主要与交感神经系统激活相关[20]。本研究发现,MSA 和PD 组患者均存在晨峰血压增高,分别达12.2%和25.6%,PD 组的发生率明显高于MSA 组,推测其原因可能与MSA 组患者的交感神经病变较PD患者更为严重相关,因此MSA 患者清晨血压不能与PD 患者一样出现较大幅度升高。血压晨峰是心脑血管事件的独立危险因素[19],MSA及PD患者的晨峰高血压现象应引起临床重视。本研究为回顾性研究,纳入的患者均为住院患者,病情可能相对较重,且样本量相对不足,未来可考虑进行前瞻性队列研究进行验证。
MSA 和PD 患者的血压水平和血压昼夜节律异常,普遍存在夜间高血压,晨峰血压增高也并不少见,临床需引起关注。MSA 患者夜间平均血压明显高于日间平均血压,伴直立性低血压更多见,为MSA与PD 的鉴别诊断和了解其发病机制提供了思路。神经变性疾病常出现自主神经受累,24 h的ABPM可发现更多的血压异常,应考虑作为神经变性疾病患者的常规检查。
