隐源性机化性肺炎合并肺孢子菌感染一例
2023-06-29叶文倩刘笑静
叶文倩 李 权 刘笑静 孙 涛
隐源性机化性肺炎(COP)常因病理活检率低、同时和继发性机化性肺炎(SOP)未加以区分,临床较为少见,年新发病例1.1/100000,大多处于50~60岁[1]。肺孢子菌在免疫力低下人群中易引起机会性感染,如HIV 感染者、器官移植或恶性肿瘤患者中引起严重的肺部感染。鲜少有COP 合并肺孢子菌感染的报道,现分享1 例COP 合并肺孢子菌感染重症患者治疗经验,报道如下。
1 病例资料
患者,女,78 岁,此次因“咳嗽气喘2 个月余,加重半个月”于2022 年2 月7 日入住浙江省丽水市中医院呼吸与危重症医学科。2021 年12 月23 日曾因“咳嗽咳痰伴气喘2 d”就诊杭州市某三甲医院,住院期间首先考虑社区获得性肺炎(见图1),患者平素体健,无长期用药史,住院期间肝肾功能、心肌酶谱、凝血功能均无明显异常;甲状腺功能正常;抗核抗体检测均阴性;肿瘤标志物全套检测未见异常;经哌拉西林舒巴坦针抗感染治疗后临床症状未见改善,且患者胸部CT 见肺部磨玻璃样渗出灶增多(见图2),后经支气管镜检查并活检(2022 年1 月4 日)病理提示:(肺组织)机化性肺炎,结合临床考虑COP。免疫组化:PGM-1(组织细胞+),CKpan(上皮+),TTF-1(+),SMA(肌纤维+),CD31(血管+),D2-40(脉管+),偏光(-)。确诊COP 后,经甲泼尼龙针40 mg 静滴,每日1 次,治疗1 周出院,出院后序贯口服激素治疗,出院时患者胸闷气喘症状不明显,嘱1 周后门诊复查。出院半个月后患者自行停用口服激素,亦未复查胸部CT 平扫。半个月前患者胸闷气喘再次加重,未重视未就诊,2 月7 日来我院住院,刻下见患者呼吸急促,咳嗽咳痰,查体:呼吸30 次/min,心率126 次/min,末梢指氧饱和度80%,入院体温37 ℃,神清,口唇发绀,呼吸促,两肺呼吸音粗,可闻及明显湿啰音,心腹查体无殊,双下肢无浮肿,神经系统查体无异常。入院时急查胸部CT 可见两肺间质渗出明显(见图3),血气分析提示Ⅰ型呼吸衰竭,氧合指数122。血常规:白细胞12.8×109/L,中性粒细胞百分比97%,血红蛋白78 g/L,血小板92×109/L,降钙素原2.3 ng/mL,脑钠肽(BNP)2073 pg/mL,D-二聚体1.9 μg/mL。立即行气管插管呼吸机辅助通气压控模式(P-A/C),外周血流灌注指数(Pi)16 cmH2O(1 mmHg=0.133 kPa),呼气末正压(PEEP)6 cm H2O,呼吸频率(f)14 次/分,吸入氧浓度(FiO2)80%,予亚胺培南西司他丁钠针1.0 g微泵静推每8 h 1 次抗感染,甲泼尼龙针40 mg 静滴每12 h 1 次抗炎,化痰解痉平喘、护胃等治疗,2 d 后患者肺泡盥洗液宏基因组测序(mNGS)提示:耶式肺孢子菌(相对丰度12.65%),巨细胞病毒(相对丰度36.72%),立即调整为SMZ 治疗肺孢子菌感染,更昔洛韦针抗病毒,头孢哌酮舒巴坦针抗感染。2 月14 日复查胸部CT,对比2 月7 日肺部病灶明显增多(见图4),可见患者肺部病灶较2 月7 日仍有进展,此时痰培养出现CRAB(耐碳青霉烯鲍曼不动杆菌),故调整为予SMZ 治疗肺孢子菌感染,头孢哌酮舒巴坦针2 g 静滴每8 h1 次联合多粘菌素B 针50 万U 静滴每12 h 1 次抗感染(首日100 万U 静滴每12 h 1次),继续更昔洛韦针抗病毒。2 月22 日患者氧合情况较前改善,复查胸部CT 肺部病灶较2 月14 日明显改善(见图5),患者症状及氧合情况明显改善,经呼吸锻炼后拔管,同时甲泼尼龙针逐渐减量至40 mg静滴每日1 次;经规范抗感染及激素治疗逐渐减量后患者好转出院,出院后序贯口服激素继续治疗。出院后1 个月随访,患者自觉临床症状未见急性加重,嘱其继续门诊复查随诊,定期复查胸部CT,遵嘱调整激素用量。
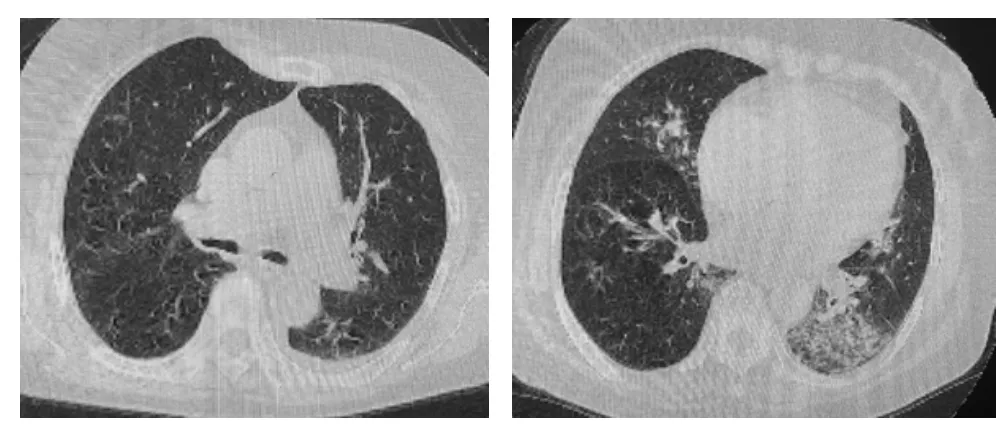
图1 2021 年12 月23 日胸部CT
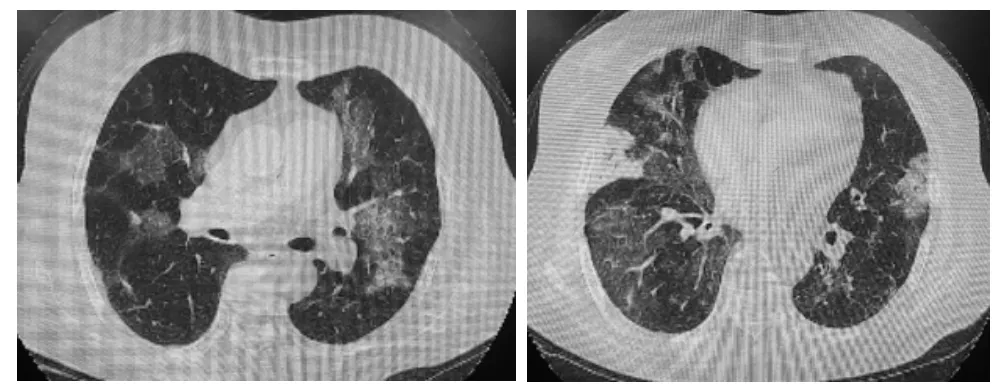
图2 2021 年12 月29 日胸部CT
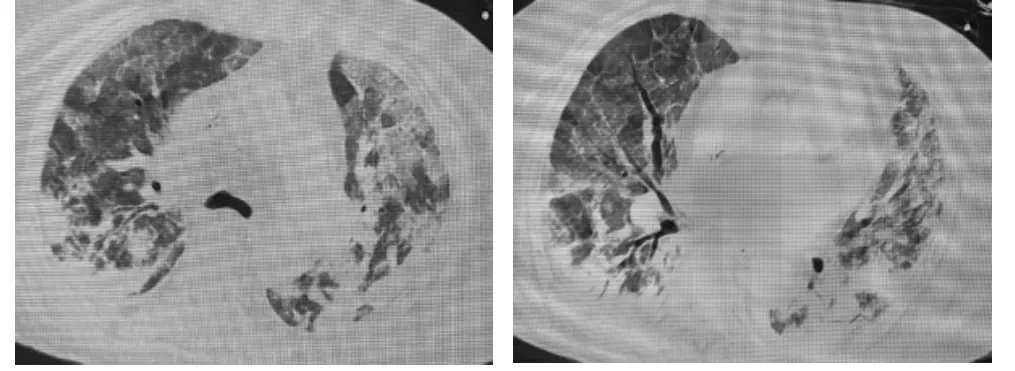
图3 2022 年2 月7 日胸部CT
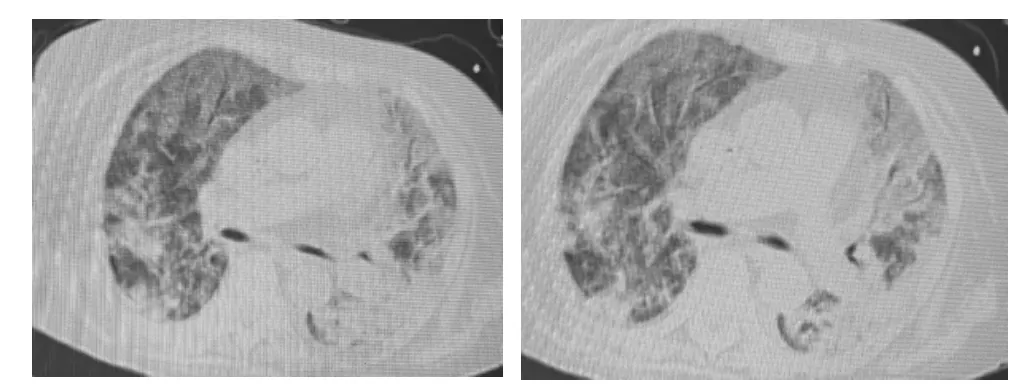
图4 2022 年2 月14 日胸部CT
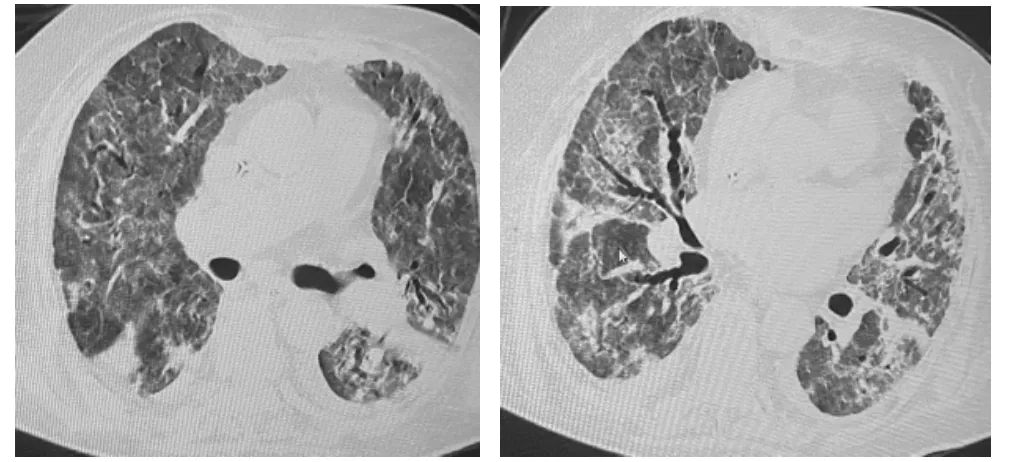
图5 2022 年2 月22 日胸部CT
2 讨论
机化性肺炎可分为COP 和SOP,COP 无明确病因,而SOP 常因结缔组织系统疾病、恶性肿瘤、感染、药物相关、吸入、器官移植、放射性损伤等继发[2]。COP 是指无明确致病原(如感染)或其他临床伴随疾病(如结缔组织疾病)所出现的机化性肺炎,具有独特的临床、影像和病理学特点[3]。主要的临床表现有呼吸困难、咳嗽、咳痰等,少数有低热、盗汗、乏力等全身症状[4]。影像学上可见包括双肺多发片状影、大片实变影、多发小结节、磨玻璃影,病变以两肺外周及胸膜下受累为主,多沿支气管、血管束分布,可伴有肺门或纵膈淋巴结肿大等可能的特征[5-6],表现具有“五多一少”的特点(多态性、多发性、多变性、多复发性、多双肺受累,蜂窝肺少见)[7]。治疗上激素为主要治疗用药,而其治疗原则是早期、足量、规范、足疗程,以减少并发症,降低复发率及病死率。初始剂量为0.5 mg/(kg·d),治疗2~4 周后,泼尼松缓慢减量,4~6个月后减至维持剂量7.5~10.0 mg/d,总疗程为6~12个月[8]。过程中需缓慢减量使用。其中静脉和口服序贯疗法具有起效快和依从性好等优点,但该病易复发,而延长疗程对降低复发无明显效果[9]。复发通常在2 年以内,治疗方案同初发治疗相同,进一步升级治疗可增加药物副作用的风险,而对于该病长期预后却无明确的益处[3]。但大剂量糖皮质激素治疗下(>20 mg/d)复发者需考虑提高治疗方案,研究表明,大环内酯类药物调节免疫作用可用于辅助治疗此病[9]。COP 的复发不影响患者预后,与疾病的死亡率升高无关,因此,复发是相对良性的、可接受的现象,一般不需要加强治疗。故而该病激素治疗减量过程中需患者有较强的依从性,否则容易出现用量、疗程不足,导致COP 复发、加重。
该例患者平素体健,首次来院就诊,无长期用药史,住院期间肝肾功能、心肌酶谱、凝血功能均无明显异常;甲状腺功能正常;抗核抗体检测均阴性;肿瘤标志物全套检测未见异常,综合评估结合肺活检病理诊断COP。此患者临床上咳嗽气喘可见,肺部病灶见大片实变、磨玻璃影,多肺叶浸润,以胸膜下为主,首次治疗时对激素敏感性好,临床症状改善较明显。后因患者自行停用激素同时合并重症感染导致病情一度恶化缠绵难愈。
部分COP 老年患者,常有较多基础疾病或脏器功能不全情况,而长期大剂量激素(>20 mg/d)使用,其不良反应需要我们高度警惕,常见的消化性溃疡出血、骨质疏松、高血压、糖尿病等,这些常常可使用药物提前预防,而最常见也最容易导致患者反复住院的不良反应之一是重症感染。结构性肺病、长期使用激素、免疫抑制患者,反复住院,部分近3 个月内曾使用三代头孢、含β-内酰胺酶抑制剂抗菌药物[10],均是患者出现多重耐药菌(如产β-内酰胺酶细菌、铜绿假单胞菌,鲍曼不动杆菌等),以及真菌、结核杆菌等的危险因素,同时潜伏的病毒(如巨细胞病毒、EB 病毒、腺病毒)也可能侵袭多个器官系统产生严重感染。这警示我们在此类患者入院后因尽早、尽可能提取病原学依据,痰培养、血培养、气管镜盥洗液等等,必要时mNGS,争取尽早精准治疗。
