Bio-Oss骨粉联合CGF在上颌后牙区骨量不足患者上颌窦外提升同期种植体植入术中的应用
2023-03-31段咏华李俊程凤云潘亮吴道文
段咏华 李俊 程凤云 潘亮 吴道文
由于上颌后牙区结构特殊,当上颌磨牙缺失后,上颌窦气化作用及牙槽骨吸收致使剩余牙槽骨高度逐渐不足,导致种植手术难度增加[1-2]。Tatum 等于1986 年首次提出上颌窦侧壁开窗提升术,其可以提升牙槽骨高度,但是被应用于临床后,临床医者发现手术过程中创伤性较大[3-4]。后于1944 年将其改进为闭合冲压上颌窦提升术,其因创伤小、手术时间短等优势,被广大种植医生沿用至今[5]。而上颌窦提升术在操作同时必须植入骨材料填充抬高骨组织及上颌窦底黏膜,这一操作有助于促进上颌窦内成骨[6]。目前临床常用的植入骨替材料为Bio-Oss骨粉、浓缩生长因子(CGF)及Bio-collagen 骨胶原,这三种均存在一定优缺点,故此,临床医者对于同期植入骨替代材料选择存在较大的争议[7-8]。为探究Bio-Oss 骨粉联合CGF 在上颌后牙区骨量不足患者上颌窦外提升同期种植体植入术中的应用效果,笔者将上饶市人民医院口腔科2019 年3 月-2020 年12 月接收的80 例上颌后牙区骨量不足患者纳入研究,现报道如下。
1 资料与方法
1.1 一般资料 选取2019 年3 月-2020 年12 月本院接收的上颌后牙区存在缺失且骨量不足的80 例患者。(1)纳入标准:①锥形束CT(CBCT)检查显示:上颌后牙区存在缺失且牙槽嵴顶宽度>6 mm、剩余骨槽牙高度(RBH)2~4 mm;②年龄超过18岁;③无上呼吸道感染;④缺牙部分软组织光滑且平坦,邻牙无炎症且不存在松动;⑤口腔状况良好;⑥仅需植入1 颗种植体。(2)排除标准:①慢性牙周炎;②存在全身系统性疾病致使无法耐受手术;③根尖周炎;④妊娠期及哺乳期女性;⑤有吸烟、酗酒等不良习惯。根据患者选择的植入骨替代材料将其分为对照组(n=34)、联合组(n=46)。本研究经医院医学伦理委员会批准,患者自行选择植入骨替代材料并签署知情同意书。
1.2 方法
1.2.1 器械及材料准备 牙科种植机(德国,卡瓦盛邦),低速离心机(北京,奥凯伟迪),种植系统(瑞士,straumann),CBCT(德国,卡瓦盛邦),Bio-Oss 骨粉(瑞士,Geistlich)。
1.2.2 手术方法(1)术前准备:询问并记录患者口腔既往病史,检查患者面部对称、咬合关系、口内黏膜、牙周及邻牙等口内外基本情况。常规抽患者静脉血查感染四项、凝血四项及血细胞分析。手术前接受CBCT 检查明确上颌窦内部情况,同时测定上颌缺牙部位余留牙槽骨高度及宽度,测量种植区周围骨密度及牙槽骨三维骨量。(2)观察组予以Bio-Oss 骨粉植入。常规消毒后铺巾,行局部浸润麻醉,从唇侧入刀行梯形切口,将上颌窦黏膜与骨盖剥离,并分离上颌窦黏膜,于抬高间隙植入Bio-Oss骨粉材料,根据不同种植体型号用扩孔钻逐级制备植牙窝,制备完成后放入种植体,将覆盖螺丝安装上,根据口腔解剖生理结构严密缝合。联合组予以Bio-Oss 骨粉联合CGF 植入。术前进行CGF 制备,术前分别以两个10 mL 不含抗凝剂的试管采取患者静脉血20 mL,垂直并静置,后放入低速离心机,将时间设定为12 min。完成后取出试管,将凝胶状纤维蛋白的中间层取出后剪碎为1~2 mm 大小颗粒,随后按1∶1 比例与Bio-Oss 骨粉混合备用。手术方法完全同观察组,抬高间隙植入的材料是Bio-Oss骨粉联合CGF。(3)术后注意事项:①术后当天以冰袋冰敷种植区面颊部,用以减轻疼痛;②注意半月内避免着凉,期间不可打喷嚏或擤鼻涕;③予以阿莫西林胶囊(生产厂家:国药集团中联药业有限公司,批准文号:国药准字H42020298,规格:0.25 g)口服以预防感染,2 片/次,3 次/d,共应用3 d;④术后10~15 d 复诊拆线。
1.3 观察指标及判定标准(1)种植区骨密度:术前拍摄CBCT,三维重建预种植区来测量骨密度,即选中区域灰度/整体区域灰度,术后6、12、18 个月复诊时再次测量种植区骨密度。(2)种植体周围骨组织高度:术后即时拍摄CBCT,测量种植体最低骨平面与末端最低平面的直线距离,术后6、12、18 个月复诊时再次测量此距离,其与手术完成时测量数值之差便为种植体周围骨组织高度。(3)骨结合:分别于术后即时和术后6、12、18 个月复诊时以共振频率分析测量仪测量骨结合情况,取种植体稳定系数(ISQ)平均值。(4)不良反应:于电话随访中询问患者不良反应发生情况并记录。
1.4 统计学处理 采用SPSS 26.0 软件进行统计学分析。计量资料采用(±s)描述,采用t检验;计数资料采用率(%)描述,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料对比 对照组男18例,女16 例;年龄19~56岁,平均(36.73±5.42)岁。观察组男24例,女22 例;年龄21~58岁,平均(37.22±5.33)岁。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 两组种植区骨密度对比 术前,两组种植区骨密度对比,差异无统计学意义(P>0.05);术后6、12、18 个月,联合组种植区骨密度均显著高于对照组(P<0.05)。见表1。
表1 两组种植区骨密度对比[HU,(±s)]
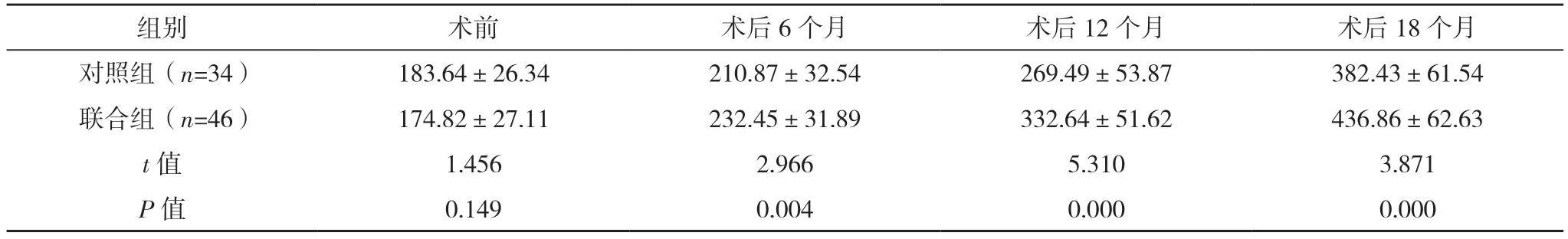
表1 两组种植区骨密度对比[HU,(±s)]
2.3 两组种植体周围骨组织高度对比 术后即时,两组种植体周围骨组织高度比较,差异无统计学意义(P>0.05);术后6、12、18 个月,联合组种植体周围骨组织高度均显著低于对照组(P<0.05)。见表2。
表2 两组种植体周围骨组织高度对比[mm,(±s)]
2.4 两组ISQ 对比 术后即时,两组ISQ 比较,差异无统计学意义(P>0.05);术后6、12、18 个月,联合组ISQ 均显著高于对照组(P<0.05)。见表3。
表3 两组ISQ对比(±s)
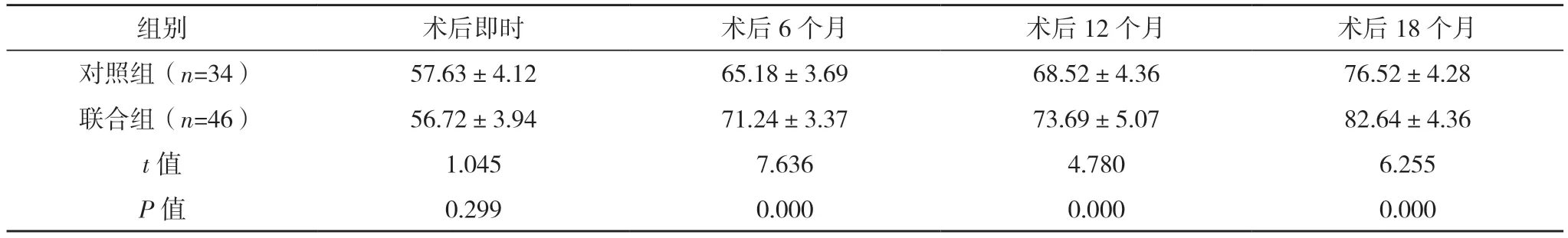
表3 两组ISQ对比(±s)
2.5 两组不良反应发生情况 所有患者均无疼痛等不适,且种植体均未出现脱落、松动、炎症等。
3 讨论
随着我国口腔医疗飞速发展,种植修复亦逐渐被大众接受,种植区骨量充足是种植手术成功的基础,也是提高手术远期效果的前提[9-10]。上颌窦气化作用及牙槽骨吸收等因素造成上颌后牙区骨量不足的情况较为常见,导致该区种植手术难度提升,远期效果不良,术后并发症较多[11-13]。上颌后牙区骨量不足一般采用上颌窦外提升术及上颌窦内提升术,这两种技术根据患者自身情况的不同进行选择[14-15]。上颌窦外提升技术可更彻底恢复骨高度,便于手术顺利进行,避免各类并发症发生[16]。
上颌窦外提升术中植入骨替材料多种多样,Bio-Oss 人工骨粉是从脱蛋白小牛骨中提取的纯骨基质,其结构为蜂窝状,十分利于生长因子及骨细胞攀爬、黏附从而达到良好的骨引导作用,然因其包含部分胶原,组织结构显现松散,对于成骨空间稳定性还有待商榷[17-19]。CGF 作为一种新型植入骨替材料,由患者自身静脉血离心分离制备,其中纤维蛋白含有多种生长因子,可有效提高组织再生性质,促进骨组织愈合,CGF 里蕴含的大量免疫因子亦可在种植区发挥免疫调节作用[20-21]。
种植体早期稳定性与骨密度关系密切,本研究结果显示,术后6、12、18 个月复诊时,联合组种植区骨密度均显著高于对照组,提示Bio-Oss 骨粉联合CGF 较单纯使用Bio-Oss 骨粉作为植入骨替材料可更好地帮助上颌后牙区骨量不足患者种植区骨密度提升。本研究将两组术后6、12、18 个月测量的种植体最低骨平面与末端最低平面的直线距离与手术刚结束时测量距离的差值对比发现,联合组种植体周围骨组织高度均显著低于对照组。李昊等[4]研究显示骨量不足可能导致患者术前骨密度下降,上颌前牙区骨量不足种植术应用Bio-Oss 骨粉联合PerioGlas 骨替代材料术后6、12 个月骨密度呈上升趋势,与本研究中骨密度变化趋势一致。共振频率分析所得的ISQ 可准确显现术后骨结合情况从而判断种植体稳定性[22-24]。本研究通过测量不同时期ISQ 来分析Bio-Oss 骨粉联合CGF 对于种植体骨结合的影响,结果显示,术后6、12、18 个月,联合组ISQ 均显著高于对照组,可以说明Bio-Oss 骨粉联合CGF 较单纯使用Bio-Oss 骨粉作为植入骨替材料更有助于稳定上颌后牙区骨量不足患者种植体。戴晓玮等[25]将Bio-Oss 骨粉联合CGF 与单纯Bio-Oss 骨粉对比发现,种植术后6、12 个月联合组ISQ 均较单一组显著增高,与本研究结果一致。
综上所述,Bio-Oss 骨粉联合CGF 作为植入骨替材料可帮助上颌后牙区骨量不足患者提高种植区骨密度,减轻骨吸收,增加种植体稳定性,且无不良反应发生,值得推广于临床。
