中性粒细胞百分比/白蛋白联合白细胞/红细胞比容对急性ST段抬高型心肌梗死后心脏破裂的预测价值
2023-03-22戴凯罗雅菲李志兵熊芊卉熊瑶宋志芳熊文俊熊智平
戴凯 罗雅菲 李志兵 熊芊卉 熊瑶 宋志芳 熊文俊 熊智平
(南昌大学 1第一附属医院心内科,江西 南昌 330006;2附属人民医院)
随着全国各地胸痛中心的建设,急性心肌梗死患者因能得到及时的再灌注治疗,院内死亡率明显降低,但急性ST段抬高型心肌梗死(STEMI)后心脏破裂(CR)以发生突然、进展迅猛、难以救治为特点使其死亡率居高不下〔1,2〕。炎症在STEMI后CR的发生与进展扮演着重要的角色〔3〕。白细胞、白蛋白、中性粒细胞百分比、红细胞比容与急性心肌梗死后CR之间存在一定的关联〔4~6〕。入院时随着中性粒细胞百分比/白蛋白(NPAR)升高,提高了STEMI患者住院死亡率〔7〕,但目前尚无NPAR及白细胞/红细胞比容(WBCHR)等新型炎症指标与CR的相关性研究。本文探讨NPAR、WBCHR及其联合检测对STEMI后CR的预测价值。
1 对象与方法
1.1研究对象 回顾性收集2013年1月至2020年9月于南昌大学第一附属医院和南昌大学附属人民医院确诊收治的STEMI患者。纳入标准:(1)STEMI诊断:表现为有严重的胸痛症状伴有肌钙蛋白升高,心电图中至少两条相邻导联的ST段升高或新的左束支传导阻滞,心脏彩超出现进行性心肌梗死表现或新发异常的室壁运动和冠状动脉造影提示有血栓存在〔8〕;(2)符合CR诊断标准如下:游离壁破裂(FWR)的定义为有心包填塞的症状,出现机电分离,心包穿刺发现大量心包积液并抽出不可凝血;室间隔穿孔(VSR)是指在胸骨左边缘的4~5肋间间隙中听到了收缩期杂音,伴有收缩期震颤,在超声心动图上可看到穿过室间隔的血流;乳头肌断裂(PMR)被描述为在心尖部听到响亮的收缩期杂音及在超声心动图上显示二尖瓣大量返流或乳头肌破裂〔9〕。STEMI和CR的诊断均由2名接受过专业培训的心内科医师决定。排除标准:(1)STEMI导致的CR;(2)临床数据不完整;(3)有严重感染、肝肾疾病、恶性肿瘤、血液系统疾病患者。最终纳入457例,分为CR组(126例)和非CR组(331例)。
1.2资料收集与方法 所有患者在诊断为STEMI后予以双抗治疗,并尽早行再灌注治疗,在无禁忌的情况下尽快使用冠心病二级预防药物,对纳入研究对象进行病史数据采集,包括患者的一般情况、入院时的生命体征及入院24 h内的实验室数据及冠脉造影结果。高血压的定义为在未使用降压药的情况下非同日收缩压(SBP)>140 mmHg和(或)舒张压(DBP)>90 mmHg和(或)使用降血压药治疗〔10〕;糖尿病的定义是空腹血糖≥7.0 mmol/L以上和(或)糖耐量试验2 h血糖>11.1 mmol/L和(或)使用抗糖尿病药物〔11〕。
1.3统计学处理 采用SPSS25.0软件对连续性变量和二分类变量进行数据分析。对符合正态分布的连续性变量,组间比较采用t检验;对不符合正态分布的,组间比较采用非参数秩和检验。对于分类变量,采用χ2检验。根据之前相关文献报道,把CR可能性危险因素也纳入单因素Logistic回归分析中,把单因素分析结果中P<0.05的指标筛选出来引入多因素Logistic回归分析中。根据受试者工作特征(ROC)曲线分析确定NPAR联合WBCHR在CR中的预测价值。通过MedCalc软件采用DeLong法检验各组曲线下面积的差异。
2 结 果
2.1两组基本资料 两组女性比例、心率、发病至入院时间、白细胞、中性粒细胞百分比、NPAR、WBCHR、收缩压、红细胞、红细胞比容、白蛋白、低密度脂蛋白(LDL)、急诊经皮冠状动脉介入(PCI)比例差异有统计学意义(P<0.05)。而高血压史、糖尿病史、吸烟史、饮酒史、三酰甘油、胆固醇、高密度脂蛋白(HDL)、罪犯血管在两组中无统计学差异(P>0.05)。见表1。
2.2Logistic回归分析 在单因素回归分析中,女性、年龄、收缩压、心率、低密度脂蛋白、红细胞、发病至入院时间、急诊PCI、NPAR和WBCHR是CR的影响因素(P<0.05);在多因素Logistic回归分析中,年龄、收缩压、红细胞、急诊PCI、NPAR和WBCHR是CR患者的独立影响因素。见表2。
2.3ROC曲线分析 NPAR单独预测STEMI后CR时的ROC曲线下面积(AUC)为0.81(95%CI:0.76~0.86,P<0.001),截断值为2.02,其具有87.5%的敏感度和71.5%的特异性;WBCHR单独预测时的价值略高于NPAP,AUC为0.83(95%CI:0.78~0.88,P<0.001),在被诊断为CR的患者中测得的WBCHR>26.28,对预测CR的敏感度为83.9%,特异度为70.9%;当NPAR联合WBCHR预测时可得到最高的预测价值,AUC为0.86(95%CI:0.81~0.90,P<0.001),截断值为0.20,敏感度为87.5%,特异性为74.3%。见图1。此外,通过DeLong法发现,NPAR+WBCHR对预测CR的AUC无差异(P=0.477),而两者联合预测时的ROC AUC高于单独预测时,有统计学差异(P<0.05),其中中性粒细胞百分比+1/白蛋白对NPAR预测CR的影响要明显高于中性粒细胞百分比(P<0.05),而白细胞+1/红细胞比容对WBCHR预测CR的影响无明显差异(P>0.05),见表3。
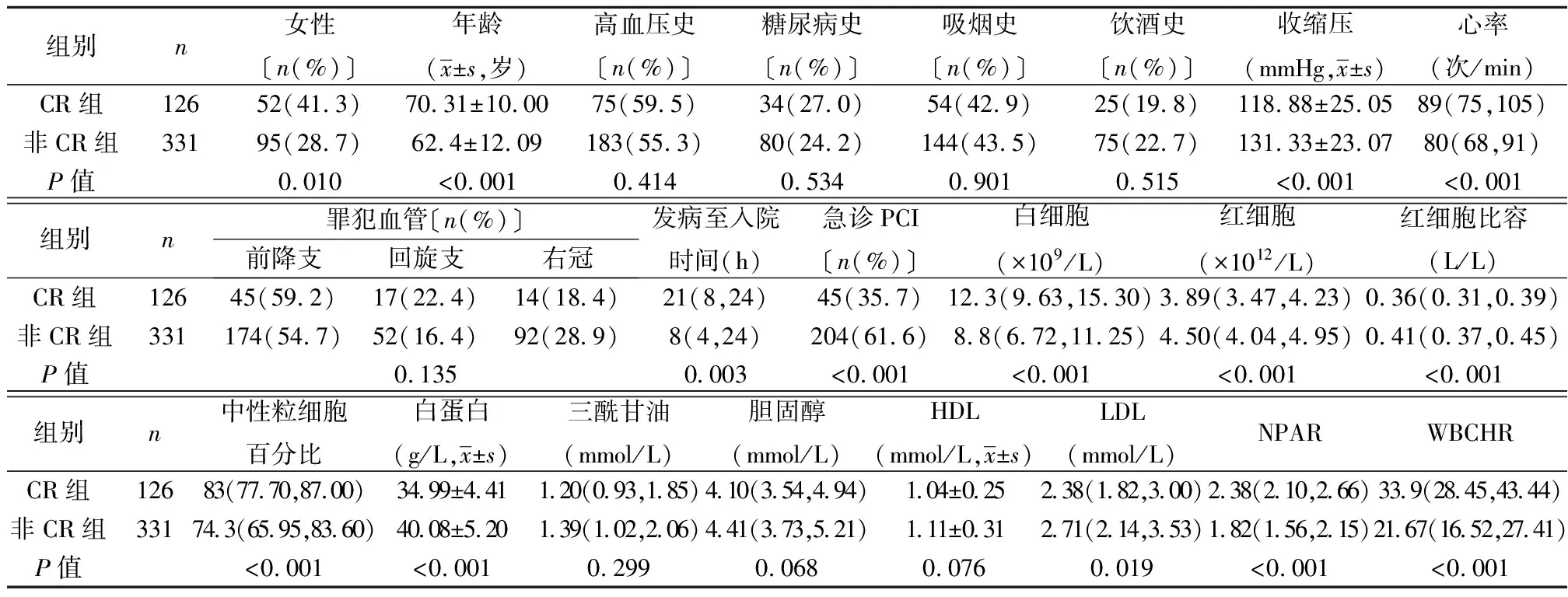
表1 两组基本临床资料结果对比〔M(P25,Q75)〕
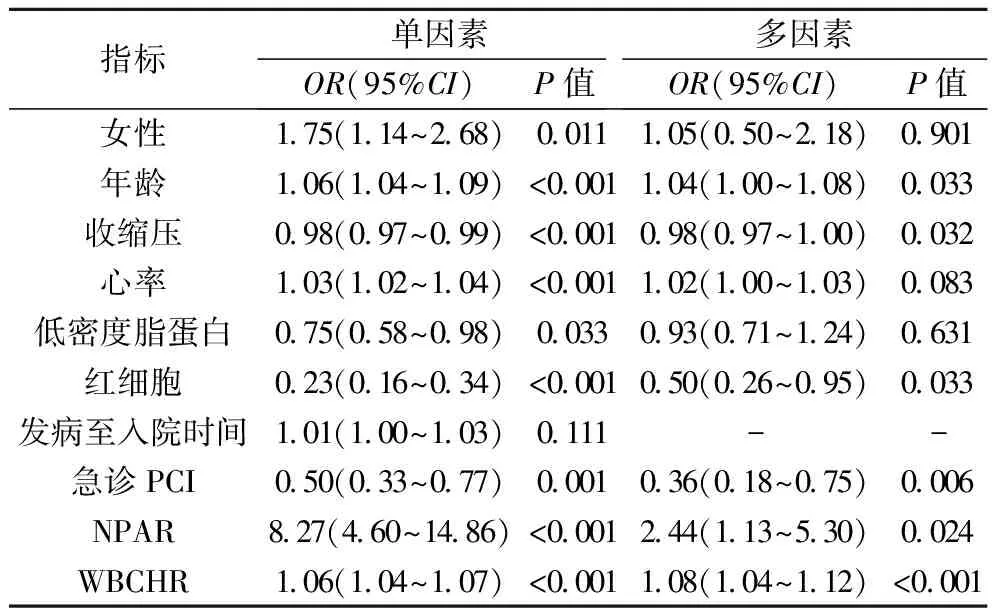
表2 急性心肌梗死后发生CR的Logistic回归分析结果
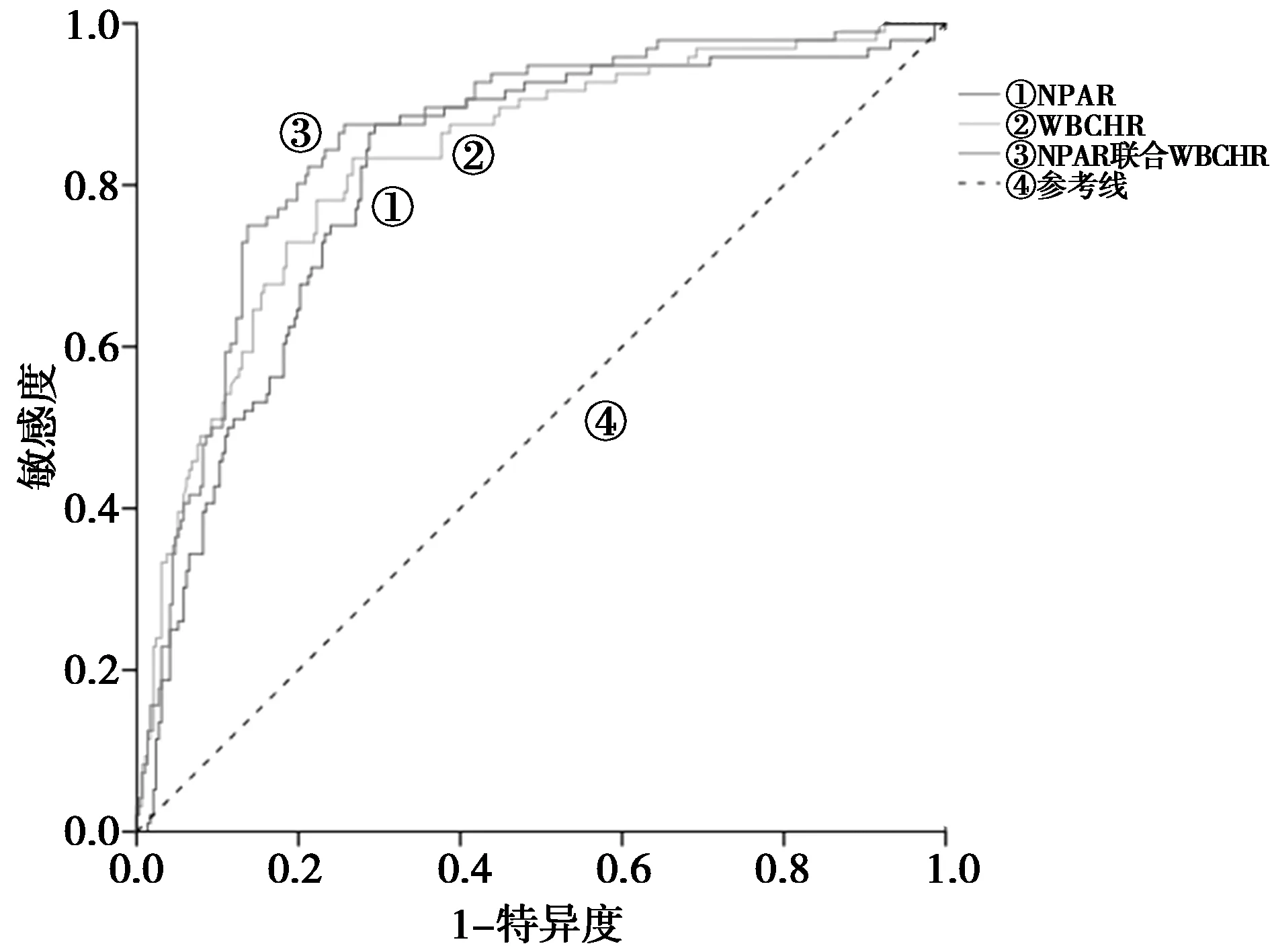
图1 NPAR、WBCHR及两者联合预测急性ST段抬高型 心肌梗死后心脏破裂的ROC曲线
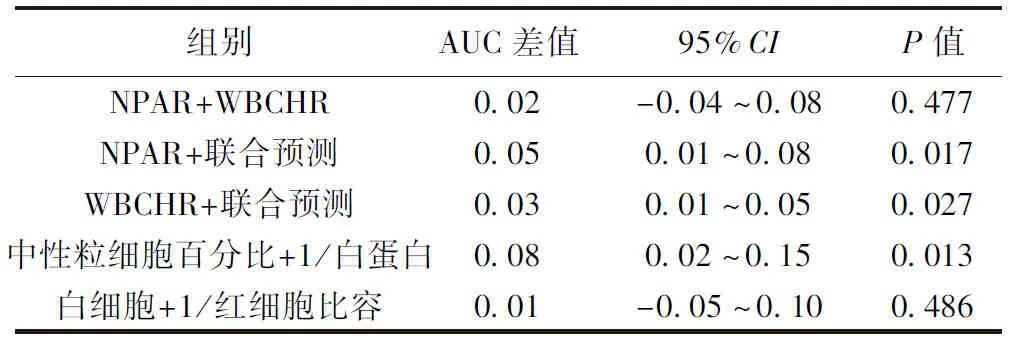
表3 DeLong法检验各组AUC的差异
3 讨 论
CR是STEMI最严重的并发症之一,尽早通过有效指标预测CR的发生为其早期预防提供依据尤为重要。本研究提示NPAR和WBCHR能独立预测STEMI后CR,当两者联合时具有一个较好的预测价值能力。
在本研究中,高龄、低血压是CR的独立危险因素。高龄患者心室壁薄且脆性大,顺应性差,在急性心肌梗死后心肌纤维再生修复能力弱,导致其STEMI后更容易发生CR〔9〕。研究表明,收缩压低于100 mmHg是STEMI患者的院内死亡的独立危险因素,在STEMI患者中收缩压越低提示循环血量不足,心肌灌注不足,梗死面积可能更大,心脏破裂风险也随之增加〔12〕。在发病后12 h内进行急诊PCI,可使闭塞的冠状动脉实现再通,心肌被再灌注,从而使得心肌坏死面积减少,患者的预后可被显著改善,急诊PCI被认为是减少CR发展的重要措施〔13〕。迪力夏提·吾布力等〔14〕报道与本研究结果一致。红细胞、红细胞比容降低,表明血液携氧能力较差,在心肌同等缺血的程度下,贫血会导致心肌缺氧的状况更加严重,证明在STEMI患者中,红细胞、红细胞比积在正常范围内时可降低CR的发生〔15〕。
炎症反应广泛参与了CR的发生与发展〔16〕。心肌的缺血、缺氧,促使炎症细胞及炎症介质在梗死区域内进一步大量聚集、浸润,加剧了心肌缺血,梗死灶也随之进一步扩大,恶性循环加快了CR的发生〔17〕。NPAR和WBCHR是评价炎症反应的一种新的标志物,可以提供比单一指标更多的累积信息。白细胞、中性粒细胞与CR的发生密切相关,炎症反应改变了白细胞的分布,在CR的发展过程中,中性粒细胞在内皮损伤和血小板聚集起重要作用。研究显示,随着白细胞与中性粒细胞百分比升高,增加了炎症反应,心脏更容易破裂〔18〕。白蛋白水平降低也是CR的危险因素,血浆白蛋白水平下降可能影响了STEMI后CR 患者的心肌纤维再生修复能力〔15〕。由本研究结果可推测,中性粒细胞百分比和白蛋白,白细胞和红细胞比容分别代表的是两种导致CR的不同机制,并且两者之间可能存在协同作用。由NPAR、WBCHR升高引起CR的可能机制,一方面调节血清白蛋白浓度、红细胞比容至正常范围内;另一方面早期改善炎症状态可降低STEMI患者发生CR风险。Cui等〔7〕研究表明,NPAR与STEMI患者住院死亡率独立相关。董磊等〔19〕研究发现NPAR对冠状动脉支架内再狭窄具有一定的预测价值。Wang等〔20〕也有类似的研究发现,随着NPAR的升高,急性肾损伤患者全因死亡风险也越高。虽然目前缺乏NPAR、WBCHR等一些新的炎症指标与CR之间相关性研究,但是本研究弥补了对NPAR、WBCHR和CR之间相关性研究的探讨。此外,本研究显示,NPAR和WBCHR能独立预测CR的发生,当两者联合时预测价值能力更佳,并且具有较好的敏感度及特异度。
综上,NPAR、WBCHR 作为容易获取的新炎症指标对CR具有一定的预测价值,可以快速筛查出CR高危患者,对这些患者进行早期干预可改善其预后。本研究是一项回顾性研究,样本相对较少,还需要高质量的随机对照临床试验进一步验证NPAR、WBCHR 对于CR的临床意义。此外,本研究中对CR的定义是通过视觉评估来判断的。未来需要有更准确、快速的临床指标预测CR的发生以便能尽早干预。
