经鼻间歇正压通气联合肺表面活性物质治疗极低体重新生儿呼吸窘迫综合征的研究
2023-01-14高智波
李 烨, 高智波
(1.空军军医大学第二附属医院, 陕西 西安 7100382.陕西省西安市人民医院/西安市第四医院病理科, 陕西 西安 710000)
呼吸窘迫综合征的病因为肺表面活性物质缺乏,患儿往往在分娩数小时内出现呼吸困难、血氧饱和度下降、紫绀等缺氧表现[1]。患儿多为早产,身体免疫力及抗逆能力较弱,如不能采取积极有效的治疗,会导致新生儿病情迅速进展最终导致死亡[2]。目前临床治疗这种疾病多采用经鼻间歇正压通气方法,具有一定的治疗效果。但临床研究显示[3],部分患儿单纯采用经鼻间歇正压通气会因为先天肺表面活性物质缺乏,加之正压通气导致肺出血、气胸等治疗相关并发症,影响患儿预后。为进一步探究安全有效的治疗方法,我院采用肺表面活性物质联合经鼻间歇正压通气治疗该疾病,取得一定成果,现报道如下。
1 资料与方法
1.1一般资料:回顾性分析2019年11月至2021年10月于我院产科分娩的116例确诊呼吸窘迫综合征的极低体重新生儿的临床资料。依据治疗方法的不同分为观察组(n=60)和对照组(n=56),两组患儿的性别分布、胎龄等一般资料对比情况详见表1。本次研究经医院伦理委员会批准、医务部备案后实施。纳入标准:①患儿血氧饱和度<85%、动脉血氧分压<60mmHg,出现呼吸困难、吐沫、呻吟等早期症状等缺氧症状符合中国医师协会新生儿科医师分会制定的《早产儿呼吸窘迫综合征早期防治专家共识》中关于早产儿呼吸窘迫综合征的诊断标准[4];②患儿胎龄≤34周,体质量≤1.5kg。排除标准:①合并分娩过程肺损伤;②合并先天性疾病或宫内感染;③合并本次药物过敏或治疗禁忌情况;④Apgar评分<4分。

表1 两组临床情况比较
1.2方法:对照组进行经鼻间歇正压通气治疗。将澳大利亚Resmed公司生产的瑞思迈S10型呼吸机连接鼻塞与患儿鼻腔相连,进行间歇正压通气。呼吸机各项参数起初调整为:呼吸频率40次/min,气道峰值通气压力15cmH2O,呼气末正向通气压力6cmH2O,氧浓度设定为30%。定时对患儿采集指尖血测量血气分析,并依据患者临床症状及血气分析结果随时调整呼吸机设定参数,确保患而动脉血氧分压在60~80mmHg,动脉血二氧化碳分压为40~50mmHg,血气分析中氧饱和度>88%。当呼吸机设定呼吸频率为15次/min,气道平均压力为8cmH2O,设置氧气浓度<25%时可撤离呼吸机,停止间歇正压通气治疗。若患者治疗过程血氧饱和度改善不佳,立即行气管插管,行有创机械通气治疗。观察组患儿进行肺表面活性物质联合经鼻间歇正压通气治疗,经鼻间歇正压通气治疗同对照组。患儿清理呼吸道分泌物后,给予注射用牛肺表面活性剂(国药准字:H20052128,华润双鹤药业股份有限公司,70mg/支)按照70mg/kg的剂量进行促进肺表面活性物质成熟,定期复查血气分析,与经鼻间歇正压通气治疗同步。应用前在暖箱内加热至37℃,将药物全部吸入至注射器中,分次将药物缓慢注射至气管插孔内,每次给药后使用心肺复苏气囊给予加压通气1~2min,治疗结束后撤出气管插管。
1.3观察指标
1.3.1血气分析指标:对比两组患儿应用不同治疗方法前与结束经鼻间歇正压通气治疗后的血气分析,包含pH值、动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)、血氧饱和度等指标。
1.3.2治疗效果:患儿动脉血血气分析结果正常、临床呼吸窘迫表现消失、Apgar评分为10分,即为显效;动脉血血气分析结果正常、临床呼吸窘迫表现缓解、Apgar评分为10分,即为有效;动脉血血气分析结果异常、临床呼吸窘迫表现无缓解、Apgar评分为<10分,即为无效。总有效率=[(显效+有效)/总例数]×100%。
1.3.3治疗相关指标:对比两组患儿呼吸机辅助治疗时间、住院时间、有创机械通气时间。
1.3.4治疗相关并发症:对比两组患儿治疗期间并发症发生情况对比。
2 结 果
2.1两组患儿治疗前后血气分析结果对比:两组患儿治疗前的pH值、PaO2、PaCO2、血氧饱和度不具有统计学差异(P>0.05)。经不同方法治疗后,两组患儿治疗后pH值、PaO2、血氧饱和度均明显高于治疗前,PaCO2均明显低于治疗前,差异均有统计学意义(P<0.05)。观察组pH值、PaO2、PaCO2、血氧饱和度的治疗前后差值明显大于对照组,差异有统计学意义(P<0.05)。详见表2。

表2 两组患儿治疗前后血气分析结果对比

组别例数PaCO2(mmHg)治疗前 治疗后 差值血氧饱和度(%)治疗前 治疗后 差值观察组6062.16±3.4946.71±3.16*17.58±3.6176.41±3.8493.41±5.08*17.63±4.38对照组5661.79±4.1048.94±2.67*13.67±3.0275.94±3.4691.43±4.11*14.71±4.06t0.5254.0916.3030.6912.2983.716P0.601<0.001<0.0010.4910.023<0.001
2.2两组患儿治疗效果的对比:应用两种不同治疗方法干预,观察组患儿对于新生儿呼吸窘迫综合征的治疗总有效率显著高于对照组,差异均有统计学意义(P<0.05)。详见表3。

表3 两组患儿治疗效果的对比n(%)
2.3两组患儿治疗相关指标的比较:采用不同治疗方法治疗后,观察组患儿呼吸机辅助治疗时间、住院时间、有创机械通气时间均短于对照组,差异有统计学意义(P<0.05)。详见表4。

表4 两组患儿治疗相关指标对的比较
2.4两组患儿治疗相关并发症发生情况对比:采用不同治疗方法治疗后,观察组患儿出现呼吸机相关肺炎、气胸、支气管肺发育不良、肺出血等治疗相关并发症的总发生率明显低于对照组,差异有统计学意义(P<0.05)。详见表5。
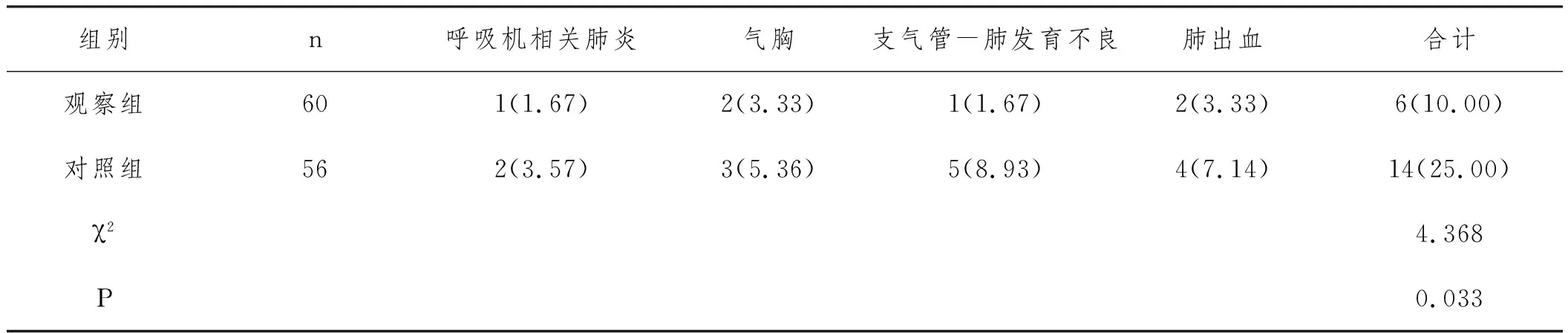
表5 两组患儿治疗相关并发症发生情况对比n(%)
3 讨 论
呼吸窘迫综合征是危害新生儿健康安全的主要疾病之一,由于患儿多为早产,胎肺细胞合成肺表面活性物质减少导致肺功能发育不良,患儿在分娩后会迅速出现呼吸困难、紫绀等缺氧症状,严重的患儿会迅速出现呼吸衰竭引起脑组织缺氧、缺血而早夭[5]。目前治疗罹患呼吸窘迫综合征的新生儿临床广泛采用经鼻间歇正压通气的方法,经鼻间歇正压通气可以迅速改善患儿缺氧表现,降低患儿因缺氧导致的死亡率[6]。临床研究表明[7],单一使用经鼻间歇正压通气虽可以改善缺氧表现,但由于患儿肺功能先天功能不全,可能会导致气胸、肺出血等治疗相关并发症。因此,本研究尝试对呼吸窘迫综合征的新生儿患者采取外源性肺表面活性物质联合间歇正压通气进行治疗。
经鼻间歇正压通气疗法为无创机械通气治疗,对患儿呼吸道无损伤,因此可以最大程度降低医源性呼吸道感染的发生[8]。治疗过程中,间歇正压通气可以提高肺功能顺应性,使肺组织充分充盈,避免肺泡组织由于缺少表面活性物质而引起塌陷,从而改善患者缺氧症状,避免了肺泡表面活性物质的进一步丢失[9]。肺表面活性物质是由肺泡细胞合成的一种具有复杂结构的脂蛋白,通过降低肺泡表面张力、阻滞肺泡毛细血管内的液体外渗发挥提高肺功能顺应性的作用。本次研究使用的牛肺表面活性剂与人肺表面活性物质结构及构成相似,由磷脂与蛋白质共同构成,成分稳定、效果确切,并且价格相对便宜,受众人群更为广泛。本次研究结果显示,应用两种不同治疗方法干预后,观察组患儿治疗后pH值、动脉血氧分压、血氧饱和度均明显高于同时间段的对照组,且两组均高于治疗前;观察组治疗后PaCO2明显低于于同时间段的对照组,且两组均低于治疗前。观察组患儿对于新生儿呼吸窘迫综合征的治疗总有效率显著高于对照组。这充分说明,两种方法联合治疗极低体重新生儿呼吸窘迫综合征的治疗效果,优于单一使用鼻间歇正压通气。有研究表明[10],鼻间歇正压通气在治疗过程中除避免肺表面活性物质丢失的同时,可以加速外源性肺表面活性剂的吸收,两者相互协同促进,共同发挥改善缺氧及呼吸窘迫的治疗作用。本次研究结果中,观察组患儿呼吸机辅助治疗时间、住院时间以及有创通气时间均短于对照组,观察组并发症发生率也低于对照组。这说明两者联合治疗可以明显提高治疗效率,缩短治疗时间,极大程度为患儿家庭节省开支。
综上所述,呼吸窘迫综合征的极低体重新生儿采取肺表面活性物质联合经鼻间歇正压通气治疗效果明显,并且呼吸机辅助治疗时间及住院时间短、治疗相关的并发症发生率低,值得临床推广应用。
