甲状腺乳头状癌合并桥本甲状腺炎患者的血清甲状腺过氧化物酶抗体、甲状腺球蛋白抗体水平及临床意义
2023-01-12李欣邱伟周浩锋洪妍妍
李欣,邱伟,周浩锋,洪妍妍
新乡市第一人民医院内分泌科,河南 新乡 453000
甲状腺乳头状癌(papillary thyroid carcinoma,PTC)是甲状腺癌中较为常见的一种病理类型,具体表现为甲状腺质地不均匀、大小不一的无痛性肿块[1]。PTC起病隐匿,早期临床症状缺乏特异性,容易被患者忽视或与其他甲状腺疾病混淆,从而导致患者错过最佳治疗时机[2]。血清甲状腺过氧化物酶抗体(thyroid peroxidase antibody,TPO-Ab)、甲状腺球蛋白抗体(thyroglobulin antibody,TgAb)是目前临床诊断桥本甲状腺炎(Hashimoto thyroiditis,HT)的重要指标[3]。据调查显示,80%以上的HT患者血清TPO-Ab、TgAb水平升高[4]。但关于PTC合并HT患者TPO-Ab、TgAb与甲状腺功能指标[游离三碘甲状腺原氨酸(free triiodothyronine,FT3)、游离甲状腺素(free thyroxine,FT4)、促甲状腺激素(thyrotropin,TSH)]的相关性,目前报道较少。基于此,本研究探讨PTC合并HT患者的血清TPO-Ab、TgAb水平及临床意义,现报道如下。
1 资料与方法
1.1 一般资料
选取2018年1月至2022年1月于新乡市第一人民医院就诊的PTC合并HT患者。纳入标准:①经病理穿刺活检确诊为PTC,符合《桥本氏甲状腺炎中西医结合质量控制指标体系北京专家共识(2021版)》[5]中HT的诊断标准,超声检查可见甲状腺弥漫性增大,有结节或表面不平,过氯酸钾排泌试验阳性;②年龄>18岁;③既往无甲状腺手术史。排除标准:①妊娠期、哺乳期女性;②入院前6个月接受过放射性粒子植入、甲状腺药物治疗;③合并全身感染性疾病;④合并免疫系统疾病;⑤合并其他甲状腺疾病;⑥合并严重心脑血管疾病。依据纳入和排除标准,本研究共纳入100例PTC合并HT患者作为A组。选取同期就诊的100例HT患者作为B组,同期100例健康体检者作为C组。A组中,男41例,女59例;年龄30~59岁,平均(44.62±6.04)岁;病程1~6年,平均(3.52±0.67)年。B 组中,男 40例,女 60例;年龄 32~58岁,平均(45.52±6.11)岁;病程2~6年,平均(3.66±0.71)年。C组中,男 39例,女 61例;年龄 35~56岁,平均(45.82±5.04)岁。3组研究对象的性别、年龄比较,差异均无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会审批通过,所有患者均知情同意并签署知情同意书。
1.2 检测方法
采集所有研究对象的空腹静脉血5 ml,3200 r/min离心10 min,离心半径为10 cm,分离上层血清,置于-80℃保存待检,采用全自动化学发光免疫分析仪检测TPO-Ab、TgAb、FT3、FT4、TSH水平,试剂盒均购自广东虹业抗体科技有限公司。TPO-Ab正常参考值为0~5.61 IU/ml,>5.61 IU/ml判定为阳性;TgAb 正常参考值为 0~4.11 IU/ml,>4.11 IU/ml判定为阳性;FT3正常参考值为3~9 pmol/L,>9 pmol/L或<3 pmol/L判定为阳性;FT4正常参考值为9~25 pmol/L,>25 pmol/L或<9 pmol/L判定为阳性;TSH 正常参考值为 0.25~4.00 mIU/L,>4.00mIU/L或<0.25mIU/L判定为阳性。
1.3 观察指标
比较3组研究对象的血清TPO-Ab、TgAb、FT3、FT4、TSH水平,比较3组研究对象的TPO-Ab、TgAb、FT3、FT4、TSH 阳性率,比较不同临床特征PTC合并HT患者的TPO-Ab、TgAb、FT3、FT4、TSH阳性率。分析TPO-Ab、TgAb与FT3、FT4、TSH的相关性。
1.4 统计学方法
采用SPSS 26.0软件对数据进行统计分析,正态分布计量资料以均数±标准差(±s)表示,多组间比较采用单因素方差分析,两组间比较采用t检验;计数资料以例数和率(%)表示,组间比较采用χ2检验;相关性分析采用Spearman相关分析。以P<0.05为差异有统计学意义。
2 结果
2.1 血清TPO-Ab、TgAb、FT3、FT4、TSH水平的比较
A组患者的血清TPO-Ab、TgAb、TSH水平均高于B组和C组,血清FT3、FT4水平均低于B组和C组,B组患者的血清TPO-Ab、TgAb、TSH水平均高于C组,血清FT3、FT4水平均低于C组,差异均有统计学意义(P<0.05)。(表1)
表1 3组研究对象血清TPO-Ab、TgAb、FT3、FT4、TSH水平的比较(±s)
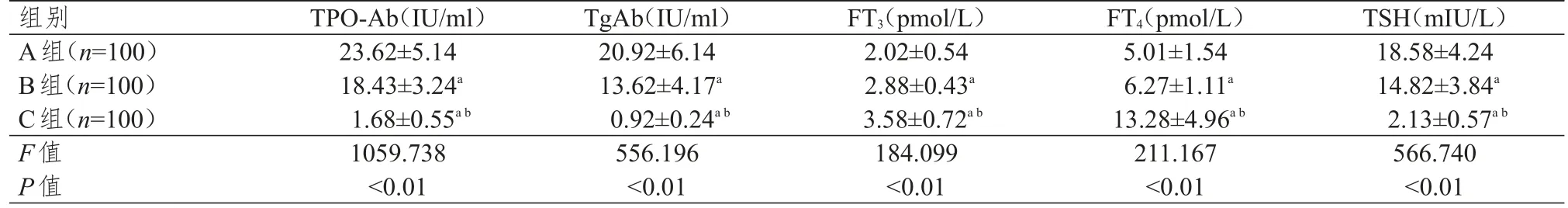
表1 3组研究对象血清TPO-Ab、TgAb、FT3、FT4、TSH水平的比较(±s)
注:a与A组比较,P<0.05;b与B组比较,P<0.05
组别A组(n=100)B组(n=100)C组(n=100)F值P值TPO-Ab(IU/ml)23.62±5.14 18.43±3.24a 1.68±0.55a b 1059.738<0.01 TgAb(IU/ml)20.92±6.14 13.62±4.17a 0.92±0.24a b 556.196<0.01 FT3(pmol/L)2.02±0.54 2.88±0.43a 3.58±0.72a b 184.099<0.01 FT4(pmol/L)5.01±1.54 6.27±1.11a 13.28±4.96a b 211.167<0.01 TSH(mIU/L)18.58±4.24 14.82±3.84a 2.13±0.57a b 566.740<0.01
2.2 TPO-Ab、TgAb、FT3、FT4、TSH阳性率的比较
A组患者TPO-Ab、TgAb、FT3、FT4、TSH阳性率均高于B组和C组,B组患者TPO-Ab、TgAb、FT3、FT4、TSH阳性率均高于C组,差异均有统计学意义(P<0.05)。(表2)

表2 3组研究对象TPO-Ab、TgAb、FT3、FT4、TSH阳性情况的比较[n(%)]
2.3 不同临床特征PTC合并HT患者TPO-Ab、TgAb、FT3、FT4、TSH阳性率的比较
不同肿瘤直径PTC合并HT患者的TPO-Ab、TgAb、FT3、FT4、TSH阳性率比较,差异均无统计学意 义(χ2=0.026、1.373、0.059、3.252、0.561,P>0.05);不同分化程度PTC合并HT患者的TPO-Ab、TgAb、FT3、FT4、TSH阳性率比较,差异均有统计学意义(χ2=36.231、22.037、19.993、54.248、19.138,P<0.01);不同临床分期PTC合并HT患者的TPO-Ab、TgAb、FT3、FT4、TSH阳性率比较,差异均有统计学意义(χ2=11.153、6.482、7.369、12.530、10.175,P<0.05);有淋巴结转移PTC合并HT患者的TPO-Ab、TgAb、FT3、FT4、TSH 阳性率均明显高于无淋巴结转移的患者,差异均有统计学意义(χ2=20.635、21.476、26.910、34.028、14.709,P<0.01)。(表3)
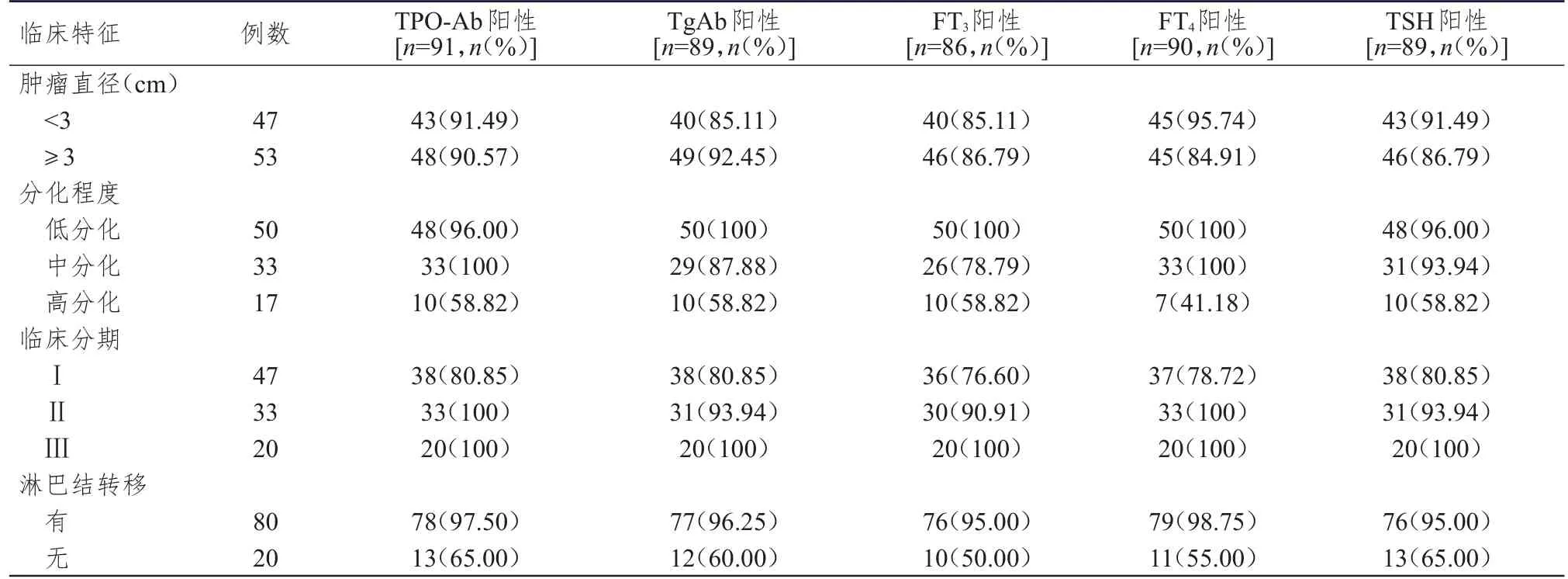
表3 不同临床特征PTC合并HT患者的TPO-Ab、TgAb、FT3、FT4、TSH阳性情况
2.4 TPO-Ab、TgAb与FT3、FT4、TSH的相关性分析
TPOb、TgAb与 FT3均呈负相关(r=-4.281、-4.967,P<0.01),TPO-Ab、TgAb与FT4均呈负相关(r=-5.011、-4.854,P<0.01),TPO-Ab、TgAb与TSH均呈正相关(r=5.031、4.968,P<0.01)。
3 讨论
甲状腺癌的高发年龄段是35~50岁,女性的发病率高于男性,80%以上的甲状腺癌是乳头状癌[6]。流行病学调查显示,近年来中国甲状腺癌的发病率显著升高,发病年龄呈年轻化趋势[7]。大部分PTC患者的早期临床症状缺乏特异性,容易被患者忽视,医师单纯靠触诊难以发现,大部分患者在体检超声检查时被检出[8]。PTC的恶性程度较高,如果诊断、治疗不及时,容易导致患者错过最佳治疗时机[9]。对于合并HT的PTC患者,由于PTC与HT的临床症状极为相似,极易被误诊为HT[10]。研究表明,PTC患者的血清学指标变化早于影像学改变[11]。因此,寻求一种准确、可靠的实验室指标诊断PTC合并HT成为目前临床高度关注的内容。
TPO-Ab是一种标志性抗体,血清TPO-Ab水平升高意味着甲状腺组织处于免疫性炎症活跃状态,目前,临床将血清TPO-Ab异常升高作为诱发PTC的重要因素[12-13]。TgAb的生物学效应与TPO-Ab相似,在PTC患者中呈异常阳性表达,参与辅助性T淋巴细胞的活化[14]。本研究结果显示,A组患者的血清TPO-Ab、TgAb、TSH水平均高于B组和C组,血清FT3、FT4水平均低于B组和C组,B组患者的血清TPO-Ab、TgAb、TSH水平均高于C组,血清FT3、FT4水平均低于C组,差异均有统计学意义(P<0.05)。A 组患者 TPO-Ab、TgAb、FT3、FT4、TSH阳性率均高于B组和C组,B组患者TPO-Ab、TgAb、FT3、FT4、TSH阳性率均高于C组,差异均有统计学意义(P<0.05)。表明PTC合并HT患者的血清TPO-Ab、TgAb水平均高于HT患者和健康体检者。分析原因如下:PTC患者在发病后,TPO-Ab可通过抗体依赖性细胞介导的细胞毒作用,参与肿瘤细胞生长、浸润过程,导致浆细胞中的过氧化物酶释放到血液中,从而提高血清TPO-Ab浓度[15-16]。TgAb可通过激活补体和抗体依赖性细胞介导的细胞毒作用,破坏甲状腺细胞,从而诱发PTC[17]。甲状腺功能减退时,会直接抑制FT3、FT4合成,导致TSH分泌增加,从而代偿血清FT3、FT4的降低,因此PTC合并HT患者血清FT3、FT4水平低于单纯HT患者,而血清TSH水平高于单纯HT患者[18]。朱林林[19]等研究结果显示,PTC患者的血清TPOAb、TgAb水平均高于甲状腺乳头状增生患者,差异均有统计学意义(P<0.05),与本研究结果相似,证实PTC患者的血清TPO-Ab、TgAb水平较高。
本研究结果还显示,不同分化程度、临床分期、淋巴结转移情况PTC合并HT患者的TPO-Ab、TgAb、FT3、FT4、TSH阳性率比较,差异均有统计学意义(P<0.01)。其中,分化程度低、临床分期晚、有淋巴结转移的PTC合并HT患者的TPO-Ab、TgAb、FT3、FT4、TSH 阳性率均较高。分析原因如下:PTC病理类型分为两种,一种是分化型,此类患者经对症治疗预后一般较好,而未分化型患者的预后普遍较差。对于恶性肿瘤患者,随着分化程度降低、TNM分期升高,肿瘤病灶发生转移、浸润的风险以及患者病死率也升高。TPO-Ab、TgAb均属于破坏性抗体,是甲状腺组织受损的特异性标志物,对于分化程度较低、TNM分期较高、转移浸润的PTC合并HT患者,大量的TPO-Ab、TgAb会释放到血液中,直接作用并破坏甲状腺滤泡。张建等[20]研究显示,Ⅲ期甲状腺癌患者的血清TgAb水平高于Ⅱ期和Ⅰ期患者,差异均有统计学意义(P<0.05),与本研究结果相似,证实了TNM分期越高,血清TgAb水平越高。
本研究结果还显示,TPO-Ab、TGAb与FT3、FT4均呈负相关(P<0.05),TPO-Ab、TgAb与TSH均呈正相关(P<0.05)。表明PTC合并HT患者的血清TPO-Ab、TgAb与甲状腺功能指标存在一定的相关性,提示临床评估PTC合并HT患者病情时,可将TPO-Ab、TgAb作为特异性指标,结合血清TPO-Ab、TgAb检测结果,及早给予针对性处理,预防疾病进展、恶化。
综上所述,PTC合并HT患者的血清TPO-Ab、TgAb水平均较高,血清TPO-Ab、TgAb水平与甲状腺功能指标存在一定的相关性,临床可通过检测TPO-Ab、TGAb变化,评估PTC合并HT患者的疾病严重程度。
