ACR TI-RADS和Kwak TI-RADS对儿童甲状腺结节的诊断效能
2022-12-28崔艺杨付超司彩凤崔可飞
崔艺杨,付超,司彩凤,崔可飞
(郑州大学第一附属医院 超声科,河南 郑州 450000)
超声检查成人甲状腺结节的发生率为10%~70%,恶性率占5%~10%[1]。而儿童人群中甲状腺结节的患病率较低,为0.5%~1.6%[2-3],但其恶性风险是成人的3~5倍(22%~26%)[4-6],出现甲状腺外生长和肺转移的概率更高[4,7]。现有的成人甲状腺影像报告和数据系统(thyroid imaging reporting and data system,TI-RADS)对于<1 cm无高危因素(如放射性暴露史或病理性淋巴结)的结节不建议细针穿刺(fine-needle aspiration,FNA),但儿童甲状腺体积相对较小且随年龄增长而变化[4],并且由于儿童和成人甲状腺癌的差异,TI-RADS在二者中的应用可能不同[8]。因此,本研究旨在评估Kwak等[9]提出的Kwak TI-RADS和美国放射学会(American College of Radiology,ACR)发布的ACR TI-RADS[10]在鉴别儿童恶性甲状腺结节中的诊断效能,并明确当前的FNA阈值是否适用于儿童患者。
1 资料与方法
1.1 研究对象回顾性收集2018年10月至2022年5月在郑州大学第一附属医院进行甲状腺超声检查并最终获得病理结果的180例儿童甲状腺结节患者资料,共216例结节。(1)纳入标准:①年龄<18岁;②超声图像资料完整;③细胞学结果为Bethesda Ⅵ类或经组织学证实的恶性结节;④FNA结果为Bethesda Ⅱ类或经组织学证实为良性结节(多发结节患者因对侧存在高度可疑恶性结节且伴有淋巴结转移等高危因素而行甲状腺双侧叶切除术)。(2)排除标准:①甲状腺结节的FNA结果为Bethesda Ⅰ、Ⅲ、Ⅳ、Ⅴ类,且无术后组织病理学结果(36例结节);②甲状腺结节超声图像信息缺失或不完整(10例结节)。最终纳入145例患者,共170例结节,其中男性患者44例,女性患者101例,年龄2~<18岁,中位年龄16岁,结节直径2~74 mm,平均(24.21±16.70)mm。
1.2 仪器与操作采用TOSHIBA Aplio 500与Philips iU 22超声诊断仪,频率8.0~14.0 MHz。仔细扫查患者甲状腺及颈部淋巴结,采集结节超声图像并进行存储。由2名超声科医生(10~12 a经验)分析并记录所有结节的超声征象,包括结节最大径、内部结构、内部回声、形状、边缘及钙化等,根据ACR TI-RADS和Kwak TI-RADS的分类标准对每个结节进行风险分级。所有医生均对结节病理结果不知情。
1.3 分类标准(1)ACR TI-RADS[10]:根据结节的内部结构(囊性/海绵状为0;囊实性为1分;实性为2分)、内部回声(无回声为0;等/高回声为1分;低回声为2分;极低回声为3分)、形状(纵横比<1为0;纵横比>1为3分)、边缘(光滑/模糊为0;分叶或不规则为2分;甲状腺外侵犯为3分)和局灶性强回声(无钙化/大彗尾为0;粗钙化为1分;边缘钙化为2分;点状强回声为3分)分别赋予不同的分值,根据总分确定风险分类。(2)Kwak TI-RADS[9]:共6个可疑恶性征象(实性、极低回声、低回声、纵横比>1、微钙化、边缘微分叶或不规则),每个可疑恶性征象被赋予相同的权重,计算可疑恶性征象总数并进行分类。2种TI-RADS的具体分类标准见表1。

表1 ACR TI-RADS和Kwak TI-RADS的分类标准及FNA阈值
1.4 FNA阈值及模拟阈值ACR TI-RADS和Kwak TI-RADS对高度可疑恶性风险结节的FNA建议阈值均为≥1 cm。本研究拟对ACR 5类和Kwak 4c~5类中<1 cm的结节也建议穿刺(即将FNA阈值调整为0),其他分级的阈值保持不变,将此阈值称为模拟阈值。分别计算ACR TI-RADS和Kwak TI-RADS应用各自模拟阈值时的诊断效能,并与应用二者各自建议阈值时的诊断效能进行比较。2种TI-RADS的FNA建议阈值及模拟阈值见表1。

2 结果
2.1 结节病理诊断本研究共纳入170例结节,122例结节经手术病理证实,其余48例结节病理由FNA获得。其中恶性结节97例(57.06%),包括乳头状癌80例、滤泡癌15例(图1)、横纹肌肉瘤1例、髓样癌1例,68例(70.10%)经手术证实有颈淋巴结转移(图2);良性结节73例(42.94%),包括结节性甲状腺肿51例、甲状腺炎(肉芽肿性、亚急性、淋巴细胞)12例、腺瘤性甲状腺肿6例、腺瘤性增生3例、错构瘤1例。
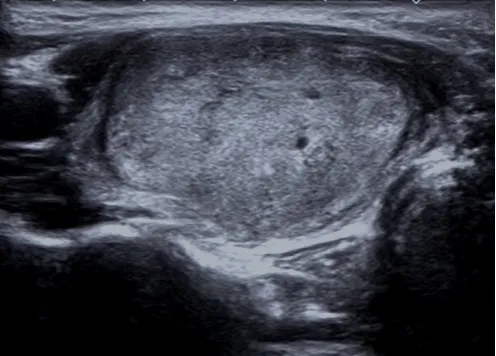
超声显示甲状腺横切面一实性等回声结节,纵横比<1,形态规则,无点状强回声。根据ACR TI-RADS分为3类;根据Kwak TI-RADS分为4a类。术后组织学病理显示:甲状腺滤泡癌。

超声显示儿童甲状腺恶性结节发生多处颈部淋巴结转移(白色箭头),术后淋巴结病理证实为淋巴结转移癌。
2.2 ACR TI-RADS与Kwak TI-RADS分类标准与结节良恶性的对照及诊断效能的比较170例结节各分类恶性率与病理诊断结果见表2。ACR 2~4类和Kwak 2~4b类的恶性率均高于二者各自推荐的恶性率范围。以病理结果为标准,根据ACR及Kwak分类构建ROC曲线(图3),两者AUC分别为0.887和0.879(Z=0.730,P=0.465)。将170例结节按照各指南风险分级建议的FNA阈值标准分为穿刺组和非穿刺组,以病理结果为诊断金标准,计算ACR TI-RADS和Kwak TI-RADS的非必要穿刺率、漏诊率分别为18.60%、32.14%和23.96%、32.43%,准确性分别为74.71%、72.35%,AUC分别为0.751、0.719。见表3。(注:非必要穿刺率为建议FNA良性结节与建议FNA结节之比,漏诊率为不建议FNA恶性结节不建议FNA结节之比。)

图3 ACR TI-RADS和Kwak TI-RADS分类ROC曲线
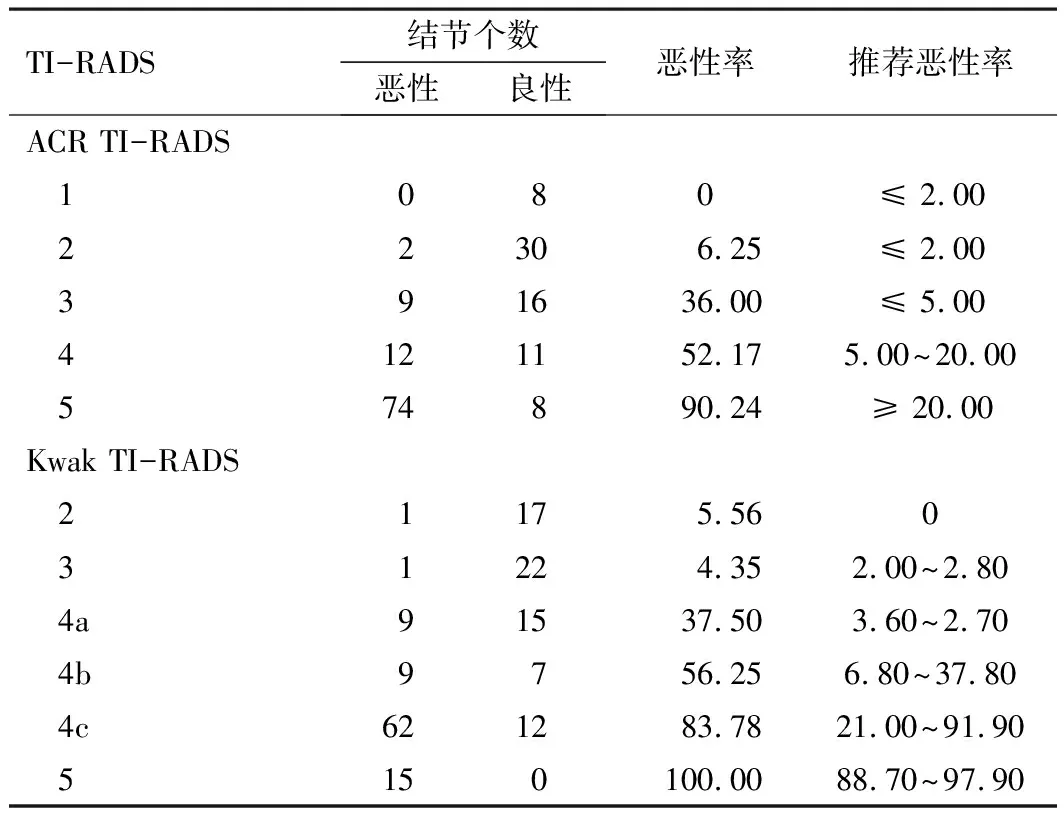
表2 ACR TI-RADS和Kwak TI-RADS各分级恶性率(n,%)
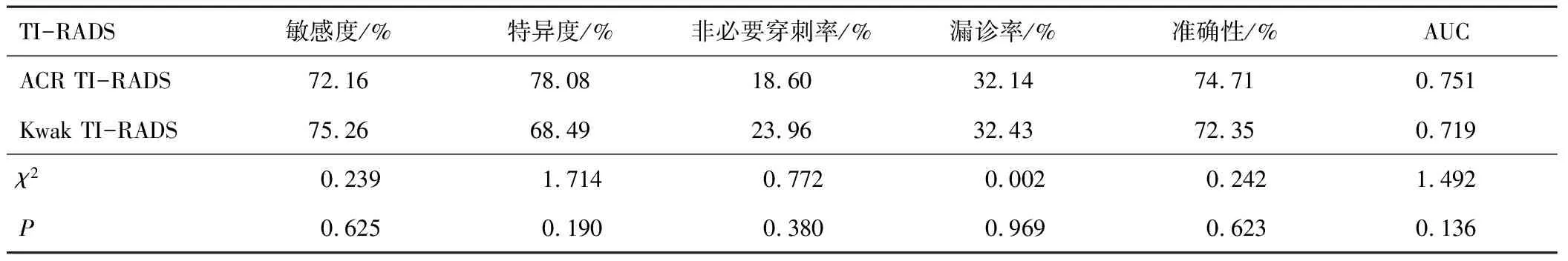
表3 ACR TI-RADS和Kwak TI-RADS的诊断效能比较
2.3 ACR TI-RADS和Kwak TI-RADS应用模拟阈值的诊断效能分析当ACR 5类中<1 cm的结节建议FNA时,27例结节被重新建议FNA,其中良性5例,恶性22例。ACR TI-RADS的敏感度、准确性和AUC分别升高至94.85%、84.71%、0.830,同时漏诊率从32.14%降至8.77%(χ2=10.572,P=0.001),特异度与非必要穿刺率稍有降低,但差异无统计学意义(P>0.05)。当Kwak 4c~5类中<1 cm的结节建议FNA时,27例结节被重新建议FNA,其中良性5例,恶性22例。Kwak TI-RADS的敏感度、准确性和AUC分别升高至97.94%、82.35%、0.798,同时漏诊率降至4.26%(χ2=13.527,P<0.001),特异性与非必要穿刺率稍有降低,但差异无统计学意义(P>0.05)。见表4。

表4 ACR TI-RADS和Kwak TI-RADS应用指南建议阈值和模拟阈值的诊断效能比较
3 讨论
甲状腺对儿童生长发育起着至关重要的作用,甲状腺结节在儿童中的检出率正逐年升高[11],早期发现、正确判断结节良恶性、减少漏诊对儿童来说尤为重要。ACR TI-RADS与Kwak TI-RADS均以成人甲状腺结节患者为基础,已显示出较好的诊断效能,但尚缺乏对鉴别儿童恶性甲状腺结节的专业文献验证。
本研究将ACR TI-RADS和Kwak TI-RADS应用于儿童甲状腺结节患者,结果显示这2种TI-RADS在儿童中的诊断效能相当(AUC分别为0.887和0.879),这与梁振威等[12]的研究结果一致。在本研究中,ACR 5类的恶性率为90.24%,Kwak 4c、5类的恶性率分别为83.78%、100.00%,均在推荐恶性率范围内或稍高于推荐恶性率。当建议ACR 5类与Kwak 4c、5类<1 cm的结节进行FNA时,两个TI-RADS的敏感度、准确性、AUC均较原来大幅升高,同时漏诊率降低,而特异度和非必要穿刺率稍有降低,但差异无统计学意义。目前大多数TI-RADS均不建议对成人<1 cm的结节进行穿刺,但儿童甲状腺体积较成人小,即使是<1 cm的癌灶也占据甲状腺实质相当大的一部分,增加了甲状腺外侵的风险。此外,结节直径往往随着年龄增长而发生变化,诊断儿童甲状腺结节时以结节大小作为评估标准存在不确定性。美国甲状腺协会于2015年发布的儿童甲状腺结节与分化型甲状腺癌诊治指南也建议,根据结节超声特征和临床高危因素综合判断以决定是否对儿童<1 cm的结节进行穿刺似乎更为合理[4]。因此,降低对高度可疑恶性结节的穿刺阈值可能是管理儿童甲状腺恶性结节的一个有效手段。
此外,一项研究显示,使用ACR TI-RADS鉴别诊断儿童甲状腺结节时,有22.1%的恶性结节不被推荐FNA而被漏诊[13],而韩国甲状腺放射学会发布的K-TIRADS诊断儿童甲状腺结节的漏诊率甚至高达33.9%[14]。因此,成人甲状腺风险分层指南可能不完全适用于儿童甲状腺结节的管理。本研究中,当应用指南推荐的FNA阈值时,ACR TI-RADS和Kwak TI-RADS的漏诊率分别为32.14%、32.43%。当应用模拟阈值时,二者的漏诊率分别降至8.77%、4.26%。这表明,通过对高度可疑恶性结节的FNA阈值调整,以成人为基础的指南可以更好地适用于儿童甲状腺结节患者。
本研究的甲状腺结节恶性率为57.06%,高于既往研究(19.1%~27.0%)[8,13,15],但与Lee等[14](46.6%)和梁振威等[12](51.5%)的研究结果相似。这可能与本研究中心是一个大型三甲转诊中心有关。ACR 2~4类和Kwak 2~4b类的恶性率均高于各指南推荐的恶性率范围,分析原因可能是本研究恶性结节中非乳头状癌占比较高(17.53%),包括滤泡癌15例,横纹肌肉瘤1例,髓样癌1例。已有研究表明,当前的甲状腺风险分层指南主要适用于甲状腺乳头状癌[16],对滤泡癌[17]和髓样癌[18-19]的诊断效能较低。本研究15例经组织学证实的滤泡癌中,10例均表现为实性或囊实性等回声不伴其他可疑恶性征象而被ACR TI-RADS分为2~3级,被Kwak TI-RADS分为2~4a级。但因滤泡癌的体积较大[23~74 mm,平均直径(45.13±18.26)mm],仅3例不被ACR TI-RADS推荐FNA而漏诊,2例不被Kwak TI-RADS推荐FNA而漏诊。Castellana等[17]也表明大多数滤泡癌根据指南被推荐进行FNA可能与FNA阈值有关,然而考虑到许多滤泡癌不可疑的超声表现以及公认的细胞学的局限性,对细胞学结果不确定的结节进行超声随访时应更为谨慎。
最近的一项研究表明,9.4%的儿童在初次就诊时已有颈部淋巴结转移[12]。华翠萍等[20]的研究也表明71例儿童恶性甲状腺结节中,60例(84.5%)有颈部淋巴结转移。在本研究97例恶性结节中,68例(70.10%)经手术证实有颈淋巴结转移。因此,本研究认为管理儿童甲状腺结节应该采取比成人更积极的方法,同时需要进一步研究淋巴结转移等风险因素对儿童甲状腺结节分类的影响。
本研究尚有一些不足:(1)未对观察者间一致性作出评估;(2)48例结节(28.24%)的病理诊断结果由FNA获得,可能存在假阴性结果;(3)本研究为回顾性研究,对结节进行TI-RADS分类基于存储的静态结节图像,无法实时动态观察结节的超声特征,这可能会引起部分偏倚。
综上所述,ACR TI-RADS和Kwak TI-RADS对鉴别儿童甲状腺结节良恶性的诊断效能相当,但二者对恶性结节的漏诊率均较高,通过调整穿刺阈值,对高度可疑恶性结节全部建议穿刺,可以在降低漏诊率的同时进一步提高诊断效能。其他专业机构提出的甲状腺风险分层系统在儿童甲状腺结节中的诊断效能尚需进一步研究。
