全视野数字化乳腺摄影与低剂量数字乳腺断层摄影辐射剂量比较
2022-12-28雷丽敏郭晓旭王慧高国超岳松伟高剑波
雷丽敏,郭晓旭,王慧,高国超,岳松伟,高剑波
(郑州大学第一附属医院 放射科,河南 郑州 450052)
乳腺癌是女性较常见的恶性肿瘤之一,严重威胁着女性的身体健康。国际癌症研究所通过多项随机对照试验发现有效的筛查可将50~69岁女性的乳腺癌死亡率降低约40%[1]。目前,全视野数字化乳腺摄影(full-field digital mammography,FFDM)仍是乳腺癌筛查的重要手段,但二维摄影时致密型乳腺的腺体重叠会降低病变可见度,造成一定程度的误诊或漏诊。数字乳腺断层摄影(digital breast tomosynthesis,DBT)作为一种三维成像技术,可最大限度地减少重叠效应,更好地区分组织结构[2],同时也可重建出融合二维图像(synthetic 2D,S2D)辅助诊断。越来越多的研究通过比较不同人群中应用DBT、DBT联合S2D以及DBT联合FFDM等检查方案的病灶检出率、召回率[3-4],结果显示DBT可提高乳腺癌筛查的准确性,增加病灶的细节展示,有效降低召回率,临床应用价值较高。
相比于FFDM,DBT检查的平均辐射剂量(average glandular dose,AGD)稍增高,因此其能否应用于乳腺癌的体检筛查仍备受争议,对患者辐射剂量的评估以及如何尽可能降低AGD十分重要。本研究通过收集在常规乳腺癌筛查中低剂量数字乳腺断层摄影与常规FFDM检查的相关参数信息,比较其与辐射剂量之间的关系,探讨将低剂量DBT应用于乳腺癌筛查的应用价值。
1 资料与方法
1.1 一般资料前瞻性收集2021年4—6月于郑州大学第一附属医院行DBT乳腺筛查的女性患者608例,其中排除35例既往未行FFDM检查者、151例FFDM检查未在特定乳腺机进行者,最终纳入422例。纳入标准:(1)年龄>18岁;(2)近2 a内在郑州大学第一附属医院GE Breast Tomosynthesis SenoClaire数字乳腺机至少行1次常规乳腺X射线检查,且至今未接受任何治疗;(3)图像质量可满足诊断需求标准。排除标准:(1)哺乳期、孕期及备孕期女性;(2)有乳腺手术史、乳房有假体植入者;(3)不能独立配合完成检查者;(4)其他不适合做X射线检查者。本研究经郑州大学第一附属医院医学伦理委员会批准通过(2021-KY-0435-002),所有患者均签署知情同意书。
1.2 仪器与方法
1.2.1DBT检查 使用中国联影公司的uMammo 890i低剂量数字乳腺摄影机。在U-View模式下,X射线管在15°±7.5°范围内旋转,管电压26~31 kV,自动控制管电流,采用自动曝光模式,每旋转1°低剂量曝光1次,共曝光15次,先后进行双侧乳腺头尾位(craniocaudal view,CC)和内外侧斜位(mediolateral oblique view,MLO)扫描摄片,将一次旋转曝光所得的薄层图像自动重建为三维断层影像及合成S2D图像。
1.2.2既往FFDM检查 在GE Breast Tomosynthesis SenoClaire数字乳腺摄影机上进行。选择2D扫描模式,采用自动曝光控制,先后进行双侧乳腺CC位和MLO位扫描。
1.2.3其他资料 收集患者检查时的摆位、管电压(kV)、管电流(mAs)、压迫力度(N)、压迫厚度(mm)、AGD(mGy)等信息(DBT检查的mAs、AGD均为15次投影的总和),并根据BI-RADS标准,依据乳腺腺体所占比例<25%、25%~50%、50%~75%、>75%将乳腺分为脂肪型(a)、散在腺体型(b)、不均质腺体型(c)和致密型(d),其中,a、b型为非致密型腺体,c、d型为致密型腺体[5]。由2名高年资放射诊断医生采用双盲法对两组图像进行主观质量评分,具体如下[6]:1分,乳腺腺体结构及钙化显示不清;2分,乳腺腺体结构显示不清,钙化显示比较清楚;3分,乳腺腺体结构比较清晰,钙化显示比较清楚;4分,乳腺结构比较清晰,钙化显示清楚;5分,乳腺腺体结构清晰,钙化显示清楚。评分低于3分则不符合诊断要求。

2 结果
2.1 DBT联合S2D检查与FFDM检查的图像质量比较在同一乳腺压迫厚度区间内,2种检查图像的图像质量主观评分均满足诊断要求,差异均无统计学意义(P>0.05)。见表1。
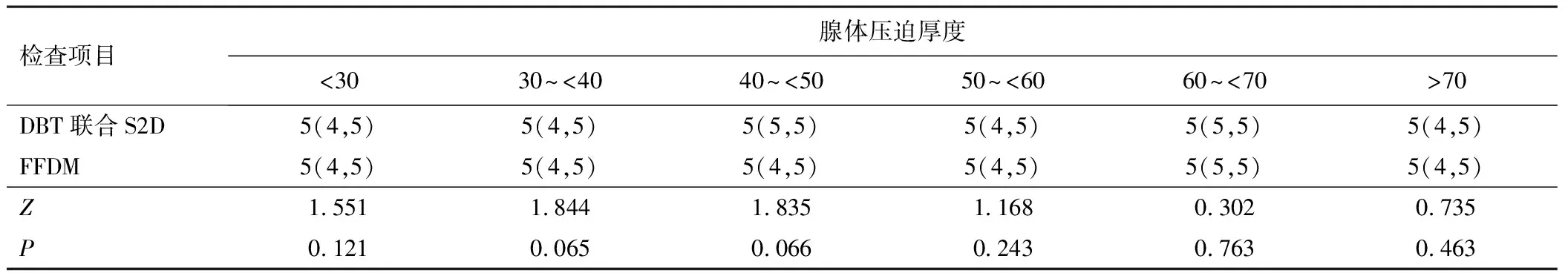
表1 DBT联合S2D与FFDM检查的图像质量比较[M(P25,P75),mm]
2.2 DBT联合S2D与FFDM的辐射剂量及其相关因素的比较422例患者在DBT和FFDM检查中,乳腺压迫厚度之间的差异无统计学意义(P>0.05),DBT联合S2D检查时压迫力度更小、管电压更低、管电流较大,辐射剂量更低,差异有统计学意义(P<0.05)。见表2。

表2 DBT联合S2D与FFDM检查的辐射剂量及其相关因素的比较
2.3 DBT联合S2D与FFDM检查在不同体位时压迫厚度与辐射剂量之间的比较DBT联合S2D检查中,CC位与MLO位下的压迫厚度之间的差异无统计学意义(P>0.05),而CC位时的AGD值较MLO位时稍低,差异有统计学意义(P<0.01);FFDM检查中,CC位时压迫厚度及AGD值均较MLO位小,差异均有统计学意义(P<0.001)。FFDM检查在CC位下压迫厚度低于DBT联合S2D检查,在MLO位下压迫厚度高于DBT联合S2D检查;而FFDM检查的AGD值在2种体位下均高于DBT联合S2D检查,差异有统计学意义(P<0.001)。见表3。

表3 DBT联合S2D与FFDM检查不同体位下压迫厚度与辐射剂量之间的比较
2.4 DBT联合S2D与FFDM检查在不同压迫厚度下辐射剂量之间的比较两种检查的AGD值均随乳腺压迫厚度的增加而增大,在同一压迫厚度区间内,DBT联合S2D检查的AGD值均低于FFDM检查,压迫厚度<30 mm时,两检查的AGD值差异无统计学意义(P=0.407);压迫厚度≥30 mm时,在任一区间内,差异均有统计学意义(P<0.001)。见表4。两组AGD值差值及降低百分比随压迫厚度增加依次为0.02 mGy(2.94%)、0.13 mGy(13.13%)、0.09 mGy(8.04%)、0.08 mGy(6.34%)、0.25 mGy(16.78%)和0.44 mGy(24.17%)。
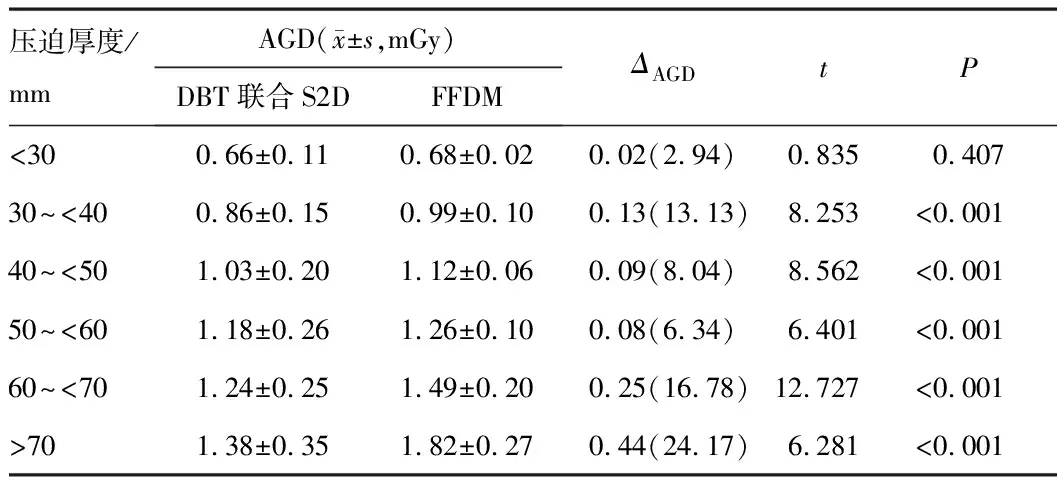
表4 DBT联合S2D与FFDM检查在不同压迫厚度下辐射剂量之间的比较
2.5 压迫厚度、腺体密度分型及曝光参数与AGD值之间的相关性DBT联合S2D检查中的AGD与管电流量(r=0.970,P<0.001)、管电压(r=0.494,P<0.001)、压迫厚度(r=0.536,P<0.001)呈强或中度正相关,与腺体分型(r=0.237,P<0.001)呈轻度正相关,与压迫力度无明显相关性(r=-0.010,P=0.696);FFDM检查中的AGD与管电流量(r=0.725,P<0.001)、管电压(r=0.438,P<0.001)、压迫厚度(r=0.933,P<0.001)呈强或中度正相关,与压迫力度(r=0.131,P<0.001)呈轻度正相关,与腺体分型(r=-0.029,P=0.271)无明显相关性。见图1。

图1 DBT联合S2D检查和FFDM检查中AGD与乳腺压迫厚度之间的关系
3 讨论
乳腺组织对X线检查十分敏感,国际放射防护委员会对乳腺组织危害的权重系数(组织权重因子)从60号报告的0.05提高到了103号报告的0.12[7]。因此在检查过程中保证图像质量的前提下,应尽可能地降低摄片的辐射剂量。本研究首次使用中国联影uMammo 890i低剂量数字乳腺X线摄影机,对既往2 a内在GE Breast Tomosynthesis SenoClaire乳腺机上行FFDM检查的患者进行双体位DBT联合S2D检查,结果表明,DBT联合S2D图像与FFDM图像质量相当,可满足诊断要求;在更小的压迫力度下,DBT检查时辐射剂量较FFDM检查时更低,均低于美国放射学会(American College of Radiology,ACR)制定的标准,即乳腺每次曝光剂量均<3 mGy[8]。
本研究中DBT联合S2D检查时,CC位和MLO位下乳腺压迫厚度差异无统计学意义,AGD值差异虽有统计学意义,但平均值分别为1.08 mGy、1.12 mGy,相差仅0.04 mGy,CC位降低约3.47%;而FFDM检查时,CC位和MLO位下乳腺压迫厚度分别为47.14 mm、53.34 mm,AGD值分别为1.14 mGy、1.27 mGy,CC位较MLO位的压迫厚度和AGD降低值及百分比分别为6.2 mm(11.62%)、0.13 mGy(10.24%),基本呈等幅度降低,这可能是FFDM检查中MLO位时受胸大肌影响较大的缘故。与Teoh等[9]的研究结果相似,该研究中FFDM检查时CC位的AGD值比MLO位降低20%,而DBT检查时仅降低3%。两研究结果均表明DBT检查中AGD受体位影响较小,但该研究中DBT检查辐射剂量高于FFDM检查。此外,由于CC位的辐射剂量总是小于MLO位,建议进行局部点压放大或穿刺活检时尽可能在CC位上进行。
进一步比较不同压迫厚度下DBT联合S2D和FFDM检查的辐射剂量,发现AGD均随压迫厚度的增加而增大。当压迫厚度<30 mm时,2种检查方法的AGD值差异无统计学意义;当压迫厚度≥30 mm时,DBT联合S2D检查的AGD值总是低于DBT检查,差异有统计学意义,且ΔAGD随压迫厚度的增加先减小后增大(2.94%~24.17%)。当压迫厚度<60 mm时,ΔAGD值在30~<40 mm区间范围内最大;当压迫厚度≥60 mm时,AGD值、ΔAGD值均随压迫厚度的增加而增大。可能是由于两检查在不同设备上进行,其检查时的参数设置、使用的探测器类型、不同靶/滤板组合及图像重建算法等存在差异[10-12]。Asbeutah等[13]在同一设备上进行的一项研究表明,随压迫厚度的增加,FFDM检查和DBT检查总AGD值之间的百分比差异较为恒定,为33.3%~45.5%,但该检查为FFDM双体位投照与DBT单体位投照(CC位)比较,因此DBT检查时AGD值更低,若DBT进行双体位投照,AGD仍高于FFDM检查,且虽然已有研究表明单体位DBT投照或可作为一种独立检查方式[14],但不同设备之间可能存在差异,Asbeutah等[13]研究并未评估DBT的诊断效能。
本研究的局限性在于,基于2台不同的设备进行DBT与FFDM检查辐射剂量的比较,不同的探测器类型、靶/滤板组合等可能会造成偏倚,但对同一批未经任何治疗的患者在不同设备进行检查,更突显低剂量DBT的价值优势,后续会在同一设备上针对更多参数继续深入研究;其次,由于主要针对体检筛查者,诊断阳性率较低,未进一步评估DBT检查对细小病灶的可见性等,今后仍有许多值得深入研究的方向。
综上,国产数字乳腺X线摄影机(中国联影uMammo 890i)在DBT检查中,图像质量可满足诊断要求,且辐射剂量较常规FFDM检查稍降低,同时可通过减小压迫力度减轻患者痛苦,在乳腺癌筛查中具有良好的应用前景。
