侵犯气管的局部晚期甲状腺癌的外科诊疗经验
2022-12-12张俊斌张玉莲汤喜龚靖淋张成瑶
张俊斌,张玉莲,汤喜,龚靖淋,张成瑶
(重庆大学附属肿瘤医院 头颈肿瘤中心,重庆 400030)
局部晚期甲状腺癌极易发生周围组织器官侵犯,包括颈前带状肌、气管、食管、喉、下咽、甲状软骨等,和颈部大血管如颈内静脉、颈总动脉和颈内外动脉等。据统计[1-4],在甲状腺乳头状癌中,气管是仅次于带状肌的易受累结构,其发生率约3.4%~13%,受侵部位以气管前壁和侧壁多见,膜部较少。周围组织器官的侵犯是甲状腺癌预后不良的重要因素[5-6],与大部分局限在甲状腺腺体内的甲状腺癌相比,侵犯气管者具有更高的侵袭性[7]。据McCarty 等[8]报道,40 例气管侵犯患者中有22%出现声音嘶哑,11%出现咯血,5%出现呼吸窘迫的临床症状。根据2015 年美国甲状腺学会(American Thyroid Association,ATA)指南和2020 年我国《局部晚期甲状腺癌手术治疗中国专家共识》[9-11]推荐,确保R0切除的前提下,手术是局部晚期甲状腺癌的首选治疗方法。通常甲状腺癌气管侵犯时已伴有颈淋巴结转移、颈部大血管粘连,甚至食管和喉的侵犯,根治性切除的同时还要考虑修复功能重建。因其解剖结构复杂多变,目前仍没有高级别的循证医学证据指导治疗。因此需要多学科协作体系(multi-disciplinary treatment,MDT)进行个体化精准治疗。本文回顾笔者中心诊治的甲状腺癌侵犯气管患者,主要对甲状腺癌侵犯气管的外科处理方式进行梳理和总结,以期与各位同行交流。
1 资料与方法
1.1 术前评估
回顾分析2019 年7 月—2021 年7 月重庆大学附属肿瘤医院头颈肿瘤中心诊治的局部晚期甲状腺癌侵犯颈段气管的患者资料,共纳入患者20 例,其中男16 例,女4 例;年龄13~78 岁,中位年龄53.5 岁;甲状腺滤泡癌2 例,髓样癌2 例,甲状腺乳头状癌16 例。本研究纳入的20 例患者中,有10 例出现不同程度的呼吸困难,有6 例患者出现明显声音嘶哑,有4 例患者出现吞咽梗阻,术前无咯血。
术前评估包括影像学、病理学、内镜及其他全身检查。影像学包括甲状腺彩超、颈部增强CT和(或)增强MRI 评估原发病灶情况;病理学包括细胞学或组织学层面上的原发病灶和转疑病灶的病理诊断;内镜检查包括电子喉镜评估喉返神经功能,气管镜评估气管受侵程度(包括气管侵犯的周径、长度和Shin 分型[12]),胃镜评估食管受侵程度等,内镜下可行活检。另PET-CT 用于评估全身转移情况。患者在术前均进行MDT 对肿瘤根治范围和气管侵犯程度进行评估,术中再根据实际情况进行二次评估和修复方案的修订。患者均具有手术指征,选择手术根治+术后辅助治疗。
1.2 外科治疗方式
切口选择:采用低领弧形切口,对既往有手术史的患者尽量选择原手术切口。麻醉选择:正常气管插管麻醉,不建议术前预防性气管切开。困难气道(因瘤体压迫或侵犯喉气管导致气道狭窄、受压移位变形)采用诱导清醒插管方式,可视喉镜辅助插管,或纤支镜辅助经鼻或经口插管,选择小号气管套管等增加插管成功率。切除病灶:显露甲状腺及周围组织,根据肿瘤侵犯的范围不同,将甲状腺肿瘤同受侵气管部分一并切除,同时行相应的淋巴结清扫。气管的切除方式根据术前检查和术中探查情况决定,对不同的缺损范围选择不同的修复方式。在本研究中一共有3 种主要的切除和修复方式,分别是表面削除,气管窗式切除和气管袖式切除+端端吻合(表1)。
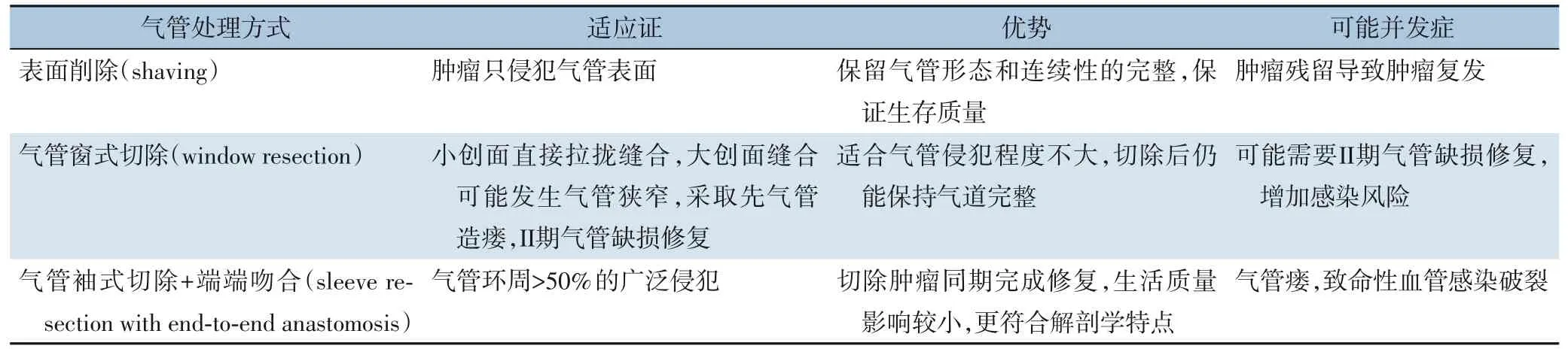
表1 三种不同气管处理方式的适应证和优势Table 1 Indications and advantages of the three tracheal surgical methods
1.3 术后处理
行气管袖状切除+端端吻合术的患者,需要保持胸颏位10~14 d,注意加强预防感染、营养支持和对症治疗,保持呼吸道通畅。需行131I 治疗的患者,及时预约和治疗。
2 结 果
2.1 术后及随访
患者的随访时间1 个月至2 年不等,3 例锐性削除受侵气管外壁患者未见肿瘤复发,无气管瘘;5 例行气管窗式切除的患者均I 期缝合气管创面;10 例气管袖式切除+端端吻合的患者,术后均未出现气道狭窄和双侧声带麻痹,其中1 例出现术后局部感染和局部气管瘘口,换药后愈合;1 例同时侵犯喉行全喉切除+气管永久造瘘,1 例同时侵犯喉和颈部皮肤行全喉切除+永久气管造瘘+胸大肌皮瓣修复,后面2 例患者带管生存。
2.2 典型病例
患者1 男,13 岁,外院甲状腺乳头状癌术后3 个月,131I 治疗1 次,呼吸困难加重1 周入院,肺功能:轻度限制性通气功能障碍,重度阻塞性通气功能障碍。颈部增强CT:甲状腺缺如,考虑甲状腺术后改变,胸1 椎体平面气管狭窄。胸部CT:双肺弥漫性多发大小不等结节影,考虑双肺转移。喉镜:右声带固定,左声带动度好,声门闭合欠佳,声门下可见气管远端明显狭窄,并见活动性粉红色光滑肿物,考虑息肉或肉芽。纤支镜:声门下约0.5 cm 处见气管重度狭窄,且狭窄处可见肉芽生长,气管镜不能通过狭窄处。2019 年11 月手术:患者气道狭窄无法全麻下气管插管,先局麻,切开原手术区域,尽量暴露气管前壁,在第三气管环处行气管切开,插入气管套管后行全麻,全麻生效将原切口扩大切开,暴露甲状软骨、环状软骨以及气管软骨,探查发现第一、二气管环明显塌陷、狭窄,见一直径约5 mm 肉芽肿光滑新生物,术中冷冻提示炎性肉芽组织。充分保护左侧喉返神经,选择袖式切除第1~3 气管环,向上下分别游离甲状软骨和部分气管前壁,未切断舌骨上肌群,气管环间断可吸收线缝合。术后5 d 拔除气管套管。本例患者局部气管狭窄但未出现气管处转移和复发,患者已出现右侧声带麻痹,再次手术与前次手术间隔3 个月,术区粘连严重,对寻找解剖位置,保护喉返神经提出严峻考验[13]。考虑到患者年龄过小,终身造瘘带管严重影响其成长和生活质量,此时选择气管袖式切除+端端吻合术是合适的方法。患者术后还需要进行131I 治疗(图1)。
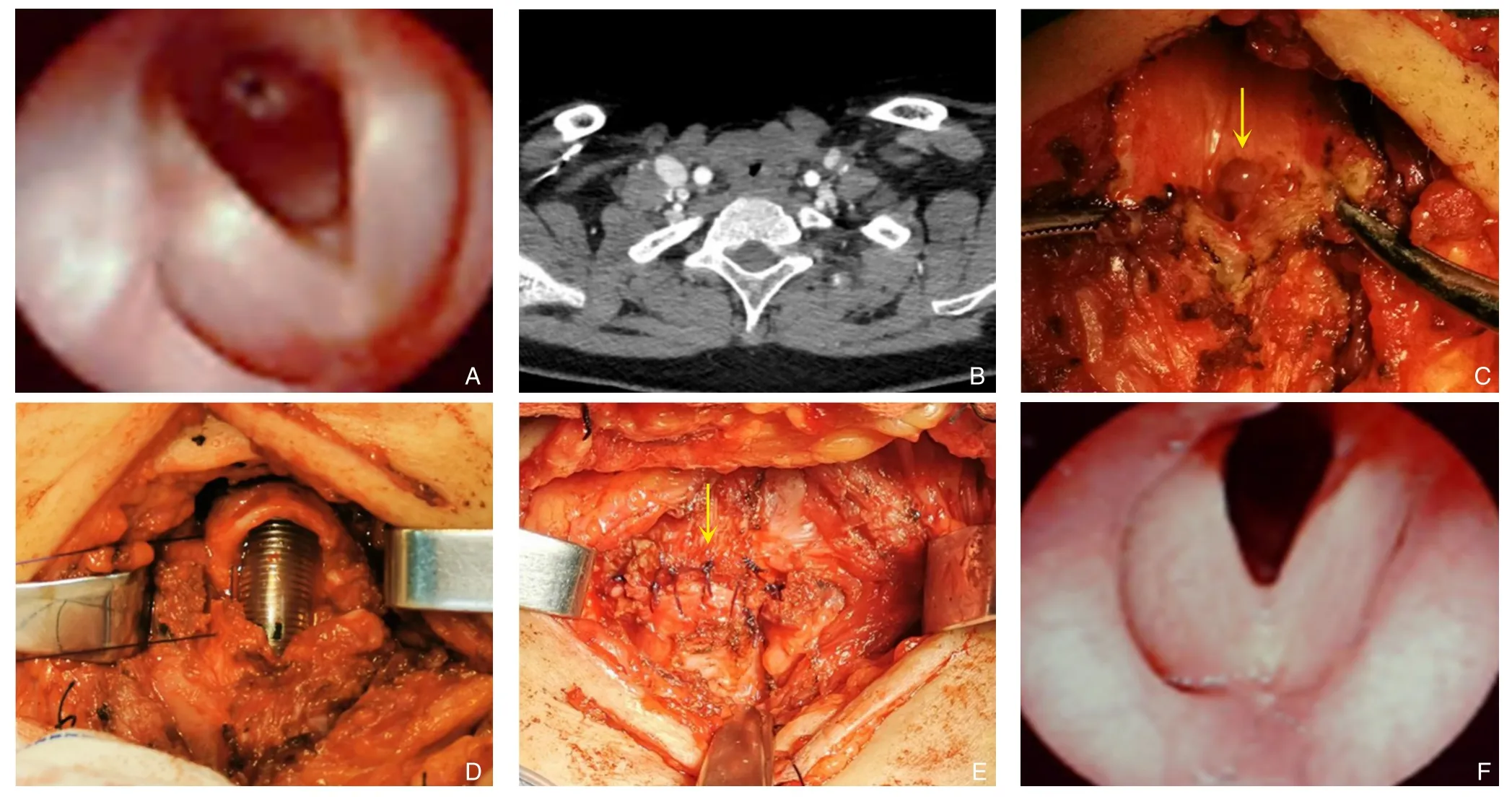
图1 典型病例1资料 A:甲状腺癌术后喉镜提示气道狭窄;B:甲状腺癌术后颈部CT见气道狭窄;C:再次手术见气管内肉芽肿光滑新生物;D:气管袖式切除后;E:气管端端吻合(间断缝合);F:再次术后1个月后复查喉镜无气道狭窄Figure 1 Data of typical case 1 A: Laryngoscopic findings showing airway stenosis after surgery for thyroid cancer;B: Cervical CT demonstrating stenosis after surgery for thyroid cancer;C: Prescence of smooth granulomatous endotracheal neoplasm during reoperation;D: View after tracheal sleeve resection;E: End-to-end anastomosis of the trachea (interrupted suture);F: Laryngoscopic examination showing no airway stenosis on one month after reoperation
患者2 男,46 岁,因发现颈前肿物1 月入院,甲状腺弥散加权MRI:甲状腺左叶及峡部增大,多个结节融合,范围6.1 cm(左右)×4.1 cm(前后)×7.3 cm(上下),与气管左侧壁分界不清,局部结节样突入气管腔内,气管左侧软骨信号不连续,向右偏移,左锁骨上转移灶,与左颈内静脉粘连。胸部CT:左肺上叶下舌段少许慢性炎症可能。喉镜:双侧声带活动度可,闭合好。纤支镜:气管上段左侧壁见新生物,长度约2 cm,病变范围约4~5 个软骨环。术前活检:甲状腺乳头状癌。2021 年7 月手术:常规小号气管套管插管,行左侧颈淋巴结清扫(Ⅱ~Ⅴ区),甲状腺连同受侵犯气管环6 个切除,清扫双侧Ⅵ区淋巴结,保护双侧喉返神经,向上下松解气管及甲状软骨,切断部分舌骨上肌群,可吸收线连续缝合气管断端。本例患者术前无声嘶,结合喉镜无声带麻痹,但术中探查双侧喉返神经均与肿瘤粘连,使用锐性分离剥出喉返神经并保留,考虑气管环切除范围较大,采用降喉和松解下段气管方法减少吻合口张力,术后6 d 拔管,出现轻度声嘶,无呼吸困难,术后2 个月复查纤支镜未见气管狭窄(图2)。

图2 典型病例2 资料 A-C:甲状腺弥散加权MRI 提示甲状腺左叶峡部肿瘤伴左颈淋巴结转移和气管侵犯,Shin Ⅳ级;D:术前纤支镜见器官侵犯;E:术前切口设计;F:左颈内静脉锐性剥离保留(黄色箭头示);G:术中气管侵犯情况;H:右侧喉返神经保留(黄色箭头示);I:左侧喉返神经保留(黄色箭头示);J:气管端端吻合(连续缝合,黄色箭头示);K:术后标本(甲状腺+切除气管环6个,黄色箭头示);L:术后2个月复查纤支镜Figure 2 Data of typical case 2 A-C: Thyroid diffusion-weighted MRI suggesting a tumor of the left isthmus with left cervical lymph node metastasis and tracheal invasion (Shin Ⅳ);D: Preoperative bronchofiberscopic examination showing organ invasion;E: Preoperative incision design;F: Preservation of the left internal jugular vein after sharp dissection (indicated by the yellow arrow);G: Intraoperative view of tracheal invasion;H: Preservation of the right recurrent laryngeal nerve(indicated by the yellow arrow);I: Preservation of the left recurrent laryngeal nerve (indicated by the yellow arrow);J: Endto-end anastomosis of the trachea (continuous suture,led by the yellow arrow);K: Postoperative specimen (thyroid gland with 6 tracheal rings;shown by the yellow arrow);L: Bronchofiberscopic examination 2 months after the operation
3 讨 论
随着手术技术提高和对疾病认识的加深,很多气管侵犯的甲状腺癌不再是手术禁区。在我国众多甲状腺外科专家的共同努力下,越来越多的甲状腺癌相关指南和专家共识问世,给国内甲状腺和头颈外科医生点亮了指路明灯。尤其对于病情复杂的局部晚期甲状腺癌的综合治疗指导意义重大。侵犯气管的局部晚期甲状腺癌,无论病理类型如何,都可能影响患者呼吸、吞咽、发音等重要功能,积极把握手术机会,行根治性切除和受累器官的广泛切除不仅有效减少肿瘤负荷,防止肿瘤持续侵犯造成气道食道梗阻或大出血,还为后期综合治疗提供更宽的时间窗,有望在保证生活质量的前提下,提高存活率。
由于甲状腺与颈段气管毗邻,甲状腺癌侵犯气管的机会相对较多,在解剖上了解气管的血运对外科医生尤为重要。气管的血供是分段并横向接近气管的。上段气管由甲状腺下动脉供应,下段气管由支气管动脉供应,支气管动脉接受来自锁骨下动脉、内乳动脉、无名动脉、胸内动脉和肋间上动脉的血液供应[14]。外科医生要在术前精准判断甲状腺癌侵犯气管的深度、宽度和长度是有一定困难的。虽然可借助辅助检查制定手术计划,如颈部增强CT、MRI,气管镜,喉镜等,但仍无法精准判断。早在1993 年,Shin 等[12]根据甲状腺乳头状癌对气管的侵犯范围提出了一个经典的分级标准,共分为0~Ⅳ级5 个级别(表2)。该分级的优点是辅助判断不同侵犯深度的肿瘤选择合适的切除范围和手术方式,如0~Ⅰ级可选择气管表明锐性削除,Ⅲ~Ⅳ级可选择气管袖式切除+端端吻合,Ⅱ级可以根据具体情况进行选择。其缺点显而易见,一是仅适用于乳头状癌,未纳入其他类型的甲状腺癌或侵犯其他邻近解剖部位的情况;二是只考虑了单个横截面上的侵犯深度,没有分析肿瘤的三维立体结构,没有包括肿瘤侵犯气管的长度(气管环个数)和宽度(侵犯气管的周径)[15];三是浸润深入很难术前准确判断,术中肉眼判断也存在一定偏差,术后病理才能确诊,降低了在术前的辅助作用。2006 年McCaffrey 等[5]提出了另一个关于分化型甲状腺癌侵犯呼吸道食道的分级标准,分为Ⅰ~Ⅴ级5 个级别,对甲状腺肿瘤和气管/消化道的关系进行了更新(表2)。更新的McCaffrey 分级是Shin 分级的补充,将适用范围扩展到气管和消化道同时评估,并提出了不同的分级进行相应的外科处理:I 级建议进行甲状腺全切除术;Ⅰ和Ⅲ级建议进行甲状腺全部切除,同时锐性削除部分受侵犯的软骨和(或)肌层;Ⅳ和Ⅴ级建议进行甲状腺全部切除,同时进行气管或消化道的节段性完整管壁切除。遗憾的是McCaffrey 分级仍只对肿瘤侵犯深度进行分级,未涉及长度(纵向长度)和宽度(侵犯官腔的周径)的评估和分类,望其他更全面的分级标准问世,辅助外科治疗前的精准评估。
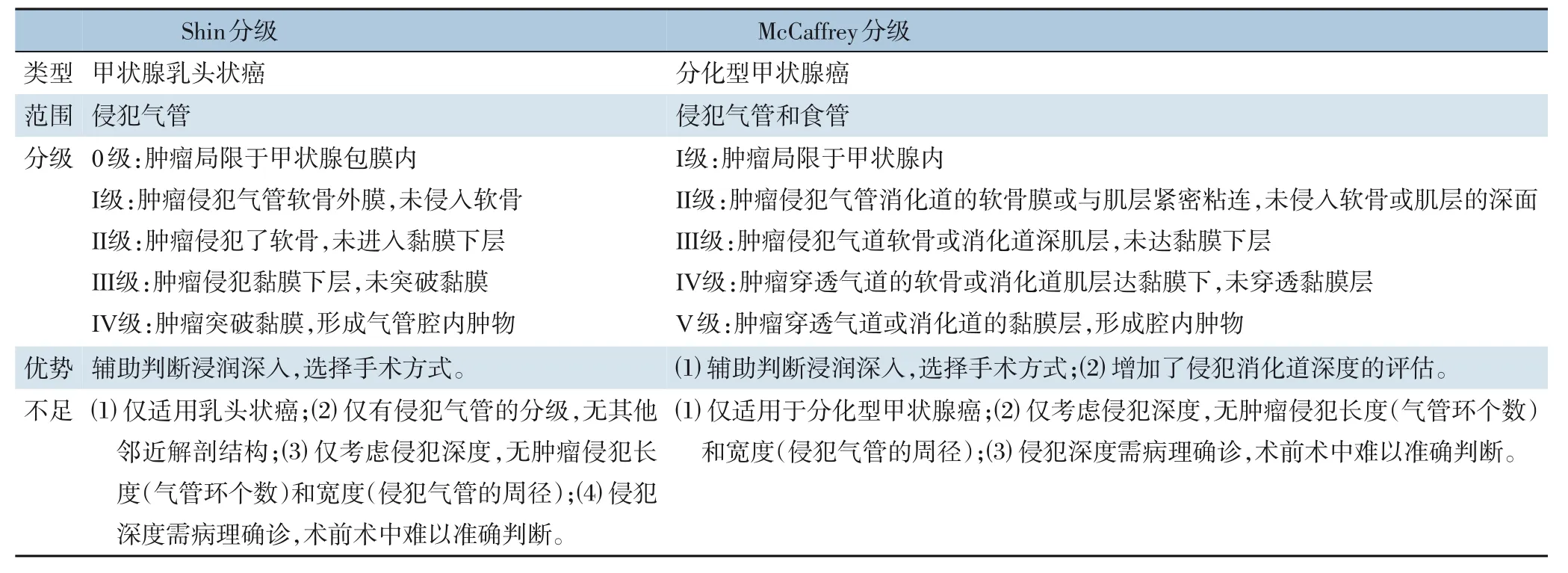
表2 Shin分级和McCaffrey分级Table 2 Shin classification and McCaffrey classification
结合本中心临床经验,笔者认为鉴于保留气管形态完整的重要性,处理气管表面的0~Ⅰ级肿瘤可以选择锐性削除,但此方法存在术中切除不彻底肿瘤微残留的风险,并存在因切除深度过深导致局部气管瘘的风险,必要时应行局部加固。Ⅱ级及以上的气管侵犯肿瘤,建议选择气管的全层切除方案,可根据气管侵犯的周径和长度选择窗式切除或袖式切除+端端吻合,若选择窗式切除术,根据情况选择Ⅰ期缝合或者Ⅰ期气管造瘘+Ⅱ期气管缺损修复。笔者针对常见的几种气管侵犯切除术式进行分析和经验总结。
气管锐性剥除:肿瘤靠近或紧邻气管,可将肿瘤从气管表面锐性剥除[16]。通常首选切除容易切除的甲状腺腺体部分,最后使用刀片将贴近气管的肿瘤部分剥除,此时出现局部粘连处可剥除部分气管表面软骨。该方法的优点是保证了气管的完整性,不足之处是可能导致微肿瘤的残留。Czaj 等[17]回顾分析292 例甲状腺乳头状癌患者资料,平均随访13 年,发现无喉和气管腔内侵犯的患者,进行气管削除与根治性切除术无生存差异,建议仅肉眼无法明确切净才考虑切除呼吸和(或)消化道。另外Kowalski 等[18]表明气管锐性削除的患者与无气管累及患者相比,其局部复发、区域转移、远处转移、总生存率无差异。据此,笔者认为没有肉眼下肿瘤残留,肿瘤紧邻气管可选择气管锐性剥除。
气管窗式切除:气管窗式切除的优点是保证术后气道的稳定、手术创伤相对较小、并发症发生率低,术后不需固定体位[19]。气管周径缺损在1/4~1/2 间的患者可I 期缝合而不行气管切开或气管皮肤造瘘。据文献[20]报道,只要完整保留气管膜部,即使切除范围较大也可同期缝合。只有在双侧声带麻痹、吻合口裂或呼吸困难时才进行气管切开[21]。对于先旷置再行Ⅱ期软组织皮瓣修复的患者,一般情况下难以在短期内将进气管皮肤瘘封闭,而无论是使用肌膜瓣、局部皮瓣还是游离皮瓣进行气管的修补,重建的气管表面(骨膜,肌肉或皮肤)都缺乏黏膜上皮,没有黏液分泌,有肉芽组织增生的可能。干燥的修复表面可能会导致慢性咳嗽、呼吸不适和呼吸道梗阻等不适。本中心对2 个气管环内的局部缺损采用可吸收3-0 线直接缝合。大于2 个气管环长度的气管全层缺损,制备胸锁乳突肌锁骨骨膜瓣,骨膜瓣直径大于缺损边缘约0.5 cm,防止覆盖缝合时出现瘘口。对选择Ⅱ期再修复的患者,将气管瘘口与皮肤直接缝合,等待再次手术修复。
气管袖式切除+端端吻合:该术式的优点是Ⅰ期切除肿瘤完成修复,一般不需气管切开和气管造瘘,成功率高且术后生活质量较高。缺点是不能切除过长的气管环,且伴有吻合口瘘等并发症风险。对于切除气管环的长度,大部分的外科中心意见一致,认为切除长度4~5 cm,约6~8 个气管环是可以接受的范围[22-23]。笔者所在中心进行的该手术中,最长切除8 个气管环。气管软骨愈合的前提是丰富的血供和吻合口无张力缝合。在一篇综述[24]中统计气管袖式切除+端端吻合的术后并发症发生率为15%~39%,术后病死率约为1.2%。外科医生最关心的手术并发症是吻合口裂,这也是最严重和致命的并发症之一。术中的无张力吻合可有效减少吻合口裂的发生。根据笔者的临床经验总结以下几个手术关键点:⑴ 尽量避免术前、术中气管切开,避免影响切开处和吻合口之间的气管段血供导致坏死和感染风险的增加,必要时可延长插管时间3~5 d。⑵ 术中气管松解尤其重要,向上松解可切断甲舌肌,切断两侧甲状软骨上角,切断部分舌骨上下肌群,称为“降喉”。向上松解注意保护双侧喉返神经入喉处结构及保障喉返神经连续性,保护环状软骨的完整支撑作用[25]。向下松解包括下段气管的局部松解。建议使用钝性分离气管前壁,减少对气管侧壁和膜部的解剖。若术前已出现单侧或双侧声带麻痹,考虑更换为气管窗式切除或进行气管皮肤造口。这里容易忽略的是舌骨上肌群的切断可能会导致术后暂时性吞咽困难和误吸,故术后留置鼻饲管进食。⑶ 气管吻合使用可吸收缝线连续缝合或间断缝合,注意在气管腔外打结,最大程度减少气管内肉芽组织增生导致气管狭窄。⑷ 术后保持长时间胸颏位也是恢复的关键,胸颏位有利于保持气道吻合口持续无张力状态。
全喉切除+气管永久造瘘:甲状腺癌单纯侵犯喉较少见,通常是同时存在喉和气管的侵犯。喉侵犯可能直接通过甲状软骨板从前方突破,或经甲状软骨后缘进入声门旁间隙。仅有甲状软骨或环状软骨表面侵犯选择表面锐性剥除。部分侵犯了喉腔的肿瘤需要行半喉或全喉切除。对于喉功能丧失的情况行全喉切除+气管永久造瘘更加可靠[26]。
近十余年来晚期甲状腺癌患者的病死率趋于平稳,甲状腺癌多学科综合治疗模式的推广和应用功不可没[27]。晚期甲状腺癌患者不乏伴有大血管侵犯,对于局部非常晚期患者,不可一味追求扩大性手术,更需要综合考虑总体获益和生活质量。随着各种靶向药物和免疫治疗的适应证不断扩充,晚期甲状腺癌患者不再是“无药可医”。通过靶向药物和免疫治疗,使部分不可切除病灶变为可切除病灶固然最好,即使不能达到手术标准,可以减轻晚期患者吞咽困难和呼吸困难的症状也有意义。
颈段气管的切除和修复是外科医生常常需要面对和处理的难题,笔者的治疗原则是在病灶可完整切除和患者能耐受的前提下,尽可能选择外科手术治疗[28]。当然必须要经过MDT 诊断和充分评估,术前进行充分的方案准备和应对并发症的措施。在切除和修复方式的选择上,首选Ⅰ期修复和重建的方案,其次选择Ⅱ期或多期方案。但无论选择手术治疗还是综合治疗,治疗宗旨都是延长甲状腺癌患者生存期和提高生活质量[29-30]。
利益冲突:所有作者均声明不存在利益冲突。
