18F-FDG PET/CT在脉络膜黑色素瘤与脉络膜转移癌鉴别诊断中的应用价值
2022-11-29罗诗雨鲜军舫
罗诗雨 李 眉* 罗 莎 王 爽 张 娟 李 萌 南 潇 鲜军舫
(1.首都医科大学附属北京同仁医院核医学科,北京 100730;2.首都医科大学附属北京同仁医院放射科,北京 100730)
葡萄膜黑色素瘤(uveal melanoma,UM)是成年人最多见的眼内原发性恶性肿瘤,约占所有黑色素瘤的3%~5%[1]。UM包括发生于虹膜、睫状体和脉络膜的黑色素瘤,其中以脉络膜黑色素瘤最为常见,约占90%~95%[2]。脉络膜转移癌是指其他部位的恶性肿瘤经血行扩散转移到脉络膜的肿瘤性病变。二者在治疗方案的选择上有很大差异,早期、准确诊断对预后十分重要。
由于眼部结构精细,细针穿刺活体组织检查(以下简称活检)或局部切除活检等侵入性检查的操作难度大,且可能导致睫状体和巩膜播散[3]。因此,无创的影像学检查对于早期诊断具有重要意义。眼科超声、眼眶磁共振、荧光素眼底血管造影等[4]是常用的影像学方法,但由于两种疾病之间影像表现可相似,经上述检查后可能无法得出明确诊断。
正电子发射型计算机断层显像/电子计算机断层显像(positron emission tomography/computed tomography,PET/CT)一次显像可同时显示病灶解剖结构及代谢活性,且为全身显像,已广泛应用于肿瘤的诊断、分期与疗效评估。目前对于PET/CT在眼部肿瘤中的应用价值研究[5-6]多集中在肿瘤分期方面,在鉴别脉络膜黑色素瘤和脉络膜转移癌方面的研究仍相对较少。
本研究回顾性分析近年就诊于首都医科大学附属北京同仁医院的脉络膜黑色素瘤或脉络膜转移癌患者氟-18-脱氧葡萄糖(18F-fluorodeoxyglucose,18F-FDG) PET/CT影像特点和代谢参数,旨在探讨其在二者的诊断及鉴别中的应用价值。
1 对象与方法
1.1 研究对象
回顾性分析2020年5月至2022年3月首次因眼部症状就诊,在首都医科大学附属北京同仁医院核医学科行18F-FDG PET/CT 检查,并经手术病理证实或临床最终诊断为脉络膜黑色素瘤或脉络膜转移癌的患者。本研究利用的研究信息不含有使受试者的身份被直接识别或通过与其相关的识别物识别的信息,免除伦理审查。
1.2 PET/CT显像方法
检查当日患者须禁食4~6 h,测定空腹血糖值不高于11.1 mmol/L后,静脉注射18F-FDG (药物由原子高科股份有限公司或南京江原安迪科正电子研究发展有限公司燕郊分公司提供,要求放射化学纯度>95%)3.70~4.44 MBq/kg,安静休息60 min,排尿后采集图像。期间,于注射显像剂后、图像采集前分别饮水500 mL。所有患者均采用美国GE公司的Discovery 710 PET/CT进行图像采集。扫描范围为颅顶至股骨上段。CT图像扫描参数:管电压120 kV,管电流80~200 mA,层厚为3.75 mm,螺距为1 mm。PET采集采用3D模式,1.5 min/床位(15%重叠)。PET图像重建采用正则化迭代算法。图像处理软件为北京麦迪克斯科技有限公司分子影像与核医学信息管理系统中的图像处理与报告输出工作站。
1.3 PET/CT图像分析
由2名核医学科医师(分别有10年与5年核医学工作经验)分别进行感兴趣区(region of interest, ROI) 的勾画,采用绝对阈值法,即以标准化摄取值(standardized uptake value, SUV) 2.5为界值由软件自动勾画病灶边界并计算得出最大标准化摄取值(maximum standardized uptake value, SUVmax)、峰值标准化摄取值(peak standardized uptake value, SUVpeak)及病灶糖酵解总量(total lesion glycolysis,TLG),手动测量病变基底最大径和隆起高度(以mm为单位,小数点后保留1位)。当2名医师测量结果不一致时按平均值计算。
1.4 统计学方法
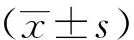
2 结果
2.1 一般情况
共纳入76例患者,所有患者均为单眼患病,根据术后病理结果或最终临床综合诊断分为脉络膜黑色素瘤组与脉络膜转移癌组。
脉络膜黑色素瘤组共58例(58只眼,包括左眼33例、右眼25例),其中男性31例,女性27例,年龄18~77岁,平均年龄(53±14)岁。脉络膜转移癌组18例(18只眼,包括左眼6例、右眼12例),其中男性9例,女性9例,年龄29~71岁,平均年龄(55±12)岁。原发灶为肺癌者16例、胸腺癌1例、原发灶不明者1例。两组间性别、年龄、患侧差异无统计学意义(P>0.05)。详见表1。

表1 脉络膜黑色素瘤及脉络膜转移癌临床特征Tab.1 Clinical characteristics of choroidal melanoma and choroidal metastatic carcinoma
2.2 18F-FDG PET/CT影像学表现及代谢参数
2.2.1 影像学表现
所有患者18F-FDG PET/CT显像均可显示眼内肿瘤病灶。
脉络膜黑色素瘤组病灶位于眼球后壁14例,上壁11例、下壁9例、鼻侧壁10例、颞侧壁14例;病变形状为蕈状10例、半球形22例、小结节状15例、扁平形4例、梭形7例;病变基底最大径4.0~25.8 mm,平均(13.9±4.0)mm;病变隆起高度2.0~17.3 mm,平均(8.9±3.5)mm。详见图1。
脉络膜转移癌组病灶位于眼球后壁11例、上壁1例、鼻侧壁2例、颞侧壁4例;病变形状为梭形9例、扁平形5例、半球形4例。病变基底最大径9.6~19.2 mm,平均(14.7±2.8)mm;隆起高度3.1~11.3 mm,平均(6.6±2.5)mm。详见图2。
两组间病变位置、形状差异有统计学意义(均P<0.05)。脉络膜黑色素瘤组病灶多见于眼球后壁(14/58)及颞侧壁(14/58),以隆起性形态(半球形、蕈状、结节状)为主(47/58),而脉络膜转移癌组病灶最多见于后壁(11/18),以梭形为主(9/18)。两组间病变基底最大径差异无统计学意义(P>0.05)。两组之间病变隆起高度差异有统计学意义(P<0.05)。详见表2。
2.2.218F-FDG PET/CT代谢参数
脉络膜黑色素瘤组病灶SUVmax1.78~62.97,中位SUVmax6.01(3.18,8.67);SUVpeak1.37~30.34,中位SUVpeak3.28(2.20,4.84);TLG 0.17~31.29,中位TLG 3.38(1.86,5.35)。详见图1。
脉络膜转移癌组病灶SUVmax2.78~23.70,SUVmax平均值9.62±5.48;SUVpeak2.04~7.46,平均值4.58±1.77;TLG 0.30~14.91,平均值4.50±3.37。详见图2。
脉络膜黑色素瘤组病灶SUVmax低于脉络膜转移癌组病灶(P<0.05),而两组间SUVpeak、TLG差异无统计学意义(P>0.05)。详见表2。
脉络膜转移癌组原发病灶SUVmax4.28~19.24,平均值10.61±3.84。
2.3 18F-FDG PET/CT代谢参数与病灶大小的相关性
脉络膜黑色素瘤组病灶SUVmax、SUVpeak、TLG与病变基底最大径(r=0.528、0.613、0.732,均P<0.001)、隆起高度(r=0.521、0.605、0.730,均P<0.001)均呈正相关。
脉络膜转移癌组SUVpeak、TLG与病变基底最大径(r=0.528、0.661,P=0.024、0.003)、隆起高度(r=0.591、0.688,P=0.010、0.002)均呈正相关,而SUVmax与病变基底最大径、隆起高度均无显著相关性(均P>0.05)。
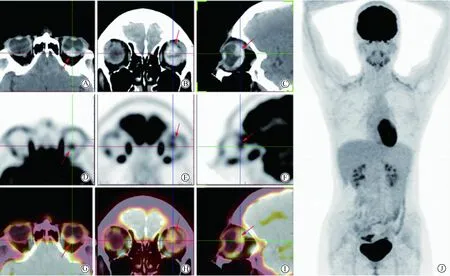
图1 脉络膜黑色素瘤18F-FDG PET/CT表现Fig.1 18F-FDG PET/CT findings of choroidal melanoma

图2 脉络膜转移癌18F-FDG PET/CT表现Fig.2 18F-FDG PET/CT findings of choroidal metastatic carcinoma
表2 脉络膜黑色素瘤及脉络膜转移癌影像特点及代谢参数Tab.2 Imaging characteristics and metabolic parameters of choroidal melanoma and choroidal metastatic carcinoma
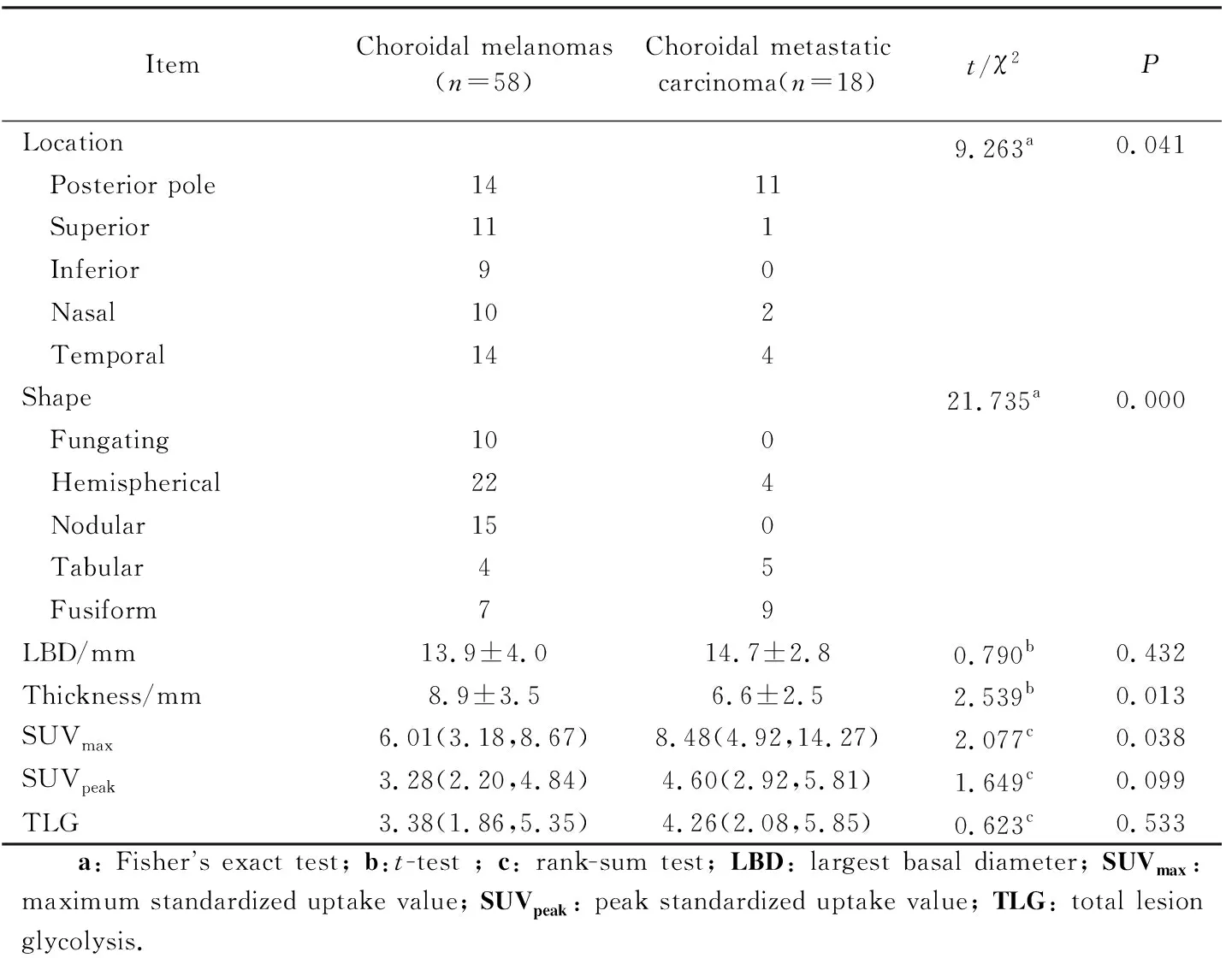
表2 脉络膜黑色素瘤及脉络膜转移癌影像特点及代谢参数Tab.2 Imaging characteristics and metabolic parameters of choroidal melanoma and choroidal metastatic carcinoma
ItemChoroidal melanomas(n=58)Choroidal metastatic carcinoma(n=18)t/χ2PLocation Posterior pole1411 Superior111 Inferior90 Nasal102 Temporal1449.263a0.041Shape Fungating100 Hemispherical224 Nodular150 Tabular45 Fusiform7921.735a0.000LBD/mm13.9±4.014.7±2.80.790b0.432Thickness/mm8.9±3.56.6±2.52.539b0.013SUVmax6.01(3.18,8.67)8.48(4.92,14.27)2.077c0.038SUVpeak3.28(2.20,4.84)4.60(2.92,5.81)1.649c0.099TLG3.38(1.86,5.35)4.26(2.08,5.85)0.623c0.533 a: Fishers exact test; b:t-test ; c: rank-sum test; LBD: largest basal diameter; SUVmax: maximum standardized uptake value; SUVpeak: peak standardized uptake value; TLG: total lesion glycolysis.
3 讨论
脉络膜黑色素瘤起病隐匿,症状缺乏特异性,部分患者可无任何症状[7]。目前临床上常用的治疗方式包括敷贴放射治疗、激光治疗等保眼治疗以及眼球摘除术[1]。脉络膜的血供丰富,是眼内转移好发部位[8]。对于脉络膜转移癌的治疗应当优先处理原发病灶,眼球摘除术等局部治疗并不能延长患者生存期[9]。因此,早期、准确诊断可以避免不必要的破坏性手术或其他无效的治疗方式。
眼部侵入性检查的操作难度大,无创的影像学检查对于早期诊断具有重要意义。PET/CT一次显像可同时显示病灶解剖结构及代谢活性,可能有助于两种疾病之间的鉴别诊断。
本研究中脉络膜黑色素瘤与脉络膜转移癌患者均为单眼发病,与既往研究[10]较为一致。本研究显示,两组疾病间影像学表现有一定差异,脉络膜黑色素瘤组病灶多见于眼球后壁及颞侧壁,以隆起性形态(半球形、蕈状、结节状)为主,而脉络膜转移癌组病灶最多见于后壁,以梭形多见。脉络膜黑色素瘤组病变隆起高度显著大于脉络膜转移癌组,分析其可能的原因是一部分脉络膜黑色素瘤可穿透Bruch膜并突出到视网膜下间隙从而形成典型的蕈状表现,因而具有较高的隆起高度[11]。而脉络膜转移癌通常表现为宽基底、扁平状,但本组研究中二者的病变基底最大径差异无统计学意义。
另一方面,本研究显示两组疾病间代谢参数有一定差异。脉络膜转移癌的SUVmax明显高于脉络膜黑色素瘤,这可能是因为转移癌通常与其原发灶具有相似的代谢活性[12],而本组患者的原发病灶多数显示出了较高的代谢活性。而SUVpeak、TLG在两组间差异无统计学意义。SUVpeak是以SUVmax所在像素为中心的一个固定大小的球形区域中的SUV平均值,TLG是由肿瘤代谢体积乘以平均SUV值计算得出,对于体积较小的病灶,SUVpeak、TLG可能会受到部分容积效应的影响[13],因此,其在体积相对较小的眼内肿瘤中的应用价值还有待进一步研究。
既往研究[14]表明,肿瘤FDG摄取与肿瘤大小相关,本研究脉络膜黑色素瘤SUVmax、SUVpeak、TLG以及脉络膜转移癌SUVpeak、TLG与病变基底最大径、隆起高度均呈正相关,与既往研究一致,提示体积较大的病灶具有较快的生长速度与更高的生物化学代谢水平。另外,本研究结果显示TLG与病变基底最大径、隆起高度的相关性较SUVpeak和SUVmax更强,提示PET显示的病灶代谢体积与CT显示的病灶解剖学体积的相关性较好。本研究中脉络膜转移癌组的SUVmax与病变大小无显著相关性,分析其可能的原因是脉络膜转移癌与原发病灶代谢活性相似[12],而恶性程度较高的原发病灶一般具有较高的代谢活性[15],即便是体积比较小的转移灶,SUVmax亦可能较高。
虽然18F-FDG PET/CT显示眼球内病变的分辨率不及超声、磁共振,但PET/CT可以发现或排除其他部位的原发肿瘤或转移病灶。本组研究中有18例患者(23.7%)因行PET/CT发现了其他部位的原发恶性肿瘤或脉络膜黑色素瘤的转移灶,从而改变了临床决策。国外文献[16]显示,脉络膜转移癌最常见的病理来源为乳腺癌(约占40%~47%),其次为肺癌(约占21%~29%),而本研究中脉络膜转移癌患者中原发灶为肺癌的占88.9%(16/18),与国内相关研究[12]较为一致,可能与我国肺癌发病率居首位有关。
本研究的局限性在于为回顾性研究,样本量较小,存在一定的偏移,未来还需大样本、前瞻性研究进一步证实。
综上所述,18F-FDG PET/CT影像表现、代谢参数SUVmax对于脉络膜黑色素瘤和转移癌的鉴别有一定价值。
利益冲突所有作者均声明不存在利益冲突。
作者贡献声明罗诗雨:提出研究思路,设计研究方案;临床资料及数据收集、统计、分析;论文撰写;李眉:提出研究思路,设计研究方案;论文总体把关、审定;罗莎:提出研究思路,设计研究方案;临床资料及数据收集; 王爽、张娟、李萌:临床资料及数据收集;南潇:数据收集;鲜军舫:论文总体把关、审定。
