PCT、UCP2、乳酸水平变化与脓毒症休克患者病情预后的关系
2022-11-21符子琨赖振宇
符子琨,赖振宇,符 丹
1.东方市人民医院重症医学科,海南东方 572600;2.海南西部中心医院重症监护室,海南儋州 571700
脓毒症是严重感染引起的宿主反应失调导致的致命性器官功能障碍[1-2]。当机体存在炎症反应时,白细胞介素-6(IL-6)、血清降钙素原(PCT)、C反应蛋白(CRP)水平均会发生明显变化,其中PCT在脓毒症患者炎症反应中的特异性最高[3-4]。PCT是由甲状腺C细胞合成与分泌,能在外周血中被检测到[5-6]。CRP的合成场所在肝脏,当感染、肿瘤、创伤时其血中水平均会增加[7-8]。IL-6是由活化的T细胞和成纤维细胞产生的淋巴因子,在感染、炎症时也会增加[9-10]。解偶联蛋白2(UCP2)是在线粒体中产生的重要膜蛋白。线粒体受损和功能不良,关系到脓毒症的发生与预后[11-12]。有研究报道降低UCP2水平能逆转脓毒症中线粒体的损害[13]。脓毒症休克时,机体灌注不良,组织供氧不足,葡萄糖无氧代谢产生乳酸,导致动脉血乳酸水平升高[14-15]。本研究就IL-6、PCT、CRP、乳酸、UCP2在脓毒症休克中的水平变化及这些指标与脓毒症休克患者病情预后的关系进行探讨。
1 资料与方法
1.1一般资料 选取东方市人民医院2020年2月至2021年9月收治的112例脓毒症患者作为脓毒症组。纳入标准:(1)诊断符合《实用内科学》[16]中关于脓毒症的诊断标准;(2)发热>38.3 ℃或低温<36.0 ℃;(3)呼吸急促(频率>30次/分);(4)意识改变;(5)炎症反应参数白细胞增多(>12×109/L)或白细胞减少(<4×109/L),CRP超过正常值2个标准差;(6)器官衰竭指标凝血异常(国际标准化比值>1.5或活化部分凝血活酶时间>60 s),肠鸣音消失,血小板减少(<100×109/L),高乳酸血症(乳酸>3 mmol/L)。排除标准:(1)动脉血乳酸超过实验室测定最高值的患者;(2)合并有心、肝、肾等脏器肿瘤患者;(3)交流沟通障碍患者;(4)精神类疾病患者;(5)入院24 h内死亡患者。另选取东方市人民医院同期61例体检健康者作为健康组。本研究经东方市人民医院伦理委员会批准,所有受试者及家属均知情同意。
1.2方法
1.2.1标本采集及实验室指标检测 抽取脓毒症患者入院24 h内及健康体检者体检当日空腹静脉血10 mL,将标本以3 000 r/min离心15 min,取血清保存待检;抽取受试者桡动脉血2 mL,将标本注入肝素抗凝管内充分混合,密封用于乳酸检测。PCT、IL-6采用双抗体夹心免疫荧光法,CRP采用免疫速率比浊法,UCP2、乳酸采用酶联免疫吸附法,在美国强生医疗器械有限公司生产的全自动生化免疫分析仪进行上述指标的检测。达到指标阈值时即诊断为阳性。
1.2.2观察指标 记录所有受试者PCT、乳酸、UCP2、IL-6、CRP水平,并采用急性生理学和慢性健康状况评价Ⅱ(APACHEⅡ)和简明急性生理学评分Ⅱ(SAPSⅡ)评估脓毒症患者病情。根据是否有休克将脓毒症患者分为脓毒症休克组(42例)和脓毒症非休克组(70例);根据28 d时预后情况(生存、死亡)将脓毒症患者分为存活组(68例)与死亡组(44例)。比较脓毒症组与健康组、脓毒症休克组与脓毒症非休克组、存活组与死亡组PCT、乳酸、UCP2、IL-6、CRP水平及APACHEⅡ、SAPSⅡ评分,采用受试者工作特征(ROC)曲线分析这些指标对脓毒症、脓毒症休克的诊断价值和对脓毒症患者预后的预测价值。

2 结 果
2.1脓毒症组与健康组临床资料比较 脓毒症组PCT、乳酸、UCP2、IL-6、CRP水平明显高于健康组(P<0.05)。见表1。

表1 脓毒症组与健康组临床资料比较[n/n或n(%)或
2.2脓毒症休克组与脓毒症非休克组临床资料比较 脓毒症休克组患者死亡比例,PCT、乳酸、UCP2、IL-6、CRP水平以及APACHEII、SAPSII评分均明显高于脓毒症非休克组(P<0.05)。见表2。

表2 脓毒症休克组与脓毒症非休克组临床资料比较[n/n或n(%)或
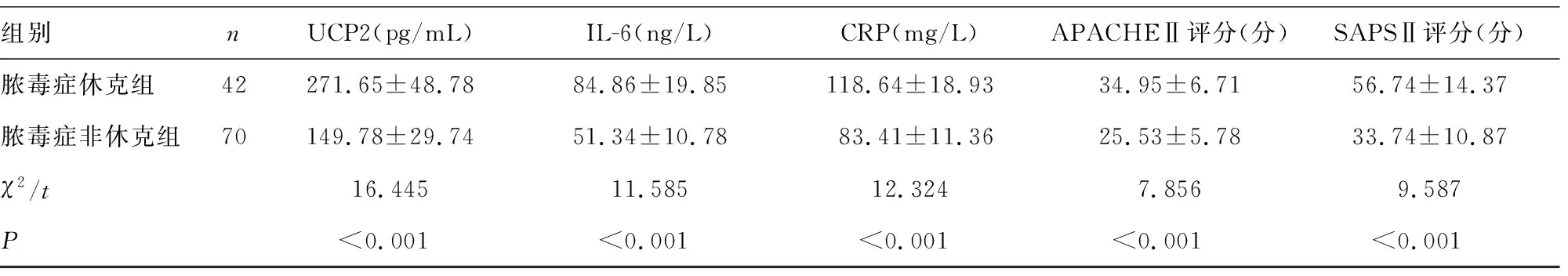
组别nUCP2(pg/mL)IL-6(ng/L)CRP(mg/L)APACHEⅡ评分(分)SAPSⅡ评分(分)脓毒症休克组42271.65±48.7884.86±19.85118.64±18.9334.95±6.7156.74±14.37脓毒症非休克组70149.78±29.7451.34±10.7883.41±11.3625.53±5.7833.74±10.87χ2/t16.44511.58512.3247.8569.587P<0.001<0.001<0.001<0.001<0.001
2.3存活组与死亡组临床资料比较 存活组PCT、乳酸、UCP2、IL-6、CRP水平及APACHEⅡ、SAPSⅡ评分均明显低于死亡组(P<0.05)。
表3 存活组与死亡组临床资料比较
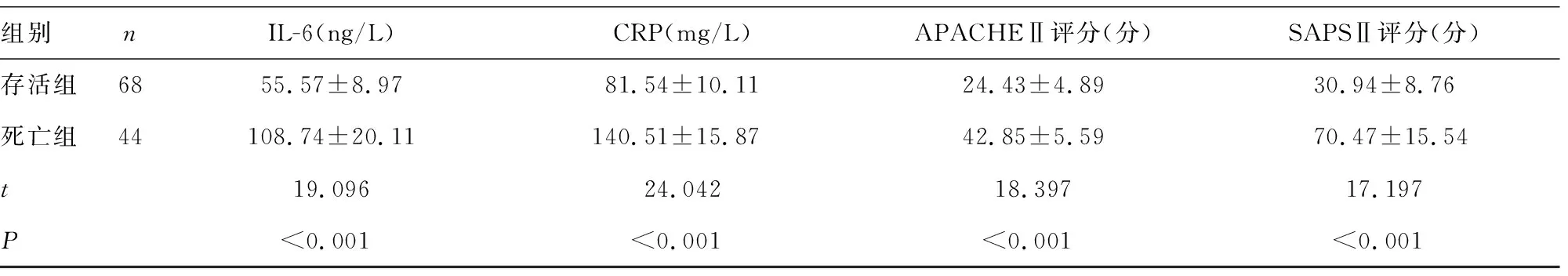
组别nIL-6(ng/L)CRP(mg/L)APACHEⅡ评分(分)SAPSⅡ评分(分)存活组6855.57±8.9781.54±10.1124.43±4.8930.94±8.76死亡组44108.74±20.11140.51±15.8742.85±5.5970.47±15.54t19.09624.04218.39717.197P<0.001<0.001<0.001<0.001
2.4IL-6、CRP、UCP2、PCT、乳酸对脓毒症的诊断价值 ROC曲线分析结果显示,当IL-6、CRP、UCP2、PCT、乳酸诊断脓毒症的cut off值分别为60.12 ng/L、95.00 mg/L、139.34 pg/L、5.50 ng/L、6.00 mmol/L时,ROC曲线下面积(AUC)分别为0.737、0.792、0.758、0.778、0.775,灵敏度分别为82.1%、83.9%、83.9%、84.5%、85.2%,特异度分别为70.5%、73.8%、70.5%、71.2%、72.6%。见表4。
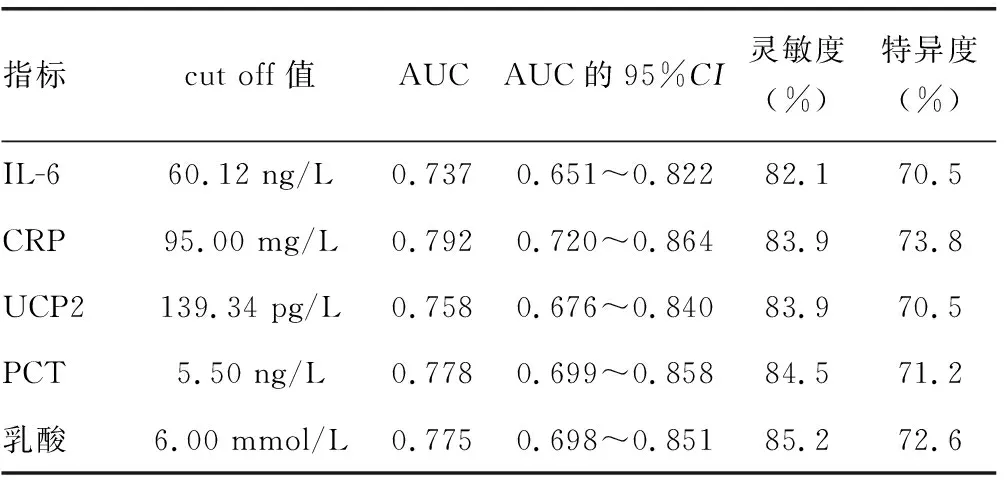
表4 IL-6、CRP、UCP2、PCT、乳酸对脓毒症的诊断价值
2.5IL-6、CRP、UCP2、PCT、乳酸、APACHEⅡ和SAPSⅡ评分对脓毒症休克的诊断价值 ROC曲线分析结果显示,当IL-6、CRP、UCP2、PCT、乳酸、APACHEⅡ和SAPSⅡ评分诊断脓毒症休克的cut off值分别为80.71 ng/L、107.41 mg/L、255.34 pg/mL、11.12 ng/L、7.78 mmol/L、32.12分、57.12分时,AUC分别为0.667、0.685、0.646、0.692、0.585、0.654、0.616,灵敏度分别为75.7%、82.4%、77.5%、78.6%、81.2%、79.5%、80.5%,特异度分别为61.9%、65.4%、72.5%、80.1%、78.2%、81.6%、87.5%。见表5。
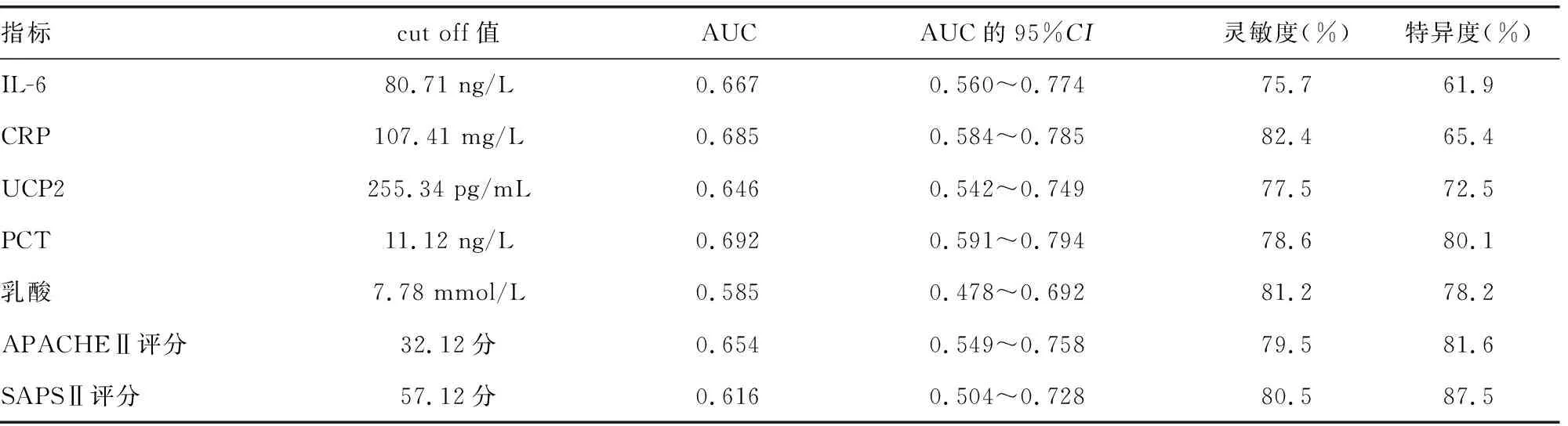
表5 IL-6、CRP、UCP2、PCT、乳酸、APACHEⅡ和SAPSⅡ评分对脓毒症休克的诊断价值
2.6IL-6、CRP、UCP2、PCT、乳酸、APACHEⅡ和SAPSⅡ评分对脓毒症患者死亡风险的预测价值 ROC曲线分析结果显示,当IL-6、CRP、UCP2、PCT、乳酸、APACHEⅡ和SAPSⅡ评分预测脓毒症患者死亡风险的cut off值分别为113.25 ng/L、136.47 mg/L、354.20 pg/mL、22.85 ng/L、13.88 mmol/L、40.52分、71.15分时,AUC分别为0.774、0.699、0.618、0.630、0.694、0.621、0.767,灵敏度分别为77.8%、62.9%、70.2%、66.2%、78.5%、64.5%、80.2%,特异度分别为70.5%、78.2%、74.5%、75.6%、70.2%、68.8%、78.6%。见表6。
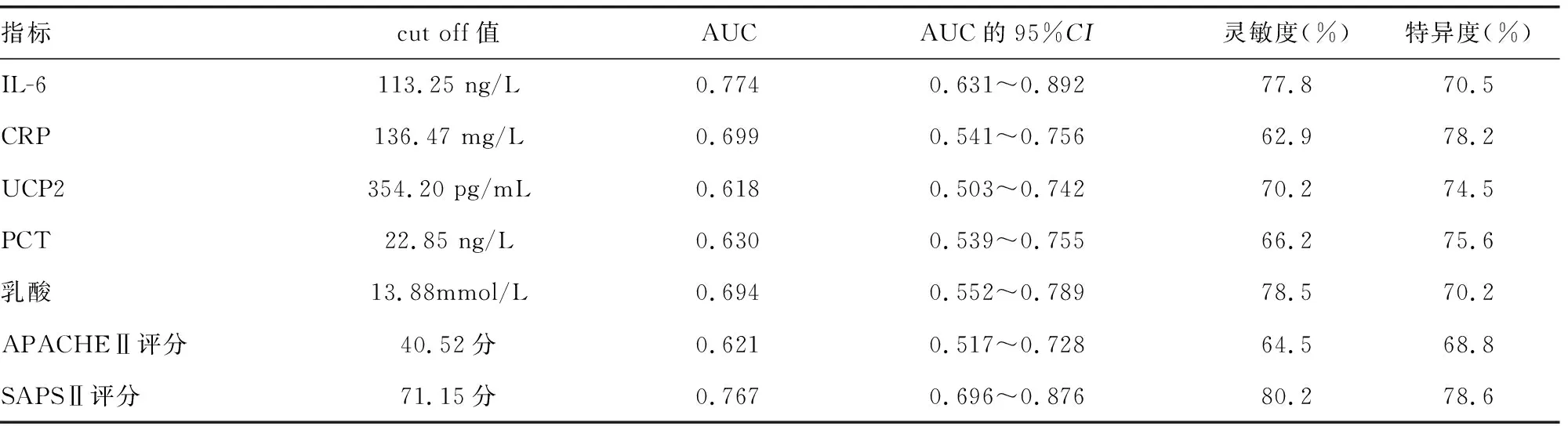
表6 IL-6、CRP、UCP2、PCT、乳酸、APACHEⅡ和SAPSⅡ评分对脓毒症患者死亡风险的预测价值
3 讨 论
脓毒症是感染引起的宿主反应失调导致的致命性器官功能障碍,全世界脓毒症患者超过1 900万例,其中600万例患者病死,病死率高达1/4,存活患者中约有300万例认知功能障碍,尽早的诊断脓毒症对治疗及预后有很大帮助。
脓毒症的典型症状为体温>38 ℃或体温< 36℃。同时伴有心率>90次/分,呼吸气促,呼吸频率>20次/分或者过度通气,动脉血二氧化碳分压<32 mm Hg,有精神状态的改变。脓毒症患者早期诊断较难,其中CRP、PCT、乳酸、UCP2是诊断脓毒症的重要指标。PCT是一种非固醇类抗炎物质,由降钙素、降钙蛋白、N端残基片段组成,在体外具有不易分解的特性[17]。PCT在健康人体血液中的水平极低,在发生严重感染时,甲状腺会大量产生PCT,巨噬细胞、肝脏单核细胞也会分泌PCT。因此PCT被作为临床诊断感染的重要指标。本研究发现,脓毒症组PCT、CRP水平明显高于健康组(P<0.05),且存活组的PCT水平低于死亡组(P<0.05),PCT预测脓毒症患者死亡的AUC为0.630,可以客观反映PCT水平与脓毒症患者的病情走向和预后有一定关系。然而单独的PCT、CRP在诊断脓毒症中的价值并不高,临床需要更多生物学指标用于脓毒症患者的早期诊断。
乳酸为葡萄糖无氧代谢的最终产物。在脓毒症患者病情严重时会造成机体全身或局部组织器官灌注不良,机体供氧量严重不足,不能够满足机体组织代谢需要,因无氧代谢导致动脉血乳酸升高。同时,由于组织器官灌注不良,肝功能损害,肝脏对乳酸的代谢能力严重下降,进一步导致动脉血乳酸代谢物堆积,如此恶性循环,患者病情会逐渐加重[18]。本研究结果表明,脓毒症组、脓毒症休克组、死亡组乳酸水平均分别高于健康组、脓毒症非休克组、存活组(P<0.05),动脉血乳酸预测脓毒症患者死亡的AUC为0.694,也能反映脓毒症患者死亡与动脉血乳酸水平有一定关系。
脓毒症心肌损伤中,其对线粒体功能和氧化应激损伤最为引人关注。UCP2作为存在于线粒体内膜的质子转运体,在调节线粒体能量和氧自由基的生成方面起重要的作用[19]。UCP2通过内外膜之间的电化学梯度,影响三磷酸腺苷的生成,减少细胞内氧气自由基水平。据报道,UCP2参与细胞内炎症,是通过UCP2限制细胞内活性氧气起作用的[20]。在本研究中,脓毒症组UCP2水平高于健康组,脓毒症休克组高于脓毒症非休克组,死亡组高于存活组,差异均有统计学意义(P<0.05),说明UCP2水平与脓毒症患者病情严重程度有一定关系。
综上所述,脓毒症休克患者血清PCT、UCP2及动脉血乳酸水平明显高于脓毒症非休克患者;脓毒症患者血清PCT、UCP2及动脉血乳酸水平越高,病情越重,预后也越差。
