阶梯式肺复张对老年胸腔镜肺叶切除术单肺通气患者心肺功能的保护作用观察
2022-11-15王海东许亚梅牛荣陈俊瑶李栋
王海东,许亚梅,牛荣,陈俊瑶,李栋
甘肃省肿瘤医院麻醉科,兰州730050
为了给手术操作提供更好的术野,避免手术侧肺的分泌物或渗出物流入健侧通气肺,胸科手术中常采用单肺通气(OVL)来隔离双侧肺。然而,OVL易引发肺内分流、通气及血流比例失调等病理性肺损伤,诱发炎症因子激活而介导肺缺血再灌注损伤,从而导致术中及术后低氧血症、肺炎、肺不张等肺部并发症的出现;同时,肺损伤造成的远隔心肌损伤因低氧血症持续加重,进一步使心肌细胞氧供需失衡,导致围手术期心肌缺血、心律失常乃至心肌梗死等心脏不良事件发生。尤其对于常合并心肺疾病的老年患者,OLV术后不良事件发生率较高,预后较差。肺复张手法作为保护性通气策略,被应用于心脏瓣膜术后、胸腔镜手术中及术毕关胸前,以纠正顽固性低氧血症,改善肺顺应性,减缓肺不张的发生,而OLV前预防性使用肺复张手法是否具有心肺保护作用鲜见报道[1]。控制性肺膨胀肺复张及阶梯式肺复张是临床上常用的肺复张手法。持续性肺膨胀肺复张通过在通气模式下持续高压复张肺泡,对循环影响较大;阶梯式肺复张通过阶梯式增加呼气终末正压(PEEP)复张肺泡,对血流动力学影响较小[2-3]。本研究通过观察OLV前预防性肺复张对行OVL胸腔镜肺叶切除术老年患者心肺功能的保护作用,探讨对老年OLV胸科手术患者更有利的手术策略。
1 资料与方法
1.1 临床资料经甘肃省肿瘤医院医学伦理委员会批准(A202105130007),选择2021年5月—2022年1月本院收治的择期全麻下行胸腔镜下肺叶切除术的老年患者。纳入标准:①心功能Ⅰ~Ⅱ级,术前检查无严重心律失常,心电图无明显心肌缺血表现;②肺功能最大自主通气量(MVV)≥50%,可耐受手术;③术式选择胸腔镜下单肺叶切除术;④肝、肾、凝血功能未见明显异常;⑤近期无肺部感染和全身感染;⑥近期未接受激素类、抗生素等治疗;⑦近期未接受放疗、化疗;⑧美国麻醉医师协会(ASA)分级Ⅱ~Ⅲ级;⑨签署知情同意书。排除标准:①基础疾病控制不理想;②存在严重心肺疾病(急性左心衰竭、急性呼吸窘迫综合征等);③存在肺复张禁忌证(肺大疱、气胸等)。共收集到符合标准的择期全麻下行胸腔镜下肺叶切除术老年患者60例,按照随机数字表法分为对照组(C组)、控制性肺膨胀肺复张组(SI组)及阶梯式肺复张组(SW组)各20例。C组男9例、女11例,年龄67(60~79)岁,BMI(24.12±5.31)kg/m2,合并慢性阻塞性肺疾病5例、高血压5例、糖尿病3例;SI组男10例、女10例,年龄69(63~78)岁,BMI(24.51±5.02)kg/m2,合并慢性阻塞性肺疾病6例、高血压8例、糖尿病4例;SW组男11例、女9例,年龄70(65~80)岁,BMI(23.78±4.81)kg/m2,合并慢性阻塞性肺疾病7例、高血压7例、糖尿病2例。三组一般资料具有可比性。
1.2 手术及肺复张方法在排除人为及药物因素干扰的情况下,三组患者入室后常规监测心率(HR)、无创血压(BP)、心电图(ECG)、脉搏血氧饱和度(SpO2)和麻醉深度(BIS)。局部麻醉下行中心静脉穿刺置管术并行中心静脉压(CVP)监测、行桡动脉穿刺置管术并连续测压。麻醉诱导:静脉注射盐酸戊乙奎醚0.01 mg/kg、咪达唑仑0.05~0.06 mg/kg、舒芬太尼0.3~0.5 μg/kg,靶控输注丙泊酚(靶浓度4.0 μg/mL)、顺式阿曲库铵0.2 mg/kg。采用纤维支气管镜检查并定位双腔气管插管,后行机械通气。双肺通气时,吸入氧浓度60%,呼吸机参数设置潮气量(VT)8~10 mL/kg,呼吸频率10~12次/分,I∶E为1∶2。OLV时,呼吸机参数设置为VT6~8 mL/kg,呼吸频率12~14次/分,PEEP 3~5 cmH2O,调节VT及呼吸频率确保呼末二氧化碳分压(PETCO2)值为35~45 mmHg。于麻醉诱导后OLV前,SI组行控制性肺膨胀肺复张:麻醉机手控模式下,吸气峰压(PIP)30 cmH2O,维持30~40 s;继而用PC-VG模式,维持3~5 cmH2O PEEP;SW组行阶梯式肺复张:在原有PIP基础上,将PEEP每30秒增加5 cmH2O,直至增加至15 cmH2O,同时控制PIP≤30 cmH2O,后将PEEP每30 s降低5 cmH2O直至原有PIP水平,继而用PC-VG模式,维持3~5 cmH2O PEEP;C组不实施肺复张。当术中HR或BP波动幅度超过20%基础值时,及时使用血管活性药物对症处理,确保老年患者循环血流量稳定,重要器官灌注良好。双肺通气及单肺通气时分别静脉滴注复方乳酸钠6~8 mL/(kg·h)及注羟乙基淀粉4~6 mL/(kg·h)。于PACU拔管后常规行PCIA镇痛,维持VAS<3分。
1.3 指标观察方法①手术情况:记录手术时间、单肺通气时间、术中补液量和失血量。②血流动力学参数:分别于麻醉诱导后肺复张前(T0)、PIP 30 cmH2O时(T1)、肺复张后15 min(T2)、肺复张后30 min(T3)、肺复张后2 h(T4),记录各时点血流动力学参数[HR、CVP及平均动脉压(MAP)]。③氧合参数:于各时点抽取桡动脉血行血气分析,记录动脉血氧分压(PaO2),计算氧合指数(OI),OI=PaO2/吸入氧浓度百分比(FiO2)。④呼吸功能指标:通过麻醉机监测并记录各时点VT及肺动态顺应性(Cdyn)。⑤血清心肌损伤标志因子高敏肌钙蛋白(hs-cTnT)、白细胞介素8(IL-8)水平:采集各组非输液侧上肢静脉血5 mL,室温自然凝固后3 000 r/min离心10 min,分离血清,-20℃保存。采用电化学发光分析仪测定血清hs-cTnT水平,ELISA法测定血清IL-8水平。⑥术后心脏不良事件与肺部并发症发生情况:记录各组心脏不良事件(心悸、胸闷、胸痛等)及肺部并发症(肺炎、肺不张、低氧血症等)发生情况。
1.4 统计学方法采用SPSS22.0统计软件。计量资料采用Shapiro-Wilk进行正态性检验,呈正态分布的以±s表示,组间比较行t检验,组内不同时点比较采用重复测量的方差分析;计数资料以n(%)表示,组间比较行χ2检验或Fisher精确检验。P<0.05为差异有统计学意义。
2 结果
2.1 各组手术情况比较各组手术情况比较均无统计学差异(P均>0.05)。见表1。
表1 各组手术情况比较(±s)
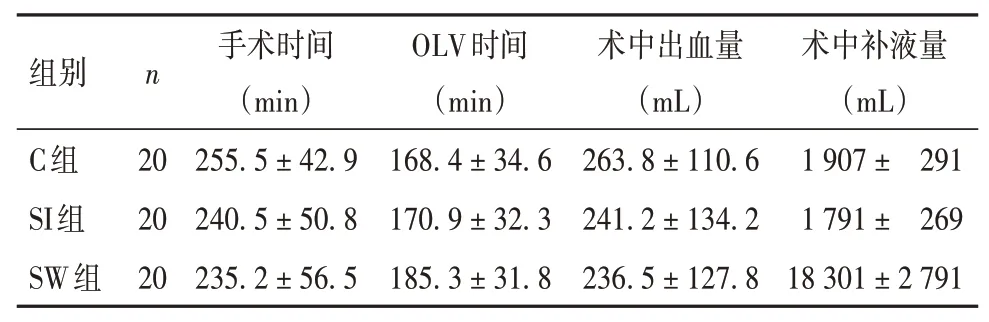
表1 各组手术情况比较(±s)
?
2.2 各组不同时间点血流动力学参数比较见表2。
表2 各组不同时间点MAP、CVP、HR比较(±s)
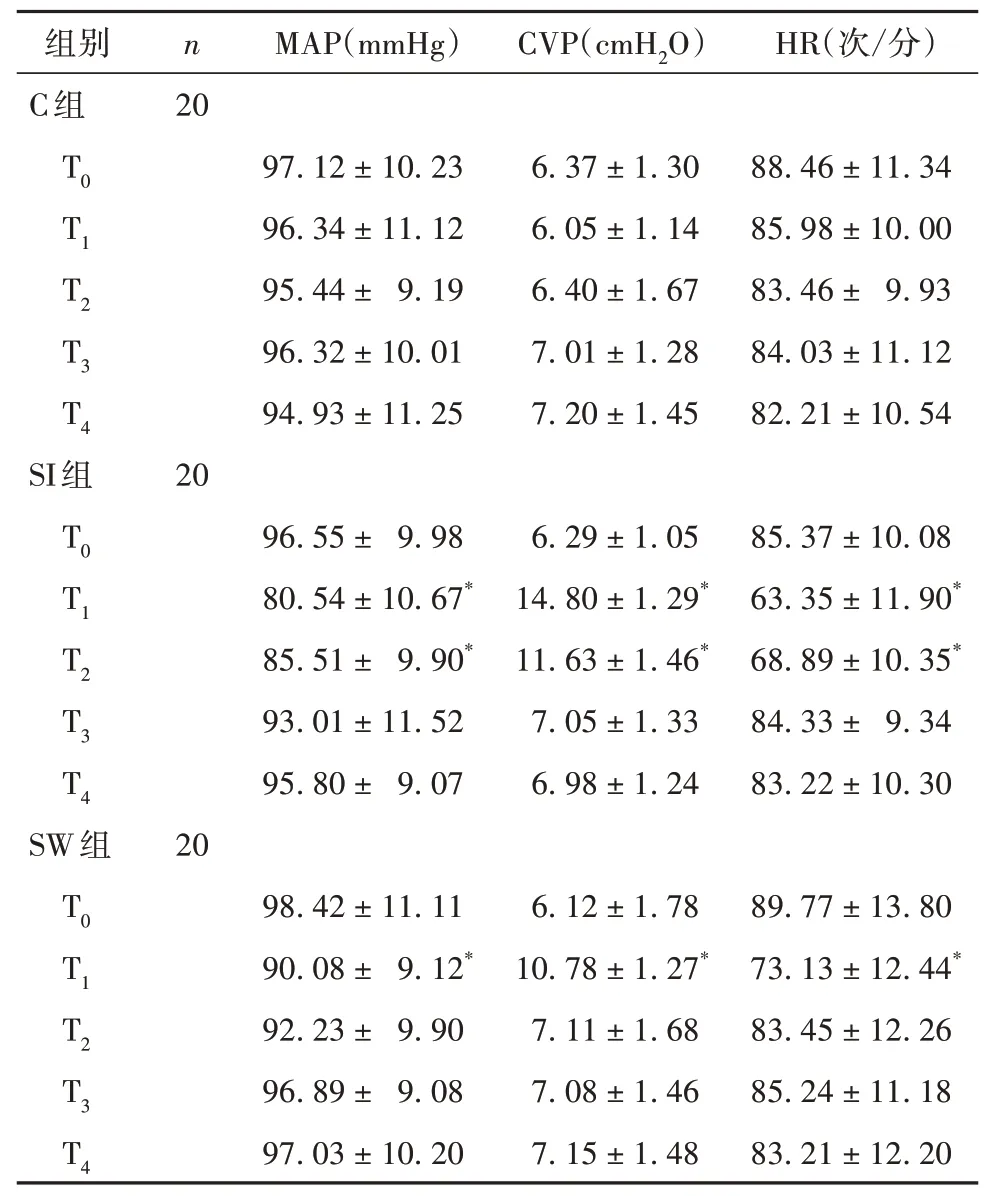
表2 各组不同时间点MAP、CVP、HR比较(±s)
注:与同组T0时间点比较,*P<0.05。
?
2.3 各组不同时间点氧合参数及呼吸功能指标比较见表3。
表3 各组不同时间点氧合参数及呼吸功能指标比较(±s)
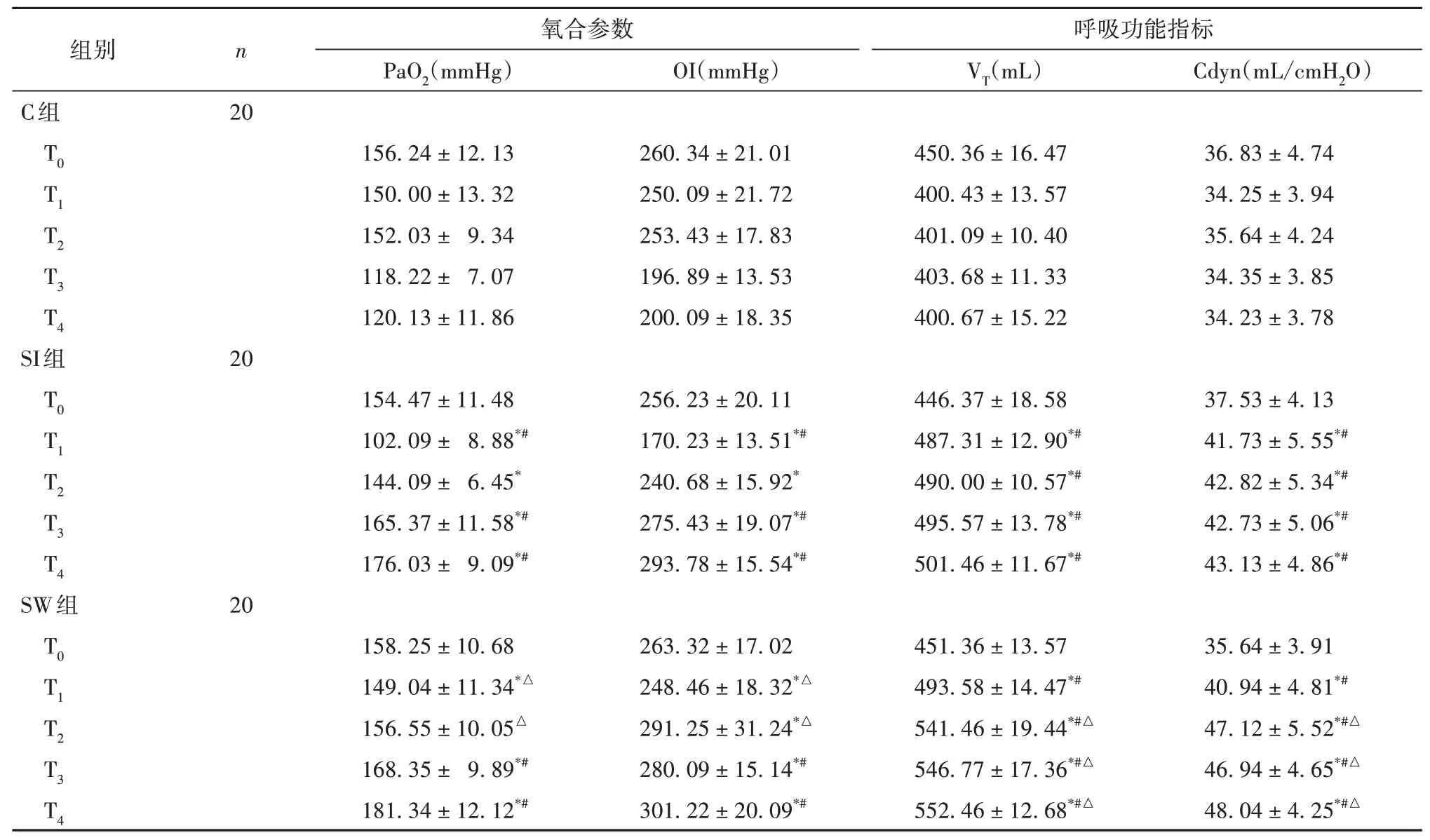
表3 各组不同时间点氧合参数及呼吸功能指标比较(±s)
注:与同组T0时间点比较,*P<0.05;与C组同时间点比较,#P<0.05;与SI组同时间点比较,△P<0.05。
?
2.4 各组不同时间点血清hs-cTnT及IL-8水平比较见表4。
表4 各组不同时间点hs-cTnT及IL-8水平比较(±s)

表4 各组不同时间点hs-cTnT及IL-8水平比较(±s)
注:与同组T0时间点比较,*P<0.05;与C组同时间点比较,#P<0.05;与SI组同时间点比较,△P<0.05。
?
2.5 各组心脏不良事件及肺部并发症发生情况比较见表5。

表5 各组心脏不良事件及肺部并发症发生情况比较[例(%)]
3 讨论
肺复张手法是通过高于常规气道压力并维持一定时间的通气,达到提升气道峰压及呼气末压,完全打开肺泡的一种通气策略[4]。持续性肺膨胀肺复张因术中循环血流动力学不稳定,容易造成气压伤、容量伤以及增加颅内压[5-6]。而阶梯式肺复张通过阶梯式增加PEEP,使肺内压力、胸腔内压精准、匀速而缓和地变化,对血流动力学影响较小,但因其操作相对复杂,相关研究较少。本研究对OLV术中老年患者预防性使用持续性肺膨胀肺复张及阶梯式肺复张发现,阶梯式肺复张可显著下调心肌缺血再灌注损伤相关因子IL-8及hs-cTnT的表达,在稳定循环血流动力及心肌保护方面优于持续性肺膨胀肺复张,可降低老年患者OLV术后心肺并发症的发生,对行OLV胸腔镜下肺叶切除术的老年患者心肺保护有一定的积极作用。
本研究结果表明,阶梯式肺复张及控制性膨胀肺复张均能够使老年患者OLV术中萎陷肺复张,引起肺扩张而造成心血管抑制性反应,引起循环血流动力学改变,这种改变可能与肺部丰富的迷走神经牵张有关。而与持续性膨胀肺复张手法比较,阶梯式肺复张手法仅在T1时间点出现MAP、HR下降,CVP升高的血流动力学参数改变。这提示应用阶梯式肺复张手法血流动力学恢复更快,对循环血流动力学的影响更小,其原因可能与持续性膨胀肺复张单位时间内肺复张的瞬间压力过大、高水平压力持续时间过长、对HR的反射性抑制过强、反射性血管扩张作用更明显有关。而阶梯式肺复张血流动力学的相对稳定可能与阶梯式肺复张手法减慢了肺复张的进程,从而引起萎陷肺泡缓慢而均匀地复张,肺内压力变化缓和、机体能够有足够时间来缓冲并进行心血管压力及化学感受器自身调节有关。
本研究结果显示,阶梯式肺复张手法及控制性肺膨胀肺复张手法均可改善肺部氧合功能,这与周艳红等[7]研究结果一致。阶梯式肺复张手法能够使得氧合功能较早升高,此变化与心血管血流动力学变化一致,提示其能够通过较快恢复循环血流动力学,减轻肺迷走反射兴奋及胸内压增高导致的心输出量骤变,从而减弱心血管抑制对肺氧合及肺顺应性改善效果的影响。与此同时,与持续性膨胀肺复张比较,阶梯式肺复张VT及Cdyn升高、术后肺炎发生率降低,这可能与阶梯式增加的肺复张压力上升速度循序渐进,在减轻肺剪切伤的同时可减少肺泡内皮和上皮直接损伤所导致的炎症反应,并通过降低非通气侧缺血再灌注肺泡数目,间接减轻肺部氧化应激反应、再灌注损伤引起的炎症因子表达有关。
已有研究表明,血清中的IL-8与缺血性心脏病的发生发展密切相关[8]。IL-8在介导并加剧缺血再灌注损伤的同时,能够促使肺组织聚集肥大细胞,增强组胺表达活性,激活嗜酸性粒细胞,诱导气道高反应性、气道及小气道痉挛及阻塞,从而降低OLV术中老年患者的肺功能[9]。而hs-cTnT也参与了心肌缺血性损伤的病理过程,是心肌损伤的标志物[10]。我们的研究发现,SW组T3、T4时间点血清IL-8水平及T2~T4时间点血清hs-cTnT水平较C组及SI组降低,术后心脏不良事件发生率减少,提示阶梯式肺复张可能通过激活内源性保护机制,降低老年患者OLV术中肺缺血再灌注损伤及其诱发的远隔心肌损伤因子水平,发挥心肌保护作用。另外,阶梯式肺复张避免了控制性肺膨胀肺复张手法造成的肺内压骤然升高,而高肺内压可造成肺间质毛细血管膜损伤,进而导致细菌、细胞因子移位入体循环造成心肌缺血再灌注损伤。
综上所述,对的老年患者而言,预防性实施肺复张手法能够改善血流动力学、氧合功能及呼吸功能,降低血清hs-cTnT、IL-8水平,减少心脏不良事件及肺部并发症的发生,且阶梯式肺复张手法对心肺功能的保护作用优于持续性肺膨胀肺复张手法。在老年胸科手术单肺通气患者中采用阶梯式肺复张手法,有利于保护患者的心肺功能,降低术后心肺并发症的发生。
