肺转移性分化型甲状腺癌术后131I 治疗疗效及其影响因素的分析
2022-11-08李娇韩娜李凤岐承慧杨雪林岩松叙馥
李娇 韩娜 李凤岐 卢 承慧 杨雪 林岩松 王 叙馥
1 青岛大学附属医院核医学科,青岛 266003;2 青岛大学附属医院肿瘤化疗科,青岛 266003;3 中国医学科学院北京协和医院核医学科,北京 100730
DTC 预后良好,患者的10 年生存率>90%[1]。4%~25%的DTC 患者发生肺、骨、脑等远处转移后生活质量下降,病死率升高[2-4]。肺是DTC 最常见的远处转移部位,行手术、131I 治疗和TSH 抑制治疗可显著改善其预后[5-6]。但仍有部分肺转移性DTC 患者在诊疗过程中出现摄碘功能障碍,导致其无法从131I 治疗中获益而进展为碘难治性分化型甲状腺癌(radioiodine refractory differentiated thyroid cancer,RAIR-DTC),这是DTC 临床诊疗的重点和难点。本研究对肺转移性DTC 患者的临床资料进行回顾性分析,旨在进一步全面探讨影响肺转移性DTC 术后131I 治疗疗效的独立风险因子,以期为制定精准化的诊疗计划提供循证依据。
1 资料与方法
1.1 一般资料
回顾性分析1993 年1 月至2021 年3 月就诊于青岛大学附属医院的108 例肺转移性DTC 患者的临床资料,其中男性42 例、女性66 例,中位年龄54.3(17~77)岁,中位随访时间4.19(1.13~23.45)年。纳入标准:(1)DTC 患者;(2)行甲状腺全切或次全切除术;(3)确诊DTC 肺转移;(4)于本院至少行2 次131I 治疗;(5)131I 治疗后定期随访,且相关血清学检查结果和影像学资料完整;(6)131I 治疗前后血清甲状腺球蛋白抗体(thyroglobulin antibody,TgAb)水平<115 IU/ml。排除标准:(1)131I 治疗前后血清TgAb 水平≥115 IU/ml 或未监测TgAb 水平;(2)未于本院行规律随访,相关随访资料不完整;(3)合并肺外远处转移;(4)合并肺原发恶性肿瘤、继发于其他恶性肿瘤的肺转移、肺结缔组织病、间质性肺炎等影响肺转移诊断和评估的疾病。肺转移诊断标准(符合下列任意1 条即可):(1)经穿刺或手术组织病理学检查证实;(2)131I 治疗性全身显像(post-treatment whole-body scan,Rx-WBS)示肺部摄碘+胸部CT 示明确转移性结节+血清甲状腺球蛋白(thyroglobulin,Tg)水平异常升高;(3)Rx-WBS 示肺部摄碘+胸部CT 示无明确转移性结节+血清Tg水平异常升高;(4)Rx-WBS 示肺部不摄碘+胸部CT示明确转移性结节+血清Tg 水平异常升高。本研究获得青岛大学附属医院伦理委员会的批准(批准号:QYFY WZLL 27262),且所有患者均签署了知情同意书。
1.2 131I 治疗及随访
所有肺转移性DTC 患者的131I 治疗准备和剂量实施均参照相关指南[1,7]进行。患者131I 治疗前停服左旋甲状腺素并低碘饮食至少3~4 周,常规评估其131I 治疗前血清刺激性甲状腺球蛋白(stimulated thyroglobulin,sTg)、TgAb、TSH 水平,进行血常规检查、肝肾功能检查、颈部超声、胸部CT、甲状腺静态显像等检查,如怀疑合并骨、脑等肺外远处转移时加做131I 诊断性全身显像(diagnostic wholebody scan,Dx-WBS)、18F-FDG PET/CT、全身骨显像及其他部位CT 和MRI 等检查。所有患者均采用经验性治疗,单次治疗剂量为5 550~7 400 MBq(70 岁以上患者3 700~5 550 MBq),治疗次数为2~12 次,累积治疗剂量为3 700~51 800 MBq。根据患者病情每1~6 个月复查血清TSH、Tg、TgAb 水平及胸部CT、颈部超声等,动态评估肺转移灶的进展情况。若肺转移灶持续摄碘且摄碘逐渐减少,影像学检查结果提示肺转移灶体积缩小、数量减少或稳定,血清Tg 和TgAb 水平持续下降,则考虑治疗有效,重复进行131I 治疗,直至肺转移灶消失或对治疗无反应,重复治疗间隔时间为6~12 个月;若影像学检查结果提示肺转移灶体积持续增大、数量增多,血清Tg、TgAb 水平持续升高,则无论肺转移灶是否摄碘,均考虑为患者无法从131I 治疗中获益而进展为RAIR-DTC,终止131I 治疗。
1.3 131I 治疗疗效评估标准及分组
结合胸部CT、131I 全身显像等影像学检查结果及131I 治疗前血清sTg 水平变化评估131I 治疗疗效,其中影像学评估标准参照实体肿瘤疗效评价标准(response evaluation criteria in solid tumors,RECIST)1.1[5,8-9]。治愈:影像学检查提示肺转移灶消失且血清sTg 水平<1 ng/ml 或者抑制性Tg 水平<0.2 ng/ml;好转:影像学检查提示肺转移灶短径的总和缩小>30%、数量减少或显影变淡,血清sTg 水平下降>25%;进展:影像学检查提示肺转移灶短径的总和增大>20%、数量增多或显影增浓,血清sTg 水平升高>25%;稳定:影像学检查提示肺转移灶的变化介于好转和进展之间,血清sTg 水平变化<25%,且无新增病灶。其中治愈、好转及稳定均属于疾病控制。根据131I 治疗疗效评估结果将肺转移性DTC患者分为疾病控制组和疾病进展组。
1.4 血清学检测
使用电化学发光免疫分析仪(瑞士Roche 公司,型号E170)测定患者的血清Tg、TgAb 水平,两者的检测范围分别为0.04~500.00 ng/ml、10.00~4 000.00 IU/ml(正常参考值分别为1.40~78.00 ng/ml、0~115.00 IU/ml)。血清Tg 水平<0.04 ng/ml 为阴性,血清TgAb 水平<115.00 IU/ml 为阴性。使用化学发光免疫分析仪(德国Bayer 公司,型号ADVIA CentaurXP)测定患者的血清TSH 水平,其检测范围为0.005~100.000 μIU/ml(正常参考值为0.510~4.300 μIU/ml)。将患者首次131I 治疗前的血清sTg、TSH 水平分别记作sTg1、TSH1,其比值记作sTg1/TSH1;第2 次131I 治疗前的血清sTg、TSH 水平分别记作sTg2、TSH2,其比值记作sTg2/TSH2;第2次131I 治疗较首次131I 治疗sTg/TSH 的变化率记作ΔsTg/TSH,根据公式ΔsTg/TSH=(sTg2/TSH2-sTg1/TSH1)/(sTg1/TSH1)×100%进行计算。
1.5 影像学检查
患者口服治疗剂量的131I 后第4 天行Rx-WBS,口服诊断剂量的131I 后48 h 行Dx-WBS。应用德国西门子公司的Symbia T16 SPECT/CT 显像仪进行局部融合SPECT/CT 显像,应用美国GE 公司的Optima 670 CT 仪进行胸部CT 成像。由至少2 名具有5 年以上工作经验、中级职称以上的核医学科、放射科医师共同对131I SPECT/CT 和胸部CT图像进行分析,根据SPECT/CT 示肺内摄碘病灶和(或)胸部CT 示肺结节,结合患者的血清Tg 水平测定结果以及组织病理学检查结果综合诊断DTC肺转移。
1.6 统计学分析
应用SPSS 19.0 软件对数据进行统计学分析。计数资料以例数(百分比)表示。非正态分布的计量资料以M(Q1,Q3)表示,采用χ2检验、Kruskal-Wallis 秩和检验对2 组患者的临床病理学特征进行单因素分析;采用Logistic 回归对上述单因素分析中差异有统计学意义的指标进行多因素分析。通过ROC 曲线及最佳临界值评估ΔsTg/TSH 对疾病进展的预测价值。P<0.05 为差异有统计学意义。
2 结果
2.1 肺转移性DTC 患者131I 治疗疗效影响因素的单因素分析
108 例DTC 患者中,6 例经穿刺或手术组织病理学检查证实发生肺转移,102 例根据血清Tg 水平和影像学检查结果确诊为肺转移。术后经131I 治疗疾病控制的患者86 例(79.6%),即为疾病控制组;疾病进展的患者22 例(20.4%),即为疾病进展组。单因素分析结果显示,2 组患者在年龄、病理学类型、DTC 原发灶的长径、首次131I 治疗前的血清sTg水平、ΔsTg/TSH、肺转移灶的长径、肺转移灶是否摄碘、肺转移确诊时间之间的差异均有统计学意义(均P<0.05);其余临床病理学特征之间的差异均无统计学意义(均P>0.05),具体数据见表1。由于病历资料缺失,108 例患者中有7 例患者无法判断是否存在腺外侵犯,疾病控制组83 例患者中有45例(54.2%)伴有腺外侵犯,疾病进展组18 例患者中有14 例(77.8%)伴有腺外侵犯,2 组比较,差异无统计学意义(χ2=3.380,P=0.066)。此外,108 例患者中有8 例患者淋巴结转移情况不详(7 例患者病历资料缺失、1 例患者术中未清扫淋巴结),疾病控制组83 例患者中N0、N1a、N1b 分期分别有14 例(16.9%)、6 例(7.2%)、63 例(75.9%) ,疾病进展组17 例患者中N0、N1a、N1b 分期分别有3例(17.6%)、2 例(11.8%)、12 例(70.6%) ,2 组比较,差异无统计学意义(χ2=0.421,P=0.810)。
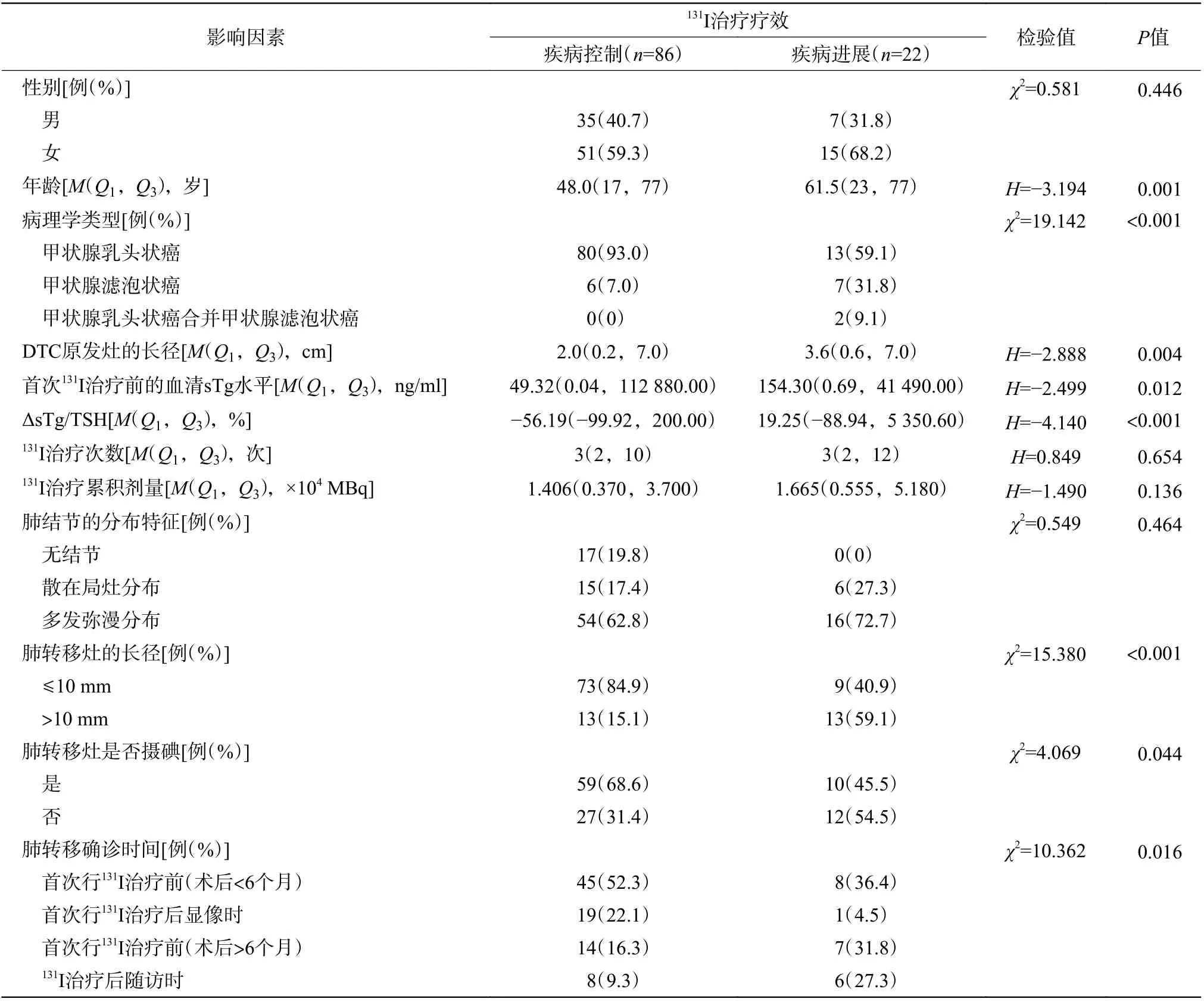
表1 108 例肺转移性DTC 患者术后131I 治疗疗效影响因素的单因素分析Table1 Univariate analysis of influencing factors of therapeutic efficacy of postoperative131I treatment in 108 patients with pulmonary metastatic differentiated thyroid cancer
2.2 肺转移性DTC 患者131I 治疗疗效影响因素的多因素分析
多因素Logistic 回归分析结果显示,2 组患者在病理学类型、ΔsTg/TSH、肺转移灶的长径间的差异均有统计学意义(均P<0.05),其是预测疾病进展的独立风险因子;2 组间其他因素的比较,差异均无统计学意义(均P>0.05),具体数据见表2。
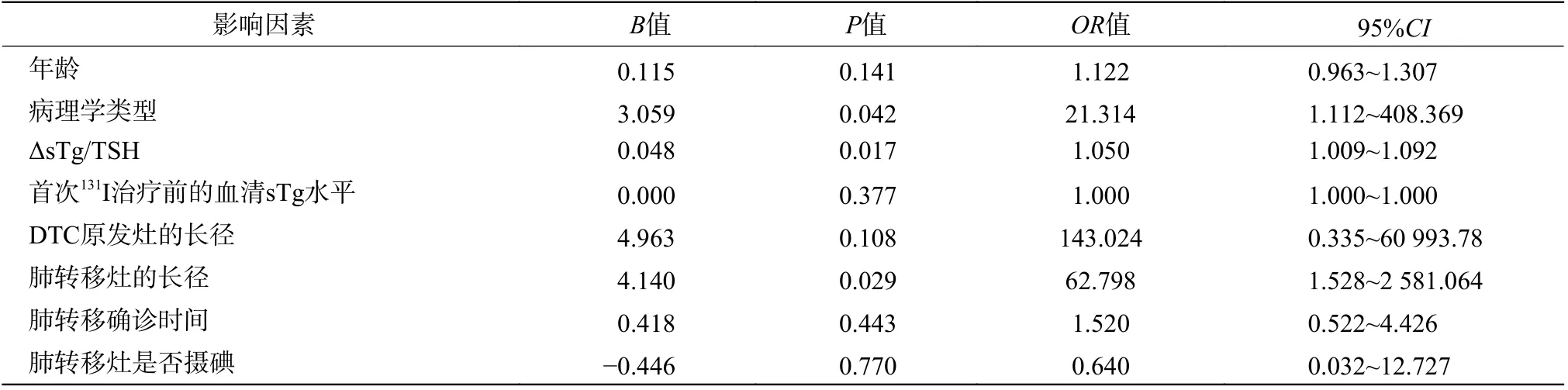
表2 108 例肺转移性DTC 患者术后131I 治疗疗效影响因素的多因素分析Table2 Multivariate analysis of influencing factors of therapeutic efficacy of postoperative131I treatment in 108 patients with pulmonary metastatic differentiated thyroid cancer
2.3 ΔsTg/TSH 对疾病进展的预测价值
ΔsTg/TSH 预测疾病进展的ROC 曲线如图1所示,AUC=0.809(95%CI:0.701~0.917,P<0.001),最佳临界值为-0.785%,ΔsTg/TSH 预测疾病进展的灵敏度、特异度、阳性预测值、阴性预测值分别为73.68%、77.03%、45.16%、91.94%。

图1 ΔsTg/TSH 预测肺转移性分化型甲状腺癌患者疾病进展的受试者工作特征曲线 sTg 为刺激性甲状腺球蛋白;TSH为促甲状腺激素;ΔsTg/TSH 为第2 次131I 治疗前较首次131I 治疗前sTg 与TSH 水平比值的变化率Figure1 Receiver operator characteristic curve of ΔsTg/TSH predicting progressive disease in patients with pulmonary metastatic differentiated thyroid cancer
3 讨论
DTC 常见的远处转移部位为肺、骨、脑等,其中肺转移的发生率最高,约50%的肺转移患者在确诊后10 年内病死[10-13],因此及时确诊肺转移并对其进行有效治疗是临床诊疗中的重点和难点。肺转移性DTC 患者首选131I 治疗联合TSH 抑制治疗,总有效率达72.5%~95.2%[1,7,13]。本研究结果显示,DTC 患者术后行131I 治疗,79.6%的患者达到疾病控制,这与既往的报道结果基本一致[1,5-6,8]。对于无法从131I 治疗中获益的RAIR-DTC 患者,应终止131I 治疗,给予其密切随访及定期评估,根据患者的病情制定个体化治疗方案。
DTC 肺转移的发生发展和治疗疗效受到多种因素的综合影响,其中血清Tg 水平作为DTC 的重要肿瘤标志物,具有灵敏度高和简便易测等优势,故其在DTC 远处转移发生发展的预测及131I 治疗疗效的评估方面具有显著优势[14-18]。随着研究的深入,单时点的静态Tg 水平已不能满足病情变化监测的需求,进一步监测Tg 水平的倍增时间、变化速度等动态数据可精准预测病情的恶化拐点,从而为患者制定更为个体化的治疗策略[18-19]。慕转转等[18]的研究结果表明,患者第2 次131I 治疗前与首次131I 治疗前血清sTg 水平的比值以及第2 次131I 治疗前后血清抑制性Tg 水平的比值是预测RAIR-DTC 的独立风险因子。在此基础上,我们考虑到TSH 刺激状态下血清Tg 水平预测预后的灵敏度更高,能更好地反映肺转移性DTC 患者的肿瘤负荷状态[14,20],且为了减小TSH 本身对血清sTg 真实水平的影响,故使用ΔsTg/TSH 更精准地预测疾病变化,结果显示,ΔsTg/TSH 是预测肺转移性DTC 预后的独立风险因子,其预测疾病进展的阴性预测值高达91.94%,这提示当ΔsTg/TSH 呈下降趋势,且下降率超过0.785%时,患者的病情更易得到有效控制而不出现进展。通过2 次131I 治疗前的ΔsTg/TSH可及早识别病情恶化趋势,从而指导临床提前进行更密切全面的随访和评估。
此外,多项临床病理学特征的单因素、多因素分析结果显示,病理学类型和肺转移灶的长径也是预测疾病进展的独立风险因子。本研究中疾病进展组患者甲状腺滤泡状癌的发病率远高于疾病控制组,这提示原发灶为甲状腺滤泡状癌的肺转移性DTC 患者更易出现疾病进展。这一结果与2 种类型肿瘤细胞的生物学特性有关,甲状腺滤泡状癌的恶性程度较高、生长较快,更易发生血行转移,其较之甲状腺乳头状癌具有更强的侵袭性和远处转移风险,从而导致甲状腺滤泡状癌来源的肺转移预后较差[1,7,10]。关于肺转移灶的长径与预后的关系,本研究结果显示,确诊时肺转移灶长径>10 mm 的患者更易出现疾病进展,这与既往的报道结果一致[11-13];当肺转移灶的长径≤10 mm时,提示病灶处于转移早期阶段或者进展较慢。转移早期阶段的病灶基本保留了DTC 细胞摄碘的基本特性,尤其是CT 无法显示的隐匿性病灶摄碘能力强,131I 治疗疗效佳,可使其得到有效控制;随着病程的延长,肺转移灶在增殖的同时逐渐失分化而丧失摄碘能力,所以当病灶增长至一定程度时再行131I 治疗,患者获益显著下降,易出现疾病进展。这提示早期识别肺转移对病情的有效控制至关重要。
综上所述,肺转移性DTC 患者经手术、131I 治疗后整体预后较好。ΔsTg/TSH、病理学类型以及肺转移灶的长径是预测肺转移性DTC 患者疾病进展的独立风险因子。第2 次131I 治疗前较首次131I 治疗前ΔsTg/TSH 下降超过0.785%、肺转移灶的长径≤10 mm 的甲状腺乳头状癌肺转移患者大多可经规范治疗后有效控制病情。
利益冲突所有作者声明无利益冲突
作者贡献声明李娇负责研究的设计与实施、数据的收集与分析、论文的撰写与修订;韩娜负责研究的设计、数据的分析、论文的指导与审阅;李凤岐负责研究的指导、论文的审阅;卢承慧负责数据的分析、论文撰写的指导与修订;杨雪负责研究的指导、数据统计的技术支持、论文的审阅;林岩松、王叙馥负责研究的指导、论文的审阅与修订
