不同麻醉方法在支气管镜检查中的麻醉效果及对顺行性遗忘的影响*
2022-11-05程小芸吕昕孟婕张帆
程小芸,吕昕,孟婕,张帆
(1.中南大学湘雅医院 呼吸与危重症医学科,湖南 长沙 410008;2.中南大学湘雅医院 肾内科,湖南 长沙 410008;3.中南大学湘雅三医院 呼吸与危重症医学科,湖南 长沙 410006;4.中南大学湘雅医院 麻醉科,湖南 长沙 410008)
目前,主要有3种麻醉方法应用于支气管镜检查中,即:局部麻醉、镇静/镇痛麻醉和全身麻醉。支气管镜检查会刺激到气道黏膜,引起儿茶酚胺分泌,导致患者心动过速、血压升高和心肌缺血等,并且伴随不适、恐惧和紧张情绪,不仅影响检查的顺利程度和安全性,还给患者带来精神创伤,严重者可发生创伤后应激障碍[1]。仅用利多卡因的局部麻醉,往往效果不佳,国际指南推荐:如无禁忌证,支气管镜检查应常规给予患者镇静剂[2-3]。咪达唑仑常与阿片类药物合用,为清醒镇静支气管镜检查的首选药物[4],既能通过顺行性遗忘使患者忘却检查中的痛苦回忆,又能保持清醒的意识以配合检查。但在临床实践中发现,咪达唑仑带来的顺行性遗忘效果,个体差异较大,其影响因素仍然需要进一步探究[5]。丙泊酚通过抑制中枢神经系统,使患者出现意识丧失、痛觉消失等可逆性状态[6],但全身麻醉费用高,检查后留观时间长,还会抑制循环及呼吸,这一直是困扰麻醉医生的临床难题。临床关于咪达唑仑联合舒芬太尼、瑞芬太尼与丙泊酚组合的有效性和安全性的报道较少,在支气管镜检查中,清醒镇静和全身麻醉的优劣尚不明确。本研究旨在比较支气管镜检查中,使用咪达唑仑联合舒芬太尼清醒镇静、瑞芬太尼与丙泊酚全身麻醉的有效性及安全性,并探究清醒镇静中顺行性遗忘的影响因素。
1 资料与方法
1.1 一般资料
选取2020年1月-2020年3月中南大学湘雅医院收治的110例支气管镜检查患者作为研究对象,随机分为:咪达唑仑联合舒芬太尼组(咪唑组)(n=68)和丙泊酚联合瑞芬太尼组(丙泊酚组)(n=42)。110例患者中,男82例,女28例;年龄14~78岁,平均(55.61±13.63)岁。两组患者年龄、性别、身高和体重等一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。
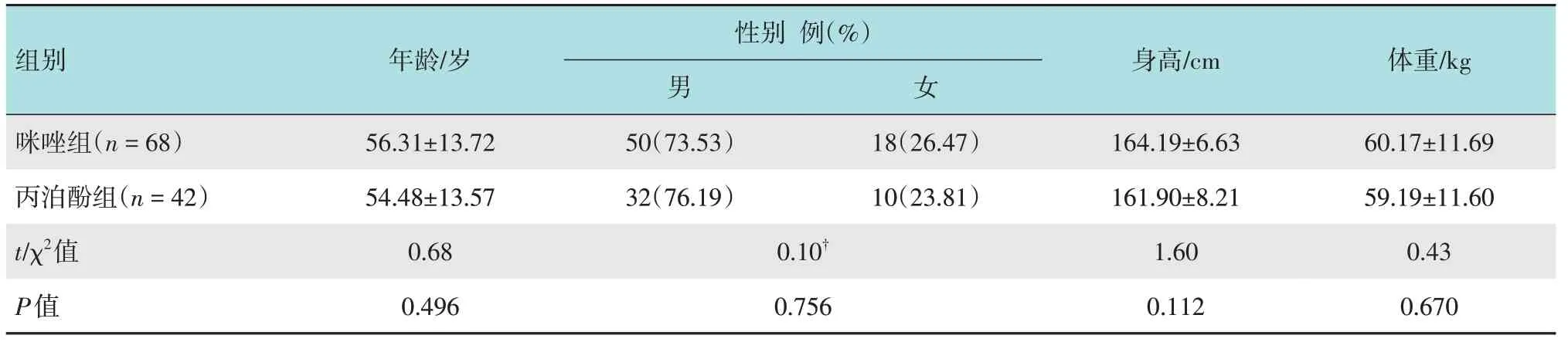
表1 两组患者一般资料比较Table 1 Comparison of general data between the two groups
按照“成人诊断性可弯曲支气管镜检查术应用指南(2019年版)”[7]中的适应证及禁忌证纳入病例。本研究经湘雅医院医学伦理委员会审核通过(No:202109178),所有患者均签署知情同意书。
1.2 仪器与材料
支气管镜(奥林巴斯,型号:BF-1T260),盐酸利多卡因(中国大冢制药有限公司,国药准字H20065387),咪达唑仑(宜昌人福药业有限责任公司,国药准字H20067040),瑞芬太尼(宜昌人福药业有限责任公司,国药准字H20030199),丙泊酚(宜昌人福药业有限责任公司,国药准字H20210017),舒芬太尼(宜昌人福药业有限责任公司,国药准字H20054171)。
1.3 方法
所有患者在检查前用2% 利多卡因4 mL(80.0 mg)稀释到8 mL后持续雾化吸入20 min。咪唑组(n=68) 检查前5 min 静脉推注咪达唑仑(0.05 mg/kg)和舒芬太尼(2.0~3.0 μg)。支气管镜过声门后进入气管,进左右主支气管时各喷洒2 mL利多卡因,检查过程中酌情加推咪达唑仑(0.5~3.0 mg,使用总量不超过5.0 mg),予以面罩吸氧,氧流量4~6 L/min。丙泊酚组(n=42)检查前5 min静脉推注丙泊酚(1.0~1.5 mg/kg,总量80.0~200.0 mg)和瑞芬太尼(0.5~1.0 μg/kg,5 min后可追加,总量80.0~300.0 μg),经喉罩机械通气。所有患者在气管镜检查前签署支气管镜检查知情同意书。
1.4 观察指标
检查期间,监测并记录患者5个时点[麻醉诱导前(T1)、麻醉诱导后(T2)、内镜经过声门时(T3)、内镜检查中(T4)及术毕时(T5)]的各项生命体征指标,包括:心率(heart rate,HR)、呼吸频率(respiratory rate,RR)、经皮动脉血氧饱和度(percutaneous arterial oxygen saturation,SpO2)、收缩压(systolic blood pressure,SBP)及舒张压(diastolic blood pressure,DBP)。
记录两组患者生命体征、支气管镜检查中所有不良事件、憋喘次数、咳嗽评分(无咳嗽为1分,连声咳<2 次为2 分,连声咳3~5 次为3 分,连声咳>5次为4分)、插管抵抗评分(无抵抗为1分,轻度抵抗为2分,剧烈抵抗为3分)、顺行性遗忘程度评分(对已经做过支气管镜检查完全遗忘的为1分,对部分检查过程不能回忆的为2分,对检查过程完全知晓的为3分)以及Steward苏醒评分。在支气管镜检查结束后10 min 进行Steward 苏醒评分,评分标准:①清醒程度:完全清醒为2 分,对刺激有反应为1 分,对刺激无反应为0分;呼吸道通畅程度:可按医师吩咐咳嗽为2 分,不用通气支持可以维持呼吸道通畅为1 分,呼吸道需要予以支持为0分;②肢体活动度:肢体能做有意识的活动为2 分,肢体无意识活动为1 分,肢体无活动为0分。Steward苏醒评分≥4分方能离开恢复室。
1.5 统计学方法
选用SPSS 26.0 统计软件处理数据。符合正态分布的计量资料以均数±标准差(±s)表示,两组间符合正态分布的年龄、身高、体重和检查费用等计量资料使用独立样本t检验进行比较。组间重复测量资料比较使用两因素重复测量方差分析,相同时间点组间比较及组内不同时间点比较使用成对比较。计数资料以例(%)表示,行χ2检验或Fisher 确切概率法。等级资料比较采用秩和检验。检验水准为α=0.05,P<0.05 为差异有统计学意义。分析咪唑组发生顺行性遗忘的影响因素,单因素Logistic 回归分析将P<0.1 的变量,纳入多因素有序Logistic 回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者麻醉前后支气管镜检查的生命体征变化
两组患者在整个支气管镜检查过程中呼吸平稳,效果满意,均顺利完成检查。使用两因素重复测量方差分析比较两组患者各时点生命体征情况,结果显示:不同时点HR、SBP、DBP 和SpO2比较,差异均有统计学意义(F=6.91、F=52.22、F=44.16 和F=9.14,P=0.000),丙泊酚组HR在T4时达到最低,之后可有小幅回升,两组SpO2在T2时最高,不同时间点RR 比较,差异无统计学意义(F=1.34,P=0.259);咪唑组与丙泊酚组HR、RR、SBP、DBP和SpO2比较,差异均有统计学意义(F=40.73、F=58.11、F=58.66、F=48.89和F=30.19,P=0.000),两组患者T2~T5时点同一时点的各生命体征进行成对比较,咪唑组HR、RR、SBP和DBP均明显高于丙泊酚组(P=0.000),咪唑组SpO2明显低于丙泊酚组(P=0.000);咪唑组与丙泊酚组HR、RR、SBP、DBP 和SpO2随时间变化趋势有差别(F=9.25,P=0.000;F=3.42,P=0.011;F=23.65,P=0.000;F=24.04,P=0.000;F=7.08,P=0.000)。见表2。随着时间延长,咪唑组各项生命体征变化平缓,而丙泊酚组HR、RR、SBP和DBP下降幅度较大。见图1。
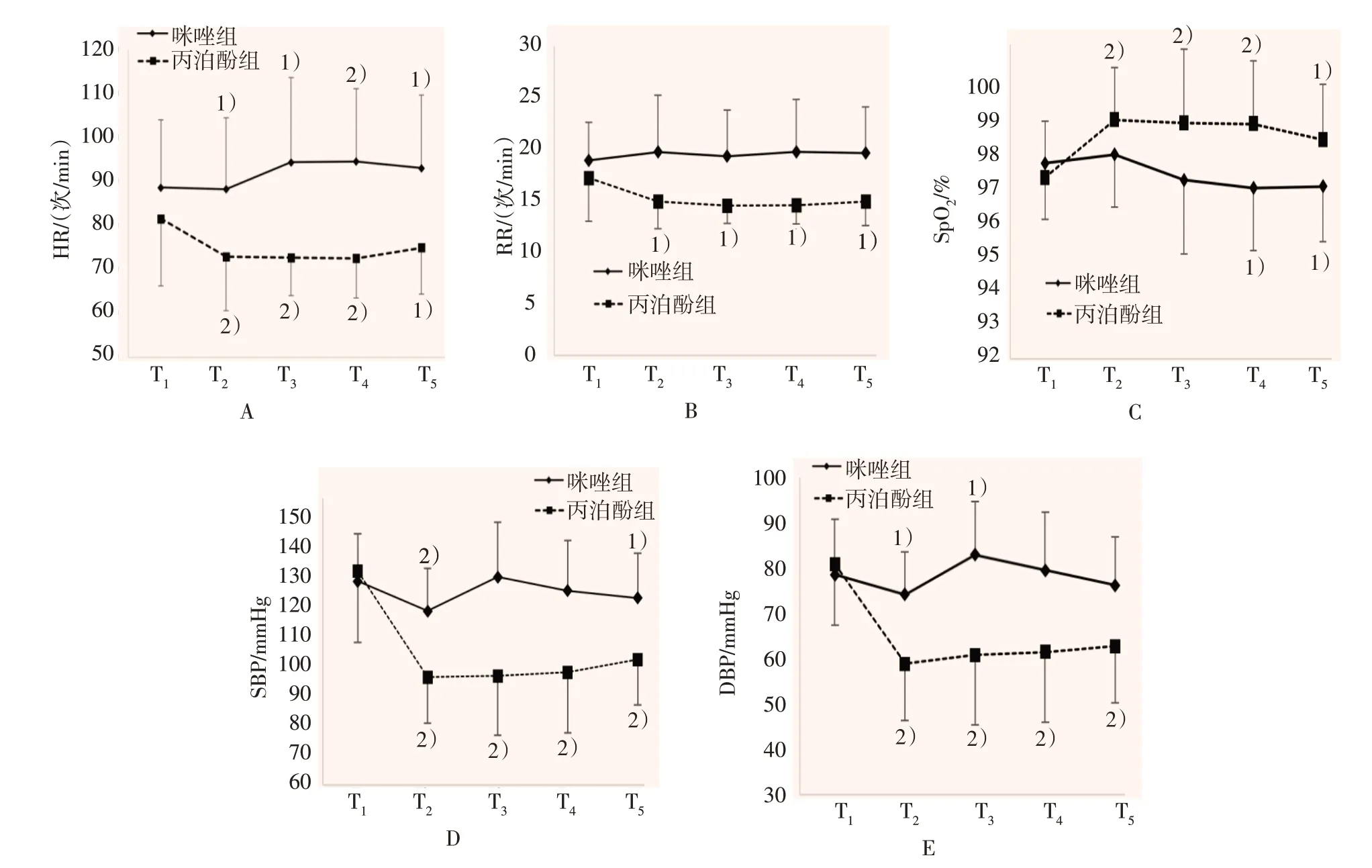
图1 两组患者不同时点生命体征变化情况Fig.1 Changes of vital signs in the two groups at different time points
表2 咪唑组与丙泊酚组各时点生命体征比较 (±s)Table 2 Comparison of vital signs changes between the two groups at different time points (±s)
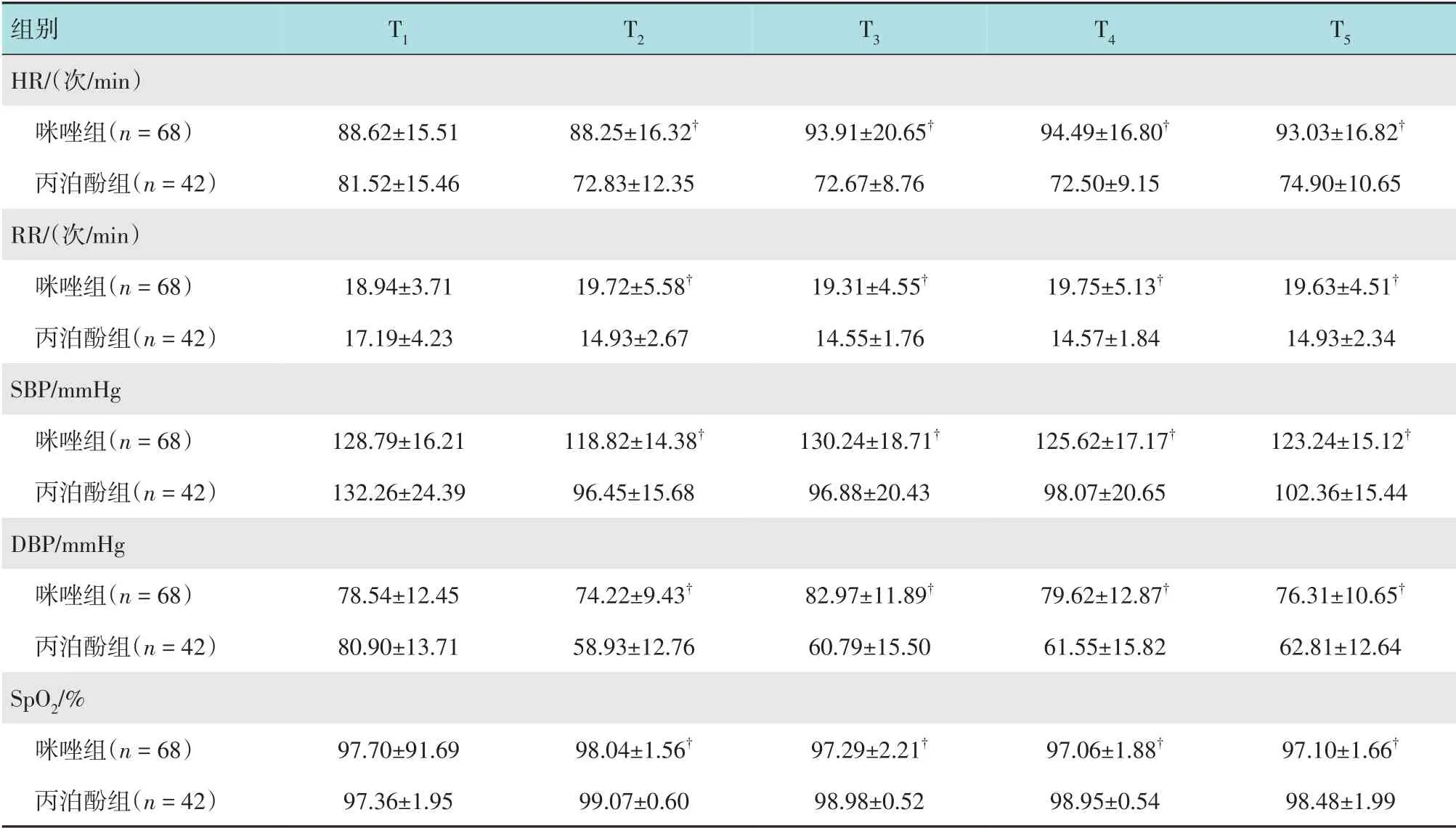
表2 咪唑组与丙泊酚组各时点生命体征比较 (±s)Table 2 Comparison of vital signs changes between the two groups at different time points (±s)
注:†与丙泊酚组相同时点比较,差异有统计学意义(P<0.01)
组别HR/(次/min)咪唑组(n=68)丙泊酚组(n=42)RR/(次/min)咪唑组(n=68)丙泊酚组(n=42)SBP/mmHg咪唑组(n=68)丙泊酚组(n=42)DBP/mmHg咪唑组(n=68)丙泊酚组(n=42)SpO2/%咪唑组(n=68)丙泊酚组(n=42)T1 T2 T3 T4 T5 88.62±15.51 81.52±15.46 88.25±16.32†72.83±12.35 93.91±20.65†72.67±8.76 94.49±16.80†72.50±9.15 93.03±16.82†74.90±10.65 18.94±3.71 17.19±4.23 19.72±5.58†14.93±2.67 19.31±4.55†14.55±1.76 19.75±5.13†14.57±1.84 19.63±4.51†14.93±2.34 128.79±16.21 132.26±24.39 118.82±14.38†96.45±15.68 130.24±18.71†96.88±20.43 125.62±17.17†98.07±20.65 123.24±15.12†102.36±15.44 78.54±12.45 80.90±13.71 74.22±9.43†58.93±12.76 82.97±11.89†60.79±15.50 79.62±12.87†61.55±15.82 76.31±10.65†62.81±12.64 97.10±1.66†98.48±1.99 97.70±91.69 97.36±1.95 98.04±1.56†99.07±0.60 97.29±2.21†98.98±0.52 97.06±1.88†98.95±0.54
2.2 两组患者术中相关情况比较
咪唑组咳嗽评分<2 分18 例(26.47%),喘憋19例(27.94%),插管抵抗评分>1分5例(7.35%),发生不良反应3 例(4.41%)[SpO2下降至低于94.0%2 例(2.94%),出血1 例(1.47%)],Steward 苏醒评分≥4 分66 例(97.06%),检查平均费用(234.40±112.73) 元。丙泊酚组咳嗽评分<2 分34 例(80.95%),喘憋2 例(4.76%),插管抵抗评分>1 分6 例(14.29%),发生不良反应1 例(2.38%)(喉痉挛),Steward 苏醒评分≥4 分26 例(61.91%),检查平均费用(1 784.00±188.91)元。相较于丙泊酚组,咪唑组Steward 苏醒评分更优(Z=4.65,P=0.000),但咳嗽评分(Z=-5.84,P=0.000)和喘憋发生率(χ2=9.03,P=0.003)均明显高于丙泊酚组。两组患者插管抵抗评分比较,差异无统计学意义(Z=-1.17,P=0.241)。两组患者不良反应发生率比较,差异无统计学意义(P=1.000)。两组患者检查费用比较,差异有统计学意义(t=25.91,P=0.000)。见表3和4。
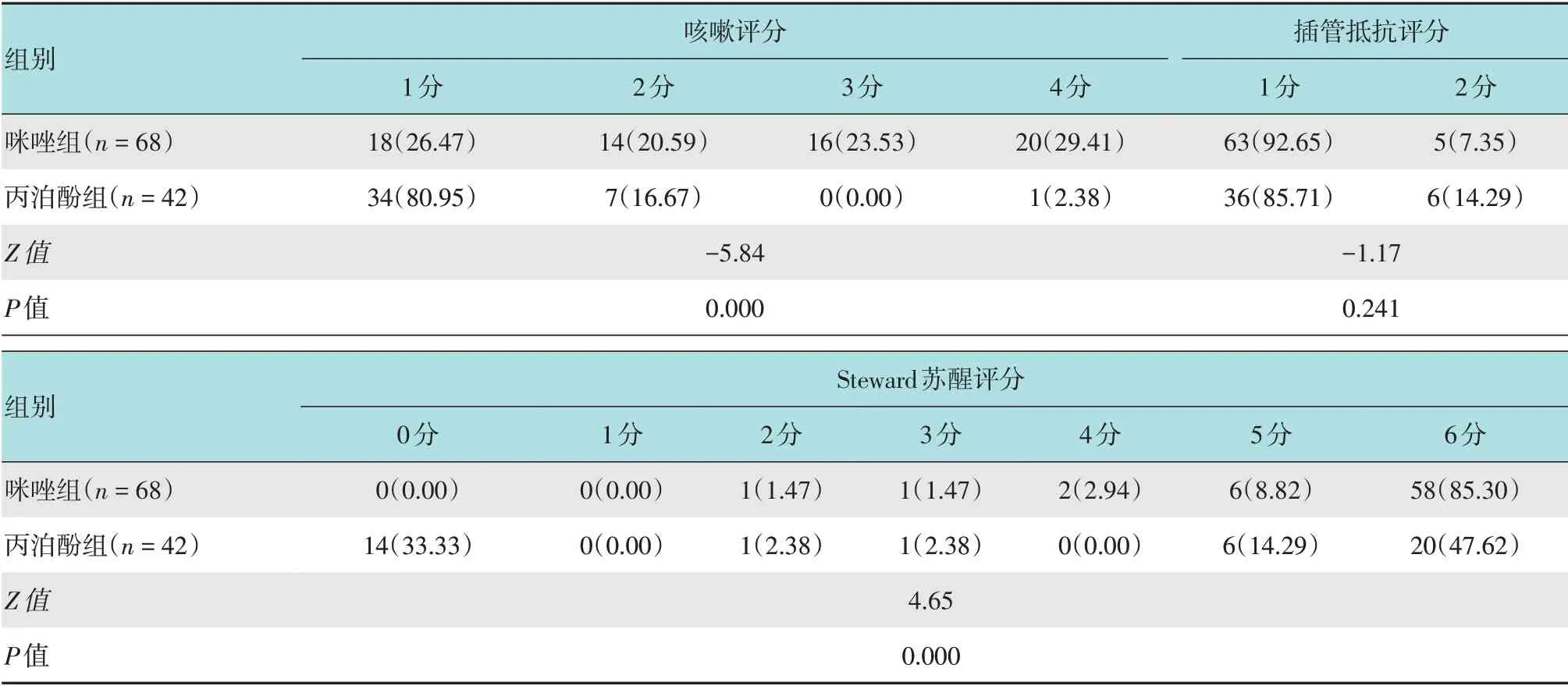
表3 两组患者咳嗽评分、插管抵抗评分和Steward苏醒评分比较 例(%)Table 3 Comparison of the cough score,intubation resistance score and Steward recovery score between the two groups n(%)
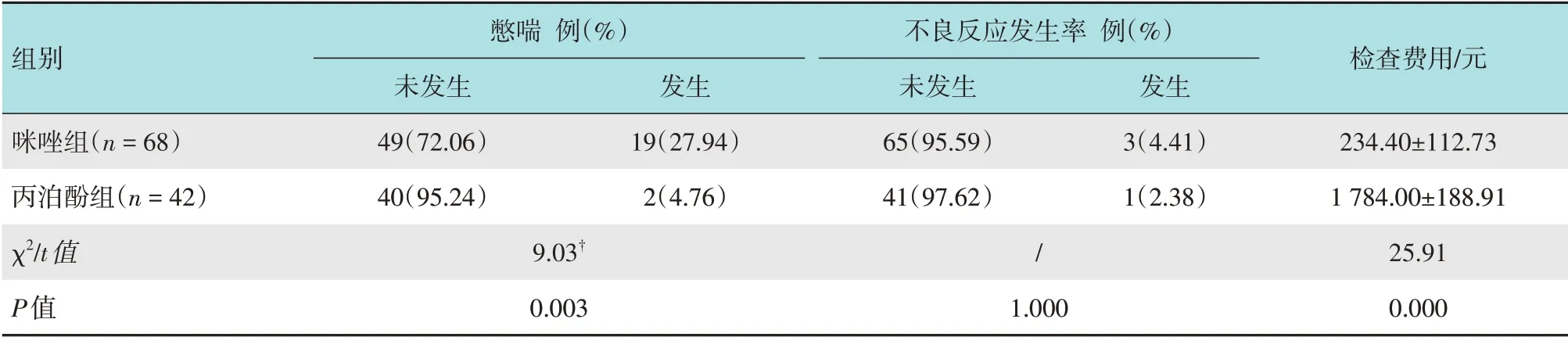
表4 两组患者憋喘、不良反应发生率和检查费用比较Table 4 Comparison of the incidence of dyspnea,incidence of adverse events and examination cost between the two groups
2.3 两组患者顺行性遗忘程度评分比较
咪唑组不产生遗忘、不完全遗忘和完全遗忘的比率分别为38.24%、30.88%和30.88%,丙泊酚组分别为0.00%、7.14%和92.86%。咪唑组顺行性遗忘评分的平均秩次为69.09,丙泊酚组顺行性遗忘评分的平均秩次为33.50。Mann-WhitneyU检验结果显示,丙泊酚组顺行性遗忘作用明显优于咪唑组,两组患者比较,差异有统计学意义(U=504.00,P=0.000)。见表5。

表5 两组患者顺行性遗忘评分比较 例(%)Table 5 Comparison of anterograde amnesia score between the two groups n(%)
2.4 咪达唑仑联合舒芬太尼诱导的支气管镜检查发生顺行性遗忘的影响因素分析
2.4.1 单因素Logistic 回归分析将患者年龄、体重指数(body mass index,BMI)、体表面积、咪达唑仑用量、HR、RR、SBP、DBP、SpO2和舒芬太尼用量以中位数为截断值转化为二分类变量;咳嗽评分、插管抵抗评分转化为虚拟变量;有无憋喘、性别为二分类变量。单因素Logistic 回归分析结果显示,HR ≤88.6次/min(=2.366,95%CI:0.966~5.795)、咪达唑仑≤2.0 mg(=0.266,95%CI:0.079~0.902)两个变量的P值小于0.1。见图2。
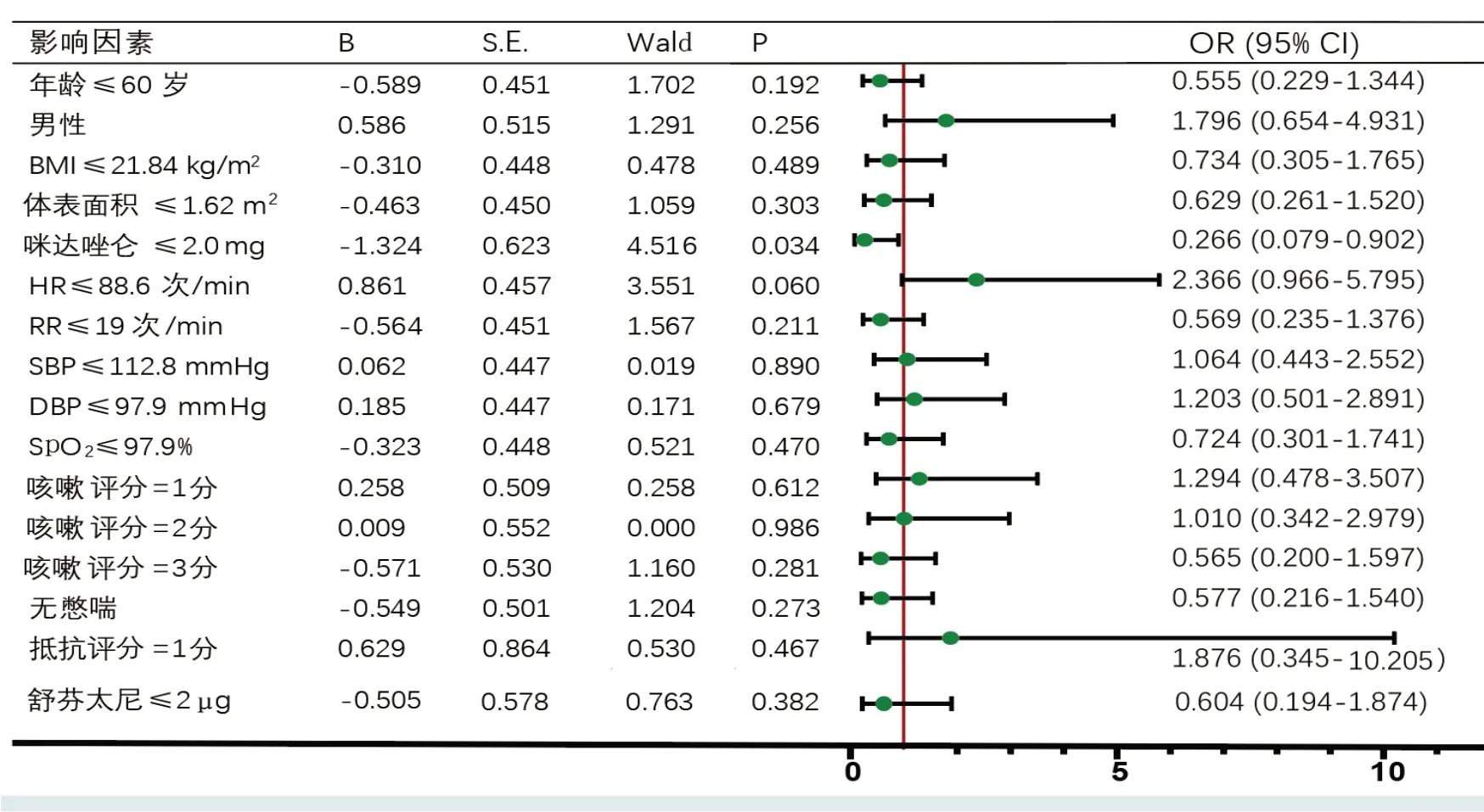
图2 咪唑组发生顺行性遗忘的单因素Logistic回归分析Fig.2 Univariate Logistic regression analysis of anterograde amnesia in midazolam group
2.4.2 多因素Logistic 回归分析将单因素Logistic回归分析中P<0.1的两个变量纳入多因素有序Logistic回归分析,并根据临床实际情况,认为年龄可能影响顺行性遗忘效果,将P值稍大的因素“年龄≤60 岁(=0.555,95%CI:0.229~1.344)”也纳入多因素有序Logistic 回归分析。为使值都大于1,将年龄和咪达唑仑用量重新赋值,转化为年龄>60 岁、咪达唑仑>2.0 mg和HR ≤88.6次/min,并将其作为自变量,顺行性遗忘程度为因变量,进行多因素有序Logistic 回归分析。结果显示,年龄>60 岁、咪达唑仑>2.0 mg 和HR ≤88.6 次/min 是顺行性遗忘效果好的独立影响因素。见表6。
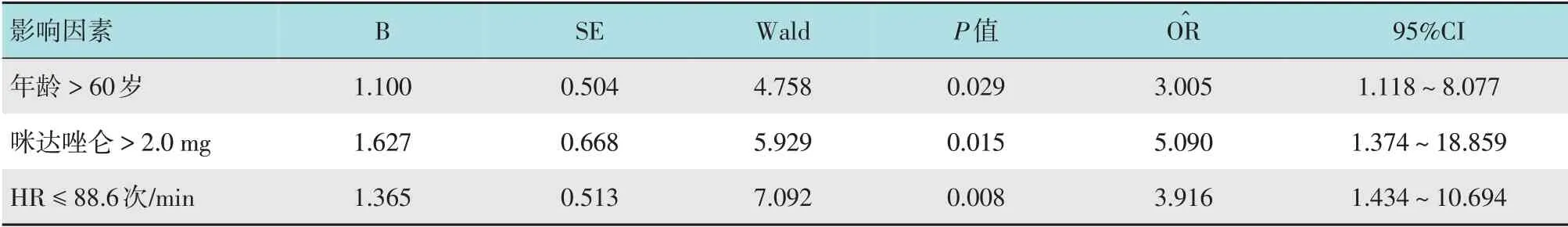
表6 咪唑组发生顺行性遗忘的多因素有序Logistic回归分析Table 6 Multivariate ordered Logistic regression of anterograde amnesia in midazolam group
2.5 顺行性遗忘相关情况
咪达唑仑联合舒芬太尼诱导的支气管镜检查术后,年龄>60 岁的患者顺行性遗忘效果好的发生率是年龄≤60 岁患者的3.005 倍(=3.005,95%CI:1.118~8.077),咪达唑仑>2.0 mg 的患者顺行性遗忘效果好的发生率是咪达唑仑≤2.0 mg 患者的5.090 倍(=5.090,95%CI:1.374~18.859),HR ≤88.6 次/min 的患者顺行性遗忘效果好的发生率是HR>88.6 次/min 患者的3.916 倍(=3.916,95%CI:1.434~10.694)。年龄>60 岁患者发生顺行性遗忘(顺行性遗忘程度评分为1 和2 分)的值是年龄≤60 岁患者的3.005 倍(95%CI:1.118~8.077,χ2=4.76,P=0.029),咪达唑仑>2.0 mg 发生顺行性遗忘的值是咪达唑仑≤2.0 mg的5.090倍(95%CI: 1.374~18.859,χ2=5.93,P=0.015),HR ≤88.6 次/min 发生顺行性遗忘的值是HR>88.6 次/min 的3.916 倍(95%CI:1.434~10.694,χ2=7.09,P=0.008)。
3 讨论
3.1 咪达唑仑联合舒芬太尼和丙泊酚联合瑞芬太尼在支气管镜检查中的应用
本研究显示,咪达唑仑联合舒芬太尼、丙泊酚联合瑞芬太尼均能使支气管镜检查顺利完成。相较于丙泊酚组,咪唑组Steward 苏醒评分和血流动力学稳定性更优,但咳嗽评分和喘憋发生率高于丙泊酚组,两组患者插管抵抗评分差异无统计学意义(P=0.241)。丙泊酚组顺行性遗忘作用明显优于咪唑组,咪唑组中年龄>60 岁、咪达唑仑>2.0 mg、检查中平均HR ≤88.6 次/min 的患者顺行性遗忘效果更好。临床中可以根据患者不同需求选择相应的麻醉方法及剂量。
3.2 麻醉方式对顺行性遗忘的影响
支气管镜检查作为有创操作,容易刺激交感神经兴奋,诱发高龄或合并有心脑血管疾病的患者出现心脑血管意外,甚至危及生命。如何维持支气管镜检查中患者的血流动力学稳定至关重要。本研究显示,小剂量咪达唑仑(0.05 mg/kg)即可达到理想的顺行性遗忘作用而不抑制呼吸、循环,并且普通医师即有资质进行,操作方便和安全[8-11]。有研究[12-13]表明,咪达唑仑常与舒芬太尼联合应用于支气管镜检查中,两者联合应用,减少了麻醉药物的用量,患者可随时被唤醒,而紧张和恐惧感被消除,吞咽反射功能基本健全,可保障呼吸道通畅,极大限度地提高了呼吸和心血管系统的稳定性,确保了检查安全。
患者术后存在检查期间不适甚至恐惧的记忆,让患者再次接受支气管镜检查的意愿不强[14]。对此,本研究探究了麻醉方式对顺行性遗忘的影响因素。国内外临床研究[2,15-16]一致认为,支气管镜检查中咪达唑仑使用总量不宜超过5.0 mg,本研究使用的剂量为(2.2±0.5)mg(1.5~4.0 mg),低于最大耐受剂量,并且此范围内咪达唑仑使用量>2.0 mg的患者更容易发生顺行性遗忘(P<0.05)。除了咪达唑仑用量,本研究还发现,年龄>60 岁和HR ≤88.6 次/min 是咪达唑仑联合舒芬太尼支气管镜检查患者发生顺行性遗忘的独立影响因素。这表明:在咪达唑仑的安全剂量范围内,镇静深度更深和高龄患者更容易发生顺行性遗忘[17]。提示:在追求理想的顺行性遗忘效果的同时,对于年龄超过60 岁的患者应酌情减少麻醉药剂量,避免造成逆行性遗忘和记忆缺失[18-19]。
丙泊酚组顺行性遗忘效果明显优于咪唑组(U=504.00,P=0.000)。瑞芬太尼常与丙泊酚联用[20-21],不但可以减少丙泊酚总量[22],还能提高患者的舒适度和耐受度[23-24]。本研究中,丙泊酚组咳嗽评分明显低于咪唑组(Z=-5.84,P=0.000),这可能与瑞芬太尼减少了阿片类物质介导的支气管痉挛有关[25-26]。但丙泊酚用于支气管镜检查时,易发生低氧血症和低血压,且呈剂量依赖性[27-28]。本研究中也观察到丙泊酚组HR 和血压下降较咪唑组明显,与文献[29]报道一致。为避免丙泊酚抑制患者呼吸及循环,笔者在丙泊酚组使用了经喉罩机械通气和升压药(如:麻黄碱),结果显示:相较于咪唑组,丙泊酚组麻醉后患者SpO2更高,而喘憋的发生率更低(χ2=9.03,P=0.003),且无患者发生严重低血压。说明:升压药物及呼吸支持技术能改善丙泊酚应用于支气管镜检查的条件,并且提高安全性,但弊端是手术费用较高。
随着支气管镜的广泛开展,其已在我国基层医院逐渐普及,门诊支气管镜检查需求大幅提升。寻求安全、有效且操作简单的支气管镜麻醉方法是临床医生面临的关键问题。咪达唑仑联合舒芬太尼和丙泊酚联合瑞芬太尼两种支气管镜检查麻醉都具有良好的安全性,可结合当地医疗卫生资源、患者经济状况及健康情况选择适宜的麻醉方式。
综上所述,咪达唑仑联合舒芬太尼用于支气管镜检查,对患者血流动力学安全性、Steward 苏醒评分更优,且费用较低。瑞芬太尼联合丙泊酚用于支气管镜检查常需使用经喉罩机械通气和升压药(如:麻黄碱)等,费用相对高,但顺行性遗忘效果、咳嗽评分和喘憋发生情况优于咪达唑仑联合舒芬太尼。。
