闭环肌松注射系统T1模式在小儿腹腔镜阑尾切除术中的应用
2022-11-05刘静静吴小乐刘苏
刘静静,吴小乐,刘苏
(1.徐州医科大学附属徐州市儿童医学院 麻醉科,江苏 徐州 221006;2.徐州医科大学 江苏省麻醉学重点实验室,江苏 徐州 221004)
肌松残余是麻醉后常见的并发症之一,是损伤呼吸系统的独立危险因素,严重威胁患者围手术期的生命安全。顺式阿曲库铵是一种新型变异喹啉类肌松药物,具有药效稳定和血浆清除率快等特点。有研究[1-2]显示,在学龄前儿童中应用顺式阿曲库铵,虽然血浆清除速度较快,但仍有肌松药物残余。闭环肌松注射系统是一种通过肌松数据监测进行自动反馈闭环给药的装置[3],该装置在成人麻醉中已有较多应用,但在学龄前儿童麻醉中应用的报道较少。本研究比较分析闭环肌松注射系统T1 模式与传统肌松恒速注射系统的效果,旨在探寻减少学龄前儿童肌松残余的肌松给药方式。
1 资料与方法
1.1 一般资料
选取2016年1月-2017年1月于徐州医科大学附属徐州市儿童医院行腹腔镜阑尾切除术的患儿70例。按照随机数表法将患儿分为两组。实验组(n=35)中,男20 例,女15 例,年龄3~7 岁,平均(4.9±1.1)岁,体重指数(body mass index,BMI)为(21.1±3.9)kg/m2,美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级为Ⅰ级或Ⅱ级。对照组(n=35)中,男19例,女16例,年龄3~8岁,平均(5.1±0.9)岁,BMI为(21.9±5.1)kg/m2,ASA分级为Ⅰ级或Ⅱ级。两组患儿性别、年龄、BMI和ASA分级等一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。
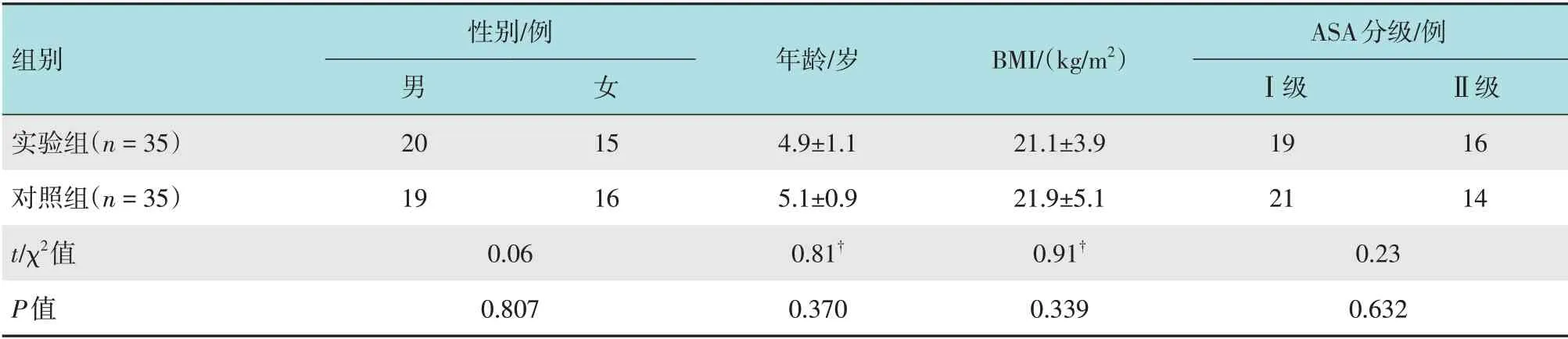
表1 两组患儿一般资料比较Table 1 Comparison of general data between the two groups
排除呼吸系统、循环系统、神经肌肉接头、外周神经病变、脑出血和肝肾功能异常等疾病者。本研究经过本院伦理委员会审核通过(No:2016A0212),患儿及家属均同意本研究并签署知情同意书。
1.2 麻醉方法
两组患儿术前均禁食固体食物8 h,禁饮4 h。进入手术室后开放外周静脉,监测心电图、无创血压、经皮动脉血氧饱和度(percutaneous arterial oxygen saturation,SpO2)和麻醉深度,并记录基础值。麻醉诱导插管:依次静脉推注阿托品0.01 mg/kg、依托咪酯0.20 mg/kg 和芬太尼2 μg/kg,实验组采用闭环肌松注射系统T1 模式给予诱导量顺式阿曲库铵0.15 mg/kg,维持速度1.8 μg/(kg·min),T1%>15%时,增药速度5.0 μg/(kg·min),至T1%<15%时,恢复至维持速度;对照组采用肌松恒速注射,推注诱导量顺式阿曲库铵0.15 mg/kg,维持速度3.0 μg/(kg·min)(说明书推荐剂量),术中根据肌松程度追加0.05 mg/kg。当T1达到最大阻滞时行气管插管(带套囊加强型),连接麻醉机行机械通气,给予吸入气氧浓度为40%~60%的空氧混合气体,设定脑电双频指数(bispectral index,BIS)在50~60,通过BIS 值调整丙泊酚速度,维持瑞芬太尼20 μg/(kg·h)。术中维持血流动力学波动在±20%,手术关闭气腹时停药。术中维持患儿手部温度在32~34 ℃,期间均不采用吸入麻醉,术后不给予肌松拮抗。
1.3 肌松监测
将患儿的一侧上肢外展并固定,用酒精擦拭皮肤,将电极片贴于腕部尺神经两侧,两个电极片之间的距离为2至3 cm,传感器置于拇指与食指之间。校准定标:刺激电流45~75 mA,间隔时间5 s,频率2 Hz,周期20 s。肌松监测仪可全程记录T1%、4 个成串刺激(train-of-four,TOF)、药物追加次数和药物用量等。
1.4 观察指标
1.4.1 手术相关情况麻醉时间、手术时间、术中体动次数、停药至拔管时间、第1次睁眼时间、持续抬头5 s时间和顺式阿曲库铵总用量。
1.4.2 血流动力学指标麻醉诱导前20 min、插管时、插管后3 min、拔管时和拔管后30 mim 的心率(heart rate,HR)、平均动脉压(mean arterial pressure,MAP)和SpO2。
1.4.3 恢复时间测定4 个成串刺激比值(trainof-four ratio,TOFr)(25%~90%)时间:恢复指数(T1%从25%达到75%的时间)、TOFr75(TOFr 从25%恢复到75%的时间)和TOFr90(TOFr 从25%恢复到90%时间)。
1.4.4 肌松程度肌力测定:抬头、握力、睁眼和伸舌等。呼吸运动测定:潮气量、肺活量和TOF。
1.4.5 不良反应支气管痉挛、皮肤潮红、心动过缓和苏醒延迟等。
1.5 统计学方法
使用统计学软件SPSS 23.0 对实验数据进行统计分析,计量资料以均数±标准差(±s)表示,采用Shapiro Wilk 检验对计量资料进行正态性检验,Levene 检验评估方差齐性,两组间比较行t检验,组内比较行配对样本t检验;计数资料以例或百分率(%)表示,组间比较行χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿手术相关情况比较
两组患儿麻醉时间、手术时间和手术过程中体动次数比较,差异均无统计学意义(P>0.05)。见表2。
表2 两组患儿手术相关情况比较 (±s)Table 2 Comparison of surgical related conditions between the two groups (±s)

表2 两组患儿手术相关情况比较 (±s)Table 2 Comparison of surgical related conditions between the two groups (±s)
组别实验组(n=35)对照组(n=35)t值P值麻醉时间/min 6.3±1.3 6.1±1.6 0.86 0.353手术时间/min 86.1±10.2 85.5±9.1 1.46 0.227体动次数/次1.7±0.2 1.6±0.3 0.54 0.461
2.2 两组患儿手术前后血流动力学指标比较
两组患儿麻醉诱导前20 min、插管时、插管后3 min、拔管时和拔管后30 min的MAP、HR和SpO2比较,差异均无统计学意义(P>0.05)。见表3。
表3 两组患儿手术前后血流动力学指标比较 (±s)Table 3 Comparison of hemodynamic indexes before and after surgery between the two groups (±s)

表3 两组患儿手术前后血流动力学指标比较 (±s)Table 3 Comparison of hemodynamic indexes before and after surgery between the two groups (±s)
组别MAP/mmHg实验组(n=35)对照组(n=35)t值P值HR/(次/min)实验组(n=35)对照组(n=35)t值P值SpO2/%实验组(n=35)对照组(n=35)t值P值麻醉诱导前20 min 插管时插管后3 min 拔管时拔管后30 mim 76.7±10.7 76.1±9.7 0.95 0.330 68.3±9.8 69.2±10.5 0.84 0.359 73.1±9.2 72.3±8.5 0.80 0.370 80.3±12.6 79.7±11.7 0.93 0.334 76.5±9.0 75.7±8.3 1.02 0.323 95.9±6.6 96.3±4.1 1.05 0.305 96.6±5.2 96.1±4.9 0.92 0.337 94.1±7.2 93.5±6.7 1.10 0.294 97.2±7.9 96.6±8.1 1.15 0.285 99.5±6.3 98.9±7.5 1.05 0.326 97.7±1.5 97.5±2.2 0.90 0.319 96.2±1.8 96.7±1.9 0.94 0.332 96.1±1.5 96.6±2.5 0.91 0.339 97.1±1.9 97.2±1.8 0.94 0.330 97.5±1.1 97.3±1.6 0.89 0.306
2.3 两组患儿肌松监测比较
2.3.1 两组患儿临床体征比较实验组第1 次睁眼时间、持续抬头5 s 时间和拔管时间明显短于对照组,差异均有统计学意义(P<0.05)。见表4。
表4 两组患儿临床体征比较 (min,±s)Table 4 Comparison of clinical signs between the two groups (min,±s)
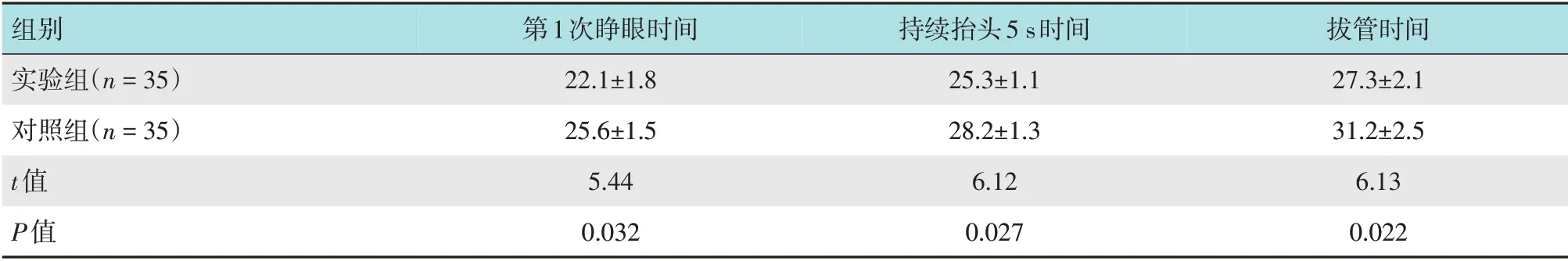
表4 两组患儿临床体征比较 (min,±s)Table 4 Comparison of clinical signs between the two groups (min,±s)
组别实验组(n=35)对照组(n=35)t值P值第1次睁眼时间22.1±1.8 25.6±1.5 5.44 0.032持续抬头5 s时间25.3±1.1 28.2±1.3 6.12 0.027拔管时间27.3±2.1 31.2±2.5 6.13 0.022
2.3.2 两组患儿TOF 恢复时间比较实验组恢复指数、TOFr75 和TOFr90 明显短于对照组,差异均有统计学意义(P<0.05)。见表5。
表5 两组患儿TOF恢复时间比较 (min,±s)Table 5 Comparison of TOF recovery time between the two groups (min,±s)

表5 两组患儿TOF恢复时间比较 (min,±s)Table 5 Comparison of TOF recovery time between the two groups (min,±s)
组别实验组(n=35)对照组(n=35)t值P值恢复指数14.1±3.5 17.6±2.2 12.01 0.001 TOFr75 26.1±2.7 29.8±5.5 11.54 0.001 TOFr90 32.6±3.9 36.3±4.2 13.00 0.000
2.4 两组患儿麻醉药物使用总量比较
实验组顺式阿曲库铵使用总量为(5.8±0.5)mg,明显少于对照组的(7.1±0.3)mg,差异有统计学意义(t=5.54,P=0.019)。
2.5 两组患儿不良反应比较
对照组出现1 例心动过缓,实验组出现1 例皮肤潮红,2例不良反应均较轻微,两组患儿均未发生支气管痉挛和苏醒延迟等不良反应。
3 讨论
在临床上,肌松药物的使用有效降低了麻醉药物的用量,避免了深度麻醉的危害,但肌松残余可导致患者呼吸中枢抑制、上呼吸道梗阻和吞咽困难等,威胁患者的生命健康[4]。目前,国际上减少肌松残余的主要策略是:根据手术需要及患者因素进行个性化用药。顺式阿曲库铵因其药效稳定、血浆清除快和无组胺释放等特点,在学龄前儿童的麻醉中广泛应用,但越来越多的研究[5]表明,不同给药方式对肌松残余的作用不同,传统的给药方式仍可造成肌松残余。因此,选择更符合学龄前儿童特点的肌松给药方式十分必要。
全身麻醉中肌松的给药方式主要有:间断静脉注射法和肌松恒速注射法。间断静脉注射法是根据患者体重单次静脉注射较大剂量的肌松药物,再根据患者气道压力大小、是否有自主呼吸和是否发生体动等临床反应,追加合适的剂量。这种给药方式使得血药浓度波动较大,导致肌松作用不稳定,且肌松残余发生率较高。肌松恒速注射法是持续静脉注射肌松药物,能有效补充药物衰减,维持血药浓度的相对稳定,但是肌松恒速注射法缺乏肌松监测,不能根据反馈快速地调整注射速度,容易导致肌松药物使用过量[6]。闭环肌松注射法是根据肌松监测的数据进行自动反馈闭环给药的方式。目前,闭环肌松注射系统的肌松程度监测及反馈调节主要有两种模式:TOF 模式和T1 模式。TOF模式是根据TOF引起肌肉肌颤的衰减程度来评价肌松程度,并调节给药速度;T1 模式采用45~75 mA电流强度测定来设定参照(T0),再根据T1/T0值评价肌松程度,并调节给药速度[7-8]。这种给药方式已在成人麻醉中应用,但在学龄前儿童麻醉中报道极少。
本研究选取70 例行腹腔镜阑尾切除术的学龄前儿童,随机分成实验组和对照组,分别采用闭环肌松注射系统T1 模式和肌松恒速注射系统给予顺式阿曲库铵。笔者首先比较了两组患儿的手术一般情况,结果显示:两组患儿麻醉时间、手术时间和手术过程中体动次数比较,差异均无统计学意义(P>0.05)。表明:采用闭环肌松注射系统T1 模式不会影响手术进程。血流动力学指标显示:两组患儿麻醉诱导前20 min、插管时、插管后3 min、拔管时和拔管后30 min的MAP、HR 和SpO2比较,差异均无统计学意义(P>0.05)。表明:闭环肌松注射系统T1模式能维持患儿生命体征的稳定。
顺式阿曲库铵在体内的代谢方式主要是霍夫曼代谢,但随着药物剂量的增加和给药时间的延长,肌松残余仍有可能发生[9]。本研究首先根据患者临床体征,判断肌松残余,主要包括:第1次睁眼时间和持续抬头5 s时间等。其中,持续抬头5 s时间能较好地判定肌松消退情况,患者若能持续抬头5 s,反映了其呼吸功能已基本恢复,能够维持正常通气量及吸气量,该指标还能判断患者气道保护功能是否恢复正常,可防止肌松消退过程中气道阻塞或者误吸发生。结果显示:实验组第1 次睁眼时间、持续抬头5 s 时间和拔管时间明显短于对照组,差异均有统计学意义(P<0.05);实验组顺式阿曲库铵使用总量也明显少于对照组(P<0.05)。提示:闭环肌松注射系统T1模式能减少肌松残余的发生。有研究[10]认为,TOFr<90%可以作为肌松消退的标志。因此,笔者比较了两组患儿的TOF恢复时间,结果显示:实验组的恢复指数、TOFr75 和TOFr90 明显较对照组短,差异均有统计学意义(P<0.05),进一步证实了闭环肌松注射系统T1 模式能减少肌松残余的发生。对照组出现1 例心动过缓,实验组出现1 例皮肤潮红,2 例不良反应均较为轻微,且两组患儿均未发生支气管痉挛和苏醒延迟等不良反应。表明:闭环肌松注射系统T1模式具有较好的安全性。
综上所述,与肌松恒速注射系统比较,闭环肌松注射系统T1模式能根据肌松程度反馈调整给药速度,应用在学龄前儿童麻醉中,患儿生命体征稳定,肌松残余明显减少,不良反应发生率较低,值得临床推广应用。
