对比分析全髋关节与半髋关节置换术治疗老年股骨颈骨折的安全性及有效性
2022-10-30茹云虎
茹云虎
( 辽宁省朝阳市中医院, 辽宁 朝阳 122000 )
当前,我国医疗保健水平越来越高,社会也逐渐步入了老龄化,老年群体因为年龄的增加,使得其身体各项免疫力也越来越低,再加上老年群体伴随有骨质疏松情况,使得这一群体出现老年股骨颈骨折的情况较高[1-2]。 对于该疾病患者,传统治疗措施虽然也具备一定效果,但是依旧会导致患者出现一些手术并发症,患者出现股骨头坏死等情况的概率也比较高[3-4]。 因此,必须对患者实施更加有效的治疗方式。 人工髋关节置换是指用生物相容性和机械性能良好的金属材料制成的一种类似人体骨关节的假体,利用手术方法将人工关节置换被疾病或损伤所破坏的关节面,其目的是切除病灶,清除疼痛,恢复关节的活动与原有的功能。 年满50 岁以上具有下列适应证者,可行人工全髋置换,对50 岁以下者应慎重。 (1)髋臼破坏重或有明显退变,疼痛重,关节活动受限明显,严重影响生活及工作。 (2)类风湿性髋关节炎,关节强直,病变稳定,但膝关节活动良好者。 (3)股骨头无菌性坏死和陈旧性股骨颈骨折并发股骨头坏死,并严重变形,塌陷和继发髋关节骨性关节炎。 (4)人工股骨头置换术、人工全髋置换术、髋关节融合术失败者。 正是基于此,本研究选取我院2018 年5 月-2021 年1 月采取老年股骨颈骨折治疗患者98 例,对全髋关节与半髋关节置换术治疗老年股骨颈骨折的安全性及有效性实施对比及分析,现报告如下。
临床资料
1 一般资料:本研究选取我院2018 年5 月-2021 年1 月采取老年股骨颈骨折治疗患者98 例,随机性分成对照组(n=49)和观察组(n=49)。 (1)纳入标准:年龄高于65 岁的患者;Garden III -IV 型以及髋关节置换手术适应证的患者;ASA 麻醉分级Ⅰ-Ⅲ级的患者。 (2)排除标准:存在髋关节置换史的患者;存在认知障碍情况的患者;治疗依从性比较低的患者;存在病理性骨折的患者;存在下肢合并存在严重的血管性疾病的患者;存在髋部感染或者合并存在疾病严重的患者。 对照组患者中男27 例,女22例,年龄62 -78 岁,平均年龄为(64.52 ±1.29)岁。观察组患者中男26 例,女23 例,年龄60 -75 岁,平均年龄为(63.21 ±1.58)岁。 2 组患者的基础资料经分析之后无意义(P>0.05),可以对比分析。
2 方法:2 组患者依据患者的实际情况选择全麻或者是持续硬膜外麻醉,手术前均采取抗生素实施常规治疗。 观察组患者采取全髋关节置换术进行治疗,治疗方式为:让患者保持健侧卧位,实施消毒铺巾之后,对患者采取改良Hardinge 切口,将患者皮肤和肌肉层进行逐层切开,将股骨颈和髋关节充分暴露,根据患者的情况需要选择是否需要将髋臼韧带切断,将骨折股骨头和关节囊取出。 植入和固定相对应的股骨柄生物,对患者髋臼内软骨进行清除,选择适当的人工髋臼,将髋臼位置和人工股骨头调整到适当状态下。 手术完成后活动髋关节,不存在脱位倾向之后进行缝合,在患者术区放置1 根负压引流管。 对照组患者实施半髋关节置换术进行治疗,手术操作和观察组组大多相同,不同之处在于仅仅需要将人工股骨柄植入,不进行髋臼的放置,在患者术区放置1 根负压引流管。
3 观察指标:对比2 组患者的治疗优良率、术后并发症发生情况、手术时间、术中出血量、髋关节功能恢复时间、住院时间、生活质量评分以及手术后不同时间段的ADL 评分。 采取Harris 评分对患者的髋关节情况进行评价,满分为100 分,分数越高代表患者髋关节恢复情况越好。 患者分数90 -100 分为优;分数80 -90 分为良;分数70 -80 分为可;分数低于70 分为差。 患者治疗优良率为优率和良率相加。 实施SF-36 生活质量量表对患者的生活质量具体情况进行评估,评定的项目主要有生理机能、社会功能、躯体功能、情感职能和精神健康,患者的生活质量评分越高代表患者的生活质量越佳。 实施日常生活能力量表(ADL)对患者手术之后1 个月以及手术之后6 个月的生活能力进行评估,患者的ADL评分越高代表其日常生活能力越好。
4 统计学处理:本研究数据处理软件是SPSS 19.0统计学软件,实施(±s)和t对计量资料实施描述和检验;实施%和x2对计数资料实施描述和检验,P<0.05代表数据对比有统计学意义。
5 结果
5.1 2 组患者治疗优良率对比:观察组患者治疗优良率均比对照组更高,数据差异具备统计学意义(P<0.05)。 见表1。
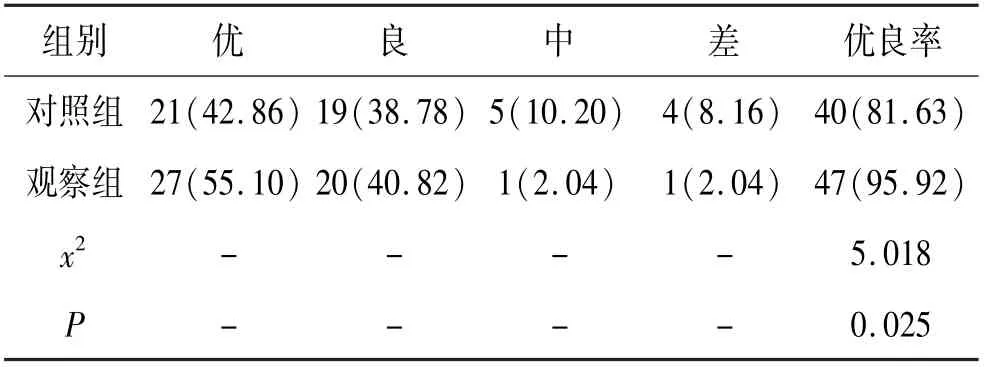
表1 2 组患者治疗优良率对比(n,%,n=49)
5.2 2 组患者手术后并发症发生率对比:对照组中有2 例患者出现肺部感染情况,1 例患者出现下肢深静脉血栓情况,3 例患者出现压疮情况,1 例患者发生了股骨头坏死情况,共有7 例患者在术后发生了并发症,并发症总发生率为14.29%;观察组中仅有1 例患者发生了压疮情况,并发症总发生率为2.04%。 对照组患者术后并发症总发生率高于观察组,数据差异具备统计学意义(P<0.05)。
5.3 2 组患者手术时间、术中出血量、髋关节功能恢复时间和住院时间对比:观察组患者的手术时间为(97.61 ±12.43)分钟,术中出血量为(285.15 ±50.68)ml,髋关节功能恢复时间为(9.87 ±3.44)天,住院时间为(15.57 ±2.41)天。 对照组患者的手术时间为(104. 55 ± 13. 17) 分钟,术中出血量为(289.58 ±51.44)ml,髋关节功能恢复时间为(10.29±2.56)天,住院时间为(16.34 ±2.67)天。 对照组患者的手术时间、术中出血量、髋关节功能恢复时间和住院时间比观察组患者更高,数据差异具备统计学意义(P<0.05)。
5.4 2 组患者生活质量评分对比:对照组患者的生活机能评分为(10.47 ±1.14)分,社会功能评分为(10.78 ±1.13)分,躯体功能评分为(10.16 ±0.88)分,情感职能评分为(10.15 ±1.42)分,精神健康评分为(10.97 ±1.42)分;观察组患者的生活机能评分为(16. 83 ± 1. 22)分,社会功能评分为(16. 28 ±1.19)分,躯体功能评分为(15.69 ±1.02)分,情感职能评分为(16.16 ±1.25)分,精神健康评分为(16.02±1.42)分。 对照组患者的生理机能、社会功能、躯体功能、情感职能和精神健康在内的生活质量评分低于观察组患者,数据差异具备统计学意义(P<0.05)。
5.5 2 组患者手术后1 个月以及手术后6 个月的ADL 评分对比:对照组患者手术后1 个月的ADL评分为(59.82 ±7.61)分,手术后6 个月的ADL 评分为(71.92 ±9.85)分;观察组患者手术后1 个月的ADL 评分为(60.51 ±7.55)分,手术后6 个月的ADL评分为(78.15 ±8.91)分。 手术后1 个月,对照组和观察组之间的ADL 评分进行对比不存在统计学意义(P>0.05);手术后6 个月,对照组患者的ADL 评分低于观察组,数据差异具备统计学意义(P<0.05)。
讨 论
伴随着我国进入人口老龄化,老年股骨颈骨折疾病的发病概率越来越高,老年人出现股骨颈骨折主要两大原因:一个原因为老年群体骨密度降低,使其出现骨质疏松情况[5]。 使得老年群体股骨颈结构比较脆弱[6]。 另一个原因为老年群体反应比较缓慢,外部侵袭抵抗力较低,使得老年群体股骨颈骨折发生概率增加。 在对股骨颈骨折患者实施治疗期间,髋关节置换是该疾病的主要治疗方式之一,能够使患者的术后卧床时间缩短,具有较好的临床治疗效果,且患者治疗之后并发症出现情况少,更加利于患者身体的康复[7]。 与此同时,目前更多的研究也更加倾向于股骨颈骨折患者实施全髋关节置换术,相较于对患者实施半髋关节置换术,这一治疗措施更加利于患者髋关节功能的恢复[8]。 在本研究中,随机性将98 例患者分成了对照组(n=49)和观察组(n=49),对比2 组患者的治疗优良率和术后并发症发生情况,观察组患者治疗优良率均比对照组高,数据差异具备统计学意义(P<0.05)。 对照组患者术后并发症总发生率高于观察组,数据差异具备统计学意义(P<0.05)。
全髋关节置换手术和半髋关节置换手术是经常可以遇到的2 个名词,髋关节包括整个髋臼侧,在骨盆一侧的凹形结构,在股骨一侧是大腿骨这一侧有球形结构,2 个结构对合在一起就形成髋关节[9]。 做全髋关节置换手术,既要把股骨这一侧的股骨头切除,换人工股骨头上去,又要把髋关节髋臼也做人工臼杯,就是全髋关节置换手术。 对于半髋关节置换手术来讲,只做股骨这侧的股骨头置换,髋臼侧不做[10]。 什么情况下会做全髋,什么时候做半髋,有一定要求。 全髋其实适用于大部分患者,而半髋主要应用于年龄比较大或合并症比较多的患者。 为了减少手术风险,就选择半髋关节置换手术[11]。 全髋关节和半髋关节置换是关节置换里的两大领域,一种是置换病变侧,也就是股骨头侧的病变,称为半髋关节置换。 还有一种是将对应的髋臼侧病变也同时做处理,做人工的髋臼底、髋臼杯以及髋臼聚乙烯内衬来配合形成一整套完整的,既具有股骨头又具有髋臼的人工全髋球窝关节,这称为全髋关节置换[12]。它们的差别主要如下:(1)从花费上来讲。 半髋置换较全髋置换低,全髋关节因为涉及到髋臼侧的材料以及金属装置,所以费用会较高;(2)从手术的时间来讲。 半髋关节置换手术时间会短,全髋关节置换因为需要处理髋臼侧,同时需要安装髋臼内侧的假体,整个手术时间会延长;(3)从术后髋关节脱位的发生率或者并发症发生率来讲。 因为半髋关节置换的关节囊比较完整,脱位率比较低,而全髋关节置换因为处理范围较多,所以并发症发生率可能会高。在本研究中,实施分析的98 例患者为我院2018 年5月-2021 年1 月采取老年股骨颈骨折治疗患者,随机性分成对照组(n=49)和观察组(n=49),对比2组患者的治疗优良率、术后并发症发生情况、手术时间、术中出血量、髋关节功能恢复时间、住院时间、生活质量评分以及手术后不同时间段的ADL 评分之后发现,观察组患者治疗优良率为95.92%,对照组患者治疗优良率为81.63%,观察组患者的治疗优良率比对照组更高,数据差异具备统计学意义(P<0.05);对照组中有2 例患者出现肺部感染情况,1 例患者出现下肢深静脉血栓情况,3 例患者出现压疮情况,1 例患者发生了股骨头坏死情况,共有7 例患者在术后发生了并发症,并发症总发生率为14.29%;观察组中仅有1 例患者发生了压疮情况,并发症总发生率为2.04%;对照组患者术后并发症总发生率高于观察组,数据差异具备统计学意义(P<0.05);观察组患者的手术时间为(97.61 ±12.43)分钟,术中出血量为(285.15 ±50.68)ml,髋关节功能恢复时间为(9.87 ±3.44)天,住院时间为(15.57 ±2.41)天。 对照组患者的手术时间为(104.55 ±13.17)分钟,术中出血量为(289.58 ±51.44)ml,髋关节功能恢复时间为(10.29 ±2.56)天,住院时间为(16.34 ±2.67)天。 对照组患者的手术时间、术中出血量、髋关节功能恢复时间和住院时间比观察组患者更高,数据差异具备统计学意义(P<0.05);对照组患者的生活机能评分为(10.47 ±1.14)分,社会功能评分为(10.78 ±1.13)分,躯体功能评分为(10.16 ±0.88)分,情感职能评分为(10.15 ±1.42)分,精神健康评分为(10.97 ±1.42)分;观察组患者的生活机能评分为(16. 83 ± 1. 22)分,社会功能评分为(16. 28 ±1.19)分,躯体功能评分为(15.69 ±1.02)分,情感职能评分为(16.16 ±1.25)分,精神健康评分为(16.02±1.42)分。 对照组患者的生理机能、社会功能、躯体功能、情感职能和精神健康在内的生活质量评分低于观察组患者,数据差异具备统计学意义(P<0.05);对照组患者手术后1 个月的ADL 评分为(59. 82 ±7. 61)分,手术后6 个月的ADL 评分为(71.92 ±9.85)分;观察组患者手术后1 个月的ADL评分为(60.51 ±7.55)分,手术后6 个月的ADL 评分为(78.15 ±8.91)分;手术后1 个月,对照组和观察组之间的ADL 评分进行对比之后不存在统计学内意义(P>0.05),手术后6 个月,对照组患者的ADL评分低于观察组,数据差异具备统计学意义(P<0.05)。 可见,治疗老年股骨颈骨折患者期间对其进行全髋关节置换术治疗方式具有较好的效果[13]。
综上所述,老年股骨颈骨折患者治疗期间,对其使用全髋关节置换术治疗措施具有较为理想的治疗效果,患者治疗安全性较高,可有效提供患者的生活质量,推动患者身体的恢复,值得在临床进行应用推广。
