多学科协作式延续性护理在早产儿母乳喂养中的应用
2022-10-10皮凌云费武华曾丽华朱小鸽
皮凌云,费武华,曾丽华,朱小鸽
(1.高安市妇幼保健院 江西高安330800;2.高安市伍桥镇卫生院)
母乳喂养具有提高婴儿免疫力、减少并发症等优点,是早产儿喂养的首选方式[1]。一项流行病学调查显示,每年有1500万的新生早产儿,占新生儿的11%,但受多种因素影响,早产儿无法进行母乳喂养,出现各种并发症甚至危及生命[2]。早产儿是指胎龄<37周出生的活产儿[3]。国际卫生权威机构明确提出,住院新生儿最佳的喂养方式为母乳喂养[4]。本院新生儿科(封闭式管理)提倡住院期间使用母乳喂养新生儿。2019年1月1日~2020年12月1日,我们对30例早产儿实施多学科协作式延续性护理,效果满意。现报告如下。
1 资料与方法
1.1 临床资料 选取同期收治的60例早产儿作为研究对象。纳入标准:①胎龄34~36+6周,体重≥2000 g的早产儿;②无母乳喂养禁忌证;③早产儿母亲具有母乳喂养意愿,母亲及家属愿意参加本研究。排除标准:①早产儿母亲患有严重内外科疾病;②早产儿患有严重的消化道畸形及转入上级医院治疗者。将早产儿随机分为干预组和对照组各30例。干预组男14例、女16例,孕周34.0~36.7周,平均35.3周;年龄:10 min~2 d,平均114.3 min;体重2.00~3.25 kg,平均2.41 kg。对照组男16例、女14例,孕周34.0~36.9周,平均35.6周;年龄:5 min~2 d,平均124.2 min;体重2.0~3.60 kg,平均2.56 kg。两组一般资料比较差异无统计学意义(P>0.05)。本研究经医院医学伦理委员会批准并通过审查。
1.2 方法
1.2.1 对照组 由责任护士进行常规护理,在早产儿住院期间指导母乳喂养,出院前给予常规出院指导。
1.2.2 干预组 采用多学科协作式延续性护理模式。具体内容如下。
1.2.2.1 组建延续性护理小组 延续性护理小组由内科医生1名、新生儿科医生2名、儿科医生2名、儿童保健科医生1名、产科医生1名、主任护师1名、副主任护师1名及主管护师7名组成,小组成员均具有良好的表达能力和沟通能力。
1.2.2.2 新生儿科干预措施 ①早产儿入住新生儿科。由家属办理入院手续,护理人员遵医嘱在与家属沟通时强调母乳喂养的益处、促进泌乳的措施(饮食、休息、家属支持等)、母乳采集、储存与运送方法等,并发放母乳采集操作手册,包括母乳采集前物品准备、操作、采集后保存、运送及接收流程、注意事项等。②建立延续性护理医患沟通微信群。建立由医生、护士、早产儿家属组成的医患沟通微信群,及时推送有关母乳采集的相关小视频,沟通早产儿喂养情况并解答有关母乳喂养及其他相关问题。③早产儿出院前。在早产儿出院前2~3天,通过护患个人微信,由责任护士推送母乳喂养视频,包括喂养体位、姿势、新生儿含接要点、注意事项等,同时推送早产儿病情观察、皮肤护理、保暖、预防接种等护理知识。④早产儿出院当天。在早产儿出院当天,由家属办理出院手续,医护人员进行出院指导时再次强调母乳喂养的重要性及技巧,如母亲在场则现场示范、指导母乳喂养技能,并及时与产科沟通其掌握情况,同时将早产儿信息转至儿童保健科。⑤早产儿出院后随访。由管床医生与责任护士进行随访,随访内容除常规内容外,重点进行母乳喂养随访,采取电话随访、微信随访相结合的形式,随访时间为出院后3、7、14、30 d。母乳喂养随访内容包括母乳喂养次数、早产儿吸吮时间、早产儿大小便、体重增长、睡眠和精神状态;母亲饮食、睡眠、情绪及家人支持情况,并给予针对性指导,同时将信息反馈至儿童保健科高危儿门诊。在随访结束后,在医患沟通微信群中及时推送随访中存在的共性问题及应对措施。
1.2.2.3 产科干预措施 对孕产妇进行母乳喂养指导,特别加强对父亲母乳喂养的健康教育,发放母乳喂养宣传手册。①早产儿转入新生儿科后,责任护士对产妇进行母乳采集指导,包括准备储奶袋、饮食指导、采集手法、采集频次、母乳运送,强调手卫生、乳房清洁、夜间采集等,要求母婴分离3 h内进行第1次采集,每3 h 1次,24 h共8次。倡导使用模拟新生儿吸吮的专用双侧电动吸乳器进行吸奶。②产妇出院当天。由于产妇出院时,早产儿在新生儿科未出院,责任护士对产妇进行出院指导,强调继续按要求采集母乳并运送;如早产儿共同出院,责任护士根据新生儿科反馈情况,对产妇进行母乳喂养的强化指导。③产妇出院后随访。根据早产儿是否出院,对家属母乳喂养掌握情况进行针对性指导。
1.2.2.4 儿童保健科干预措施 ①儿童保健科根据早产儿的转介信息,建立高危儿管理个案实行专案管理。②儿童保健科在早产儿出院后1周内进行电话随访,评估其喂养、睡眠、大小便等情况,预约早产儿高危门诊随访时间[5]。③在早产儿进行高危儿门诊随访时,儿童保健科医生除完成常规随访内容,如体格生长监测与评价、神经心理行为发育监测与评估、听力筛查、视力筛查、早期发展促进指导、异常情况的早期识别和处理、疾病预防、喂养、护理等,应特别关注早产儿母乳喂养情况,及时发现早产儿母乳喂养中存在的问题并给予纠正[5]。④通过全市妇幼保健微信工作群,将早产儿信息转至各基层医疗卫生机构,由基层医疗卫生机构妇幼专员完成早产儿家庭访视,询问了解早产儿喂养相关情况,如喂养次数、喂养方式、体重增长、存在问题等,并给予针对性指导,同时将早产儿情况反馈至高危儿专案管理人员,由专案管理人员根据反馈情况进行一对一强化指导。
1.3 评价指标 ①由新生儿科收集统计两组早产儿住院期间母乳喂养率,儿童保健科收集统计两组早产儿纠正胎龄6个月母乳喂养率、早产儿母亲对母乳喂养相关知识掌握率。②采用问卷调查表收集两组母乳喂养相关知识,根据《助产机构爱婴指南》(2014版)[6]中规定的孕产妇需要掌握的9个问题设计调查表,早产儿母亲能正确回答7个问题视为掌握。

2 结果
2.1 两组住院期间及出院后纠正胎龄6个月喂养情况比较 见表1。

表1 两组住院期间及出院后纠正胎龄6个月喂养情况比较[例(%)]
2.2 两组母亲母乳喂养相关知识掌握情况比较 见表2。
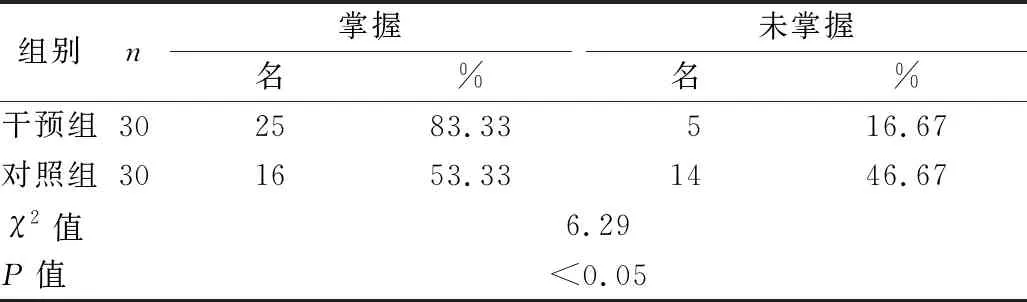
表2 两组母亲母乳喂养相关知识掌握情况比较
3 讨论
多学科协作式延续性护理能提高早产儿住院期间母乳喂养率。由于早产儿出生后需要在新生儿科接受封闭式的治疗和护理,因母婴分离、剖宫产、强烈应激等因素导致母亲泌乳启动延迟,这是早期纯母乳喂养率低的主要原因[7-8]。在早产儿转入新生儿科后,由新生儿科、产科医护人员共同实施促进母乳喂养的措施,如宣传母乳喂养的益处,促进母乳喂养意愿;指导母乳喂养技巧,每日至少8次的吸乳频率是维持泌乳量充足的前提,同时早期应用双侧电动吸乳器促进早期乳汁分泌,缩短泌乳启动时间[9];指导掌握母乳采集、储存、运送知识,保证母乳量及质量安全是实现住院新生儿母乳喂养的关键;进行饮食及休息指导,充足的休息对保证乳汁分泌十分重要;鼓励家人支持,特别是父亲支持[10]。父亲支持母乳喂养可提升母亲泌乳自信心、母乳喂养自我效能,提高产后不同阶段母乳喂养率,延长母乳喂养持续时间[11]。本研究结果显示,干预组早产儿住院期间母乳喂养率达83.33%,高于对照组56.67%(P<0.05)。说明多学科协作式延续性护理能提高早产儿住院期间母乳喂养率。
多学科协作式延续性护理能提高早产儿出院后母乳喂养率。延续性护理是一种新型护理模式,可以将护理延伸至院外,不受时间和地点的影响,可以保持护理的连贯性。有研究证实,社会支持的缺乏间接导致产妇泌乳减少[12];而泌乳量的不足是早产儿母乳喂养率低的主要因素[13]。在早产儿出院后,母乳喂养方面存在诸多问题如喂养体位、喂养姿势、正确含接、有效吸吮、母婴休息、家人支持、早产儿护理等,通过新生儿科、产科、儿童保健科、基层医疗卫生机构等多学科、多部门协作式延续性护理,提供早产儿出院后的母乳喂养支持及指导,及时解决早产儿母乳喂养中存在的问题与难题。本研究结果显示,干预组早产儿出院6个月母乳喂养率及母乳喂养相关知识掌握情况均优于对照组(P<0.05)。进一步证实,泌乳健康教育是提高早产儿母乳喂养的有效举措。
关于强化母乳喂养的问题。我国《早产/低出生体重喂养建议》中指出胎龄<34周、出生体重<2000 g的早产儿应首选强化母乳喂养。强化母乳喂养是早产儿耐受80~100 ml/(kg·d)纯母乳喂养后,每次母乳前将母乳喂养强化剂按照一定的用量要求,配制加入吸出的母乳中进行喂养[14]。本研究为胎龄34~36+6周、体重≥2000 g的早产儿,故不需要进行强化母乳喂养。
早产儿喂养问题仍是目前研究的难点,母乳对早产儿是最有效的免疫防御,同时对发育具有正向调节作用,有利于早产儿健康和远期预后。将多学科协作式延续性护理应用于早产儿母乳喂养中,能够提高早产儿住院期间的母乳喂养率及纠正胎龄6个月内母乳喂养率,从而提升早产儿生存质量。
