老年慢性鼻窦炎患者在30°鼻窦内镜手术前后嗅觉功能及TNF-α、PDGF、HA的变化
2022-10-09郭世鸿庄得才张玉梅高艳儒李斌苗张淑芳
郭世鸿 庄得才 张玉梅 高艳儒 李斌苗 张淑芳
(兰州市第二人民医院耳鼻咽喉科,甘肃 兰州 730046)
慢性鼻窦炎是临床常见的耳鼻喉疾病,在普通人群中发病率和复发率较高。常伴有鼻息肉,主要临床表现为头痛、鼻塞、打鼾、嗅觉丧失、流鼻涕〔1〕。慢性鼻窦炎通常是由鼻窦黏膜的慢性化脓性炎症引起,病情加重时可引起视力改变和中耳炎〔2〕。临床上慢性鼻窦炎的治疗包括保守治疗和手术治疗。保守治疗往往导致治疗不当和反复复发〔3〕。手术治疗虽有较好的治疗效果,但传统手术治疗容易导致鼻窦、鼻腔损伤和术中出血,导致鼻黏膜损伤恢复不良,影响恢复〔4〕。随着内镜技术的发展,鼻内镜手术被广泛应用于临床,可以有效促进鼻窦功能恢复,提高患者生活质量,已成为治疗慢性鼻窦炎的重要手术手段。该手术可彻底清除病变组织,扩大鼻窦开口,促进鼻窦生理功能恢复,从而改善临床症状,达到治疗目的〔5〕。鼻内镜手术一般在全身麻醉下进行,手术中用0°、30°、70°等不同角度内窥镜,在高清摄像系统辅助下,可以清晰观察鼻腔黏膜、鼻窦开口及鼻腔新生肿物的情况〔6〕。其中30°是临床最常用角度〔7〕。鼻黏膜损伤的术后恢复涉及肿瘤坏死因子(TNF)-α、血小板衍生因子(PDGF)、透明质酸(HA)和其他细胞因子〔8〕。本研究旨在探究老年慢性鼻窦炎患者在30°鼻窦内镜手术前后嗅觉功能及TNF-α、PDGF、HA的变化。
1 资料与方法
1.1一般资料 选取 2017年5月至2022年5月兰州市第二人民医院收治的老年慢性鼻窦炎患者128例,依据随机对照原则分为观察组和对照组各64例。纳入标准:(1)符合慢性鼻窦炎的诊断标准;(2)双侧鼻窦病变伴鼻息肉;(3)患者能够正常沟通;(4)签署知情同意书。排除标准:(1)鼻窦炎、鼻息肉手术史,哮喘、过敏史者;(2)过去1个月曾口服激素或抗生素;(3)过去2 w内局部鼻用药或先天性嗅觉缺失。对照组平均年龄(64.62±3.35)岁,男30例,女34例,体重指数(BMI,23.35±1.63)kg/m2,病程(6.35±2.15)年;观察组平均年龄(65.11±3.15)岁,男29例,女35例,BMI(23.85±1.46)kg/m2,病程(6.72±2.76)年。两组一般资料比较无统计学差异(P>0.05)。
1.2治疗方法 对照组采用传统手术治疗。指导患者采取仰卧位,局部浸润麻醉后,用鼻息肉圈套取出鼻息肉。病灶清除后,用凡士林纱布止血,2 d后取出纱布。观察组采用30°鼻内镜手术治疗。手术前1 w服用抗生素。局部浸润和表面麻醉后,使用肾上腺素棉贴片对鼻黏膜进行放气,以充分暴露鼻道。Messerklinger技术用于去除鼻息肉。打开上颌窦和筛窦以移除病变。用止血纱布止血,用氯化钠溶液冲洗伤口。2 d后取出凡士林纱布。两组术后均按比例给予抗生素治疗3 d。术后每周清洗一次鼻窦及鼻腔。
1.3疗效评价 (1)治愈:鼻塞、头痛和化脓性鼻涕等症状消失;窦口开放,无狭窄或闭塞;没有脓性分泌物。(2)有效:症状明显改善,窦黏膜水肿或肉芽肿,少量脓性分泌物。(3)无效:各种症状无改善或恶化,窦狭窄或闭锁,明显肿胀,息肉形成,大量脓性分泌物。有效率=(痊愈例数+有效例数)/总例数×100%。
1.4嗅觉功能测试 术前和术后1、2个月采用标准化T&T嗅觉测试。使用无味滤纸按顺序(间隔30 s)涂抹不同浓度(8种浓度)的不同气味剂,并将其放置在患者鼻子附近(1 cm),使其闻2~3次。图像的检测和识别阈值测量患者并计算平均嗅觉阈值。分值越低说明患者嗅觉越正常,嗅觉正常者的阈值浓度为0分 。
1.5TNF-α、PDGF 、HA 水平测定 术前和术后1、2个月,将小块棉花放入患者鼻腔内10 min,收集患者鼻腔分泌物(清洗前)。将棉块放入0.9%氯化钠溶液中收集悬浮液。在4℃条件下离心10 min(离心半径15 cm),收集上清,-80℃冷冻保存。TNF-α、PDGF和HA采用酶联免疫吸附试验检测。
1.6并发症 对比两组术后并发症,包括头痛、溢泪、鼻出血、视力下降。
1.7统计学方法 采用SPSS22.0软件进行方差分析、t检验。
2 结 果
2.1两组疗效比较 对照组痊愈36例,有效20例,无效8例,有效率87.5%;观察组痊愈49例,有效12例,无效3例,有效率95.3%。两组有效率有统计学差异(χ2=6.261,P=0.044)。
2.2两组嗅觉功能比较 两组术前嗅觉功能无统计学差异(P>0.05)。术后1、2个月,两组嗅觉功能测试得分均有所降低,且观察组低于对照组,均有统计学差异(P<0.05),见表1。
2.3两组TNF-α、PDGF、HA 水平比较 与术前相比,两组术后1个月TNF-α、PDGF、HA水平均呈上升趋势;与术后1个月相比,术后2个月均有所降低,但仍然高于手术前。术前两组TNF-α、PDGF、HA水平无统计学差异(P>0.05),术后1、2个月观察组均显著低于对照组(P<0.05),见表2。

表1 两组嗅觉功能比较分,n=64)
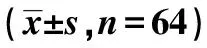
表2 两组患者TNF-α、PDGF、HA 水平比较
2.4两组并发症比较 对照组头痛5例、溢泪4例、鼻出血1例、视力下降4例,观察组头痛2例、溢泪2例、鼻出血1例、视力下降3例。两组并发症发生情况无统计学差异(χ2=1.905,P=0.753)。
3 讨 论
慢性鼻窦炎的病因复杂,包括创伤、呼吸纤毛系统紊乱、胃食管反流、呼吸道过敏和感染、鼻窦和鼻腔解剖异常及全身免疫缺陷等〔9,10〕。慢性鼻窦炎患者鼻部组织在炎症因子的长期刺激下通常会出现水肿〔11〕。同时,嗜酸性粒细胞发生局部聚集,释放多种细胞因子和毒性蛋白。鼻血管通透性的增加导致血浆渗出、上皮细胞破裂和持续增殖〔12〕。2/3慢性鼻窦炎患者也有嗅觉障碍〔13〕。慢性鼻窦炎和鼻息肉引起嗅觉障碍的机制尚不完全清楚。一般认为,鼻黏膜水肿和充血阻塞嗅沟,使得气味分子难以成功到达嗅觉黏膜,从而导致嗅觉障碍。鼻腔和窦腔狭窄,解剖结构复杂,具有小孔和深孔的特点,这使得慢性鼻窦炎的治疗更加困难〔14〕。慢性鼻窦炎严重影响老年患者的生活质量。
临床上,保守治疗和手术治疗是治疗慢性鼻窦炎的两种常用方法。手术通过改善和重建鼻窦通气和引流,可以更好地治疗患者。本研究结果显示,治疗后观察组总治疗有效率显著高于对照组。这是因为传统的鼻窦手术容易造成鼻腔和鼻窦损伤及严重出血,影响术后伤口恢复。30°鼻窦内镜手术可以在鼻窦内镜下直接观察,尽可能保留鼻窦和鼻腔的结构和功能,有利于患者术后快速康复。
慢性鼻窦炎患者在手术后通常需要较长康复期。在此期间,病变会与鼻黏膜再生共存,导致水肿和延展性炎症,最终患者恢复为窦黏膜上皮〔15〕。TNF-α是可能启动和触发炎症反应的关键和最早的炎症介质之一,对创伤后炎症的发生和预后有重大影响〔16〕。PDGF是创伤愈合过程中的重要介质,可刺激细胞增殖、生长,促进肉芽组织形成〔8〕。HA是一种天然高分子多糖,是组织基质的重要组成部分,具有渗透性、假塑性和高黏弹性〔8〕。此外,HA对伤口愈合也很重要。本研究结果提示,手术后,大量的PDGF被激活,其浓度不断上升,促进多种细胞增殖和生长,伤口迅速愈合。与传统手术方式相比,30°鼻窦内镜手术具有微创性,且鼻窦黏膜愈合速度更快与PDGF密切相关。在术后早期黏膜愈合过程中,HA浓度迅速升高,促进成纤维细胞增殖和迁移〔17〕。传统手术组HA水平低于鼻内镜手术组。这是因为30°鼻窦内镜手术可以更彻底地清除鼻窦和鼻腔内的病变,同时对鼻纤毛的损伤较小〔18〕。嗅觉是人体的感觉功能之一,慢性鼻窦炎患者治疗后嗅觉功能的恢复直接影响治疗效果〔19〕。
综上,鼻内镜手术治疗老年慢性鼻窦炎患者比传统手术更有效,体现在患者嗅觉功能恢复较好,鼻腔中TNF-α、PDGF和HA水平改善情况更好。
